Запор при месячных, после и перед ними – причины, лечение
Количество просмотров: 36 531
Дата последнего обновления: 20.12.2021 г.
Среднее время прочтения: 5 минут
Содержание:
Причины запора при месячных
Факторы риска
Как проявляется запор во время менструации
Как лечить запор диетой
Медикаментозное устранение запора при менструации
Затруднение дефекации (запор) характеризуется как расстройство активности нижнего отдела кишечника. Оно обусловлено многими причинами и в большинстве случаев проходит после их устранения. Но что делать, если возникает запор при месячных? Ведь этот процесс находится под контролем эндокринной системы, которая регулирует не только половую функцию, но и деятельность органов пищеварительного тракта женщины. Именно изменением уровня половых гормонов в женском организме объясняют возникновение запора при менструации, до и после нее.
Причины запора при месячных
Менструальный цикл начинается со снижения уровня половых гормонов. В это время с организмом женщины происходят различные изменения, которые приводят к возникновению спазмов в стенке кишечника и сдерживанию дефекации. Среди таких изменений можно выделить следующие:
- отслаивание эндометрия от стенки матки;
- наполнение матки кровью и давление с ее стороны на соседние органы, в том числе и на кишечник;
- ослабление моторики кишечника из-за влияния гормональных соединений;
- повышение уровня простагландинов в плазме, которое приводит к возникновению спазмов;
- отечность из-за того, что ионы натрия и жидкость задерживаются в организме;
- поступление воды из кишечника в соседние ткани.
Известно, что при месячных наблюдаются значительные изменения в рационе, развивается сильный аппетит, повышается потребность в обильном питье. Это тоже накладывает свой отпечаток на развитие запора. Виной является падение уровня эстрогенов.
Снижение прогестерона оказывает непосредственное действие на активность кишечника, оно провоцирует возникновение запора перед месячными. Во время менструации затруднения со стулом могут происходить по причине давления матки, а запор после месячных может быть вызван остаточным гормональным дефицитом.
Наверх к содержанию
Факторы риска
Запор при месячных возникает у женщин в следующих случаях:
- при употреблении слишком большого количества жидкости;
- наличии нарушений гормонального фона;
- употреблении спиртных напитков;
- заболеваниях органов желудочно-кишечного тракта;
- наличии в организме воспалительных очагов, особенно в ЖКТ
- если в рационе преобладают продукты, способствующие понижению тонуса кишечника, повышенному образованию газов.
Наверх к содержанию
Как проявляется запор во время менструации
Симптомы запора, характерного для месячных, зависят от его типа: атонического или спастического.
Наверх к содержанию
Как лечить запор диетой
При возникновении запора перед месячными или после них (а также во время) следует обязательно придерживаться специального рациона. Начинать вводить в меню послабляющие продукты лучше всего заранее, примерно за неделю до наступления менструации. Наиболее предпочтительными будут следующие продукты питания:
- кисломолочные;
- растительное масло;
- отруби;
- крупы темных сортов;
- овощи и фрукты (если не наблюдается образование газов), ягоды.
Исключить из рациона потребуется крупы, имеющие светлые оттенки, картофель и макаронные изделия, хлебобулочную и кондитерскую продукцию, капусту, бобовые.
Наверх к содержанию
Медикаментозное устранение запора при менструации
Для борьбы с запором во время менструации можно использовать микроклизмы МИКРОЛАКС®, которые способствуют наступлению действия уже через 5–15 минут1 после использования. Механизм действия препарата основан на естественных физиологических процессах, происходящих в организме, поэтому МИКРОЛАКС
Механизм действия препарата основан на естественных физиологических процессах, происходящих в организме, поэтому МИКРОЛАКС
Однократное введение МИКРОЛАКС® способствует размягчению каловых масс с их последующим выведением из кишечника. В процессе размягчения твердые скопления распадаются на более мелкие фракции под влиянием активных компонентов препарата (цитрат натрия и лаурилсульфоацетат натрия). Кроме главных компонентов в состав микроклизм входят полиспирты, которые обладают свойством притягивать воду. В результате их действия ее содержание в кишечнике возрастает, каловые массы становятся мягкими и выходят наружу.
Микроклизма не требует антисептической обработки и полностью готова к использованию.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
1 В соответствии с инструкцией по медицинскому применению препарата МИКРОЛАКС®.
Подготовка к приемам
При себе необходимо иметь паспорт и результаты проведенных ранее исследований (при наличии).
Подготовка к приему проктолога:
Несложная диета
За сутки перед посещением проктолога нужно исключить из рациона жареные и жирные продукты, тяжелые мясные и рыбные блюда, грибы. Нельзя употреблять бобовые, капусту, картофель, черный и цельнозерновой хлеб, газированные и алкогольные напитки.
Рацион перед походом к проктологу должен включать каши, легкие овощные супы, диетическое белое мясо (индейка, курица).
Вечером перед приемом врача необходимо поужинать до 19.00, за ужином исключить фрукты, овощи, кисломолочные продукты и газированные напитки.
Очищение кишечника
Для очищения кишечника можно использовать «Кружку Эсмарха» (обычную клизму) или специальный препарат «Микролакс».
Вечером перед приемом, после 20.00, необходимо дважды сделать клизму или микроклизму с перерывом 1 час. Утром в день приема необходимо вновь дважды сделать клизму с перерывом 1 час. Последнюю клизму необходимо сделать не позднее, чем за 2 часа до начала приема.
Личная гигиена
Завершающий этап подготовки к приему проктолога — обычная интимная гигиена, подразумевающая обмывание половых органов и области заднего прохода. Лучше воспользоваться обычным детским мылом. После подмывания промокните кожу мягким полотенцем. Не нужно сильно тереть анальную область, так как врач может принять следы и покраснения за признаки заболевания.
Важно! Если боль в заднем проходе сильна, прийти на приём проктолога можно без подготовки. В этом случае врач окажет первую помощь, однако не сможет провести полноценную диагностику.
В этом случае врач окажет первую помощь, однако не сможет провести полноценную диагностику.
Подготовка для женщин: не требуется. Если планируется УЗИ мочевого пузыря, исследование проводится на полный мочевой пузырь. За 1,5 часа выпить 2 стакана воды и не мочиться.
Подготовка для мужчин:
Ректальное обследование предстательной железы — необходимый этап урологического осмотра для мужчин. Для того, чтобы оно прошло успешно, необходимо заранее опорожнить кишечник.
Если планируется УЗИ мочевого пузыря — за 1 час до приема выпить 2 стакана (или 0,5 л) воды Вода обязательно должна быть чистой, не газированной. Можно взять с собой небольшую бутылку 0,5 л, можно воспользоваться кулером, который находится в холле, и выпить 2 стакана воды сразу же после того, как пришли в клинику.
Подготовка к приему гастроэнтеролога:
УЗИ органов брюшной полости проводится натощак.
Общие требования:
1. Необходимо с вечера отказаться от еды – с момента приема пищи до процедуры должно пройти не менее 12 часов.
2. За сутки до процедуры разрешено употреблять овсяную и гречневую кашу, картофельное пюре, отварные или запеченные овощи, отварное куриное мясо, яйца, сметану и творог низкой жирности, нежирные супы.
3. Следует отказаться от любой жирной пищи, в том числе от сыров с плесенью, майонеза, сливок, свинины, сала, жирной рыбы и колбасных изделий.
4. За 4 часа до исследования исключается прием воды.
5. За сутки до процедуры запрещено курение.
6. Непосредственно перед процедурой следует снять зубные протезы, контактные линзы/очки и опорожнить мочевой пузырь.
7. Если вы принимаете медикаменты по времени (при сахарном диабете, гипертонии и др. ), лекарственные средства обычно вводятся инъекционно.
), лекарственные средства обычно вводятся инъекционно.
Необходимые лабораторные исследования перед диагностикой с внутривенным обезболиванием (срок давности – не более 10 дней):
• общеклинический анализ крови с определением свертываемости, общий билирубин, АЛАТ, АСАТ, креатинин, глюкоза, коагулограмма
• определение группы крови и резус-фактора
• выявление наличия антител к ВИЧ, гепатиту и сифилису
• ЭКГ и консультация терапевта (срок давности – не более 7 дней).
Важно! Если у вас аллергия на обезболивающие препараты, следует обязательно сообщить об этом врачу-анестезиологу.
Подготовка к колоноскопии (ФКС):
Несложная диета

После 13.00 можно только пить прозрачные жидкости в любом объеме (воду, прозрачный бульон, фруктовый сок без
мякоти, компоты без ягод, чай и кофе без молока). В день исследования прием твердой пищи необходимо полностью исключить, а за 4 часа до исследования также прекратить прием всех жидкостей.
Очищение кишечника
В 1 литр препарата Мовипреп добавить ¼ флакона эмульсии Саб Симплекс и выпить небольшими глотками. Уменьшать объем жидкости нельзя.
После этого выпить еще 500 мл разрешенной прозрачной жидкости.
Во время приема Мовипреп рекомендуется соблюдать двигательную активность (ходить по квартире, приседать), выполнять самомассаж живота.
При появлении тошноты можно принять сублингвальную форму Мотилиума, при болях по ходу кишечника можно принять 2 таблетки Но-шпы.
Активное действие препарата продолжается 1,5-2 часа после приема – в это время будет интенсивный жидкий стул. Далее стул должен измениться на прозрачную бесцветную жидкость.
Процедуру необходимо провести дважды накануне исследования. Применение клизм и вазелинового масла вместо Мовипрепа не рекомендовано.
Важно! Если вы принимаете препараты, нормализующие давление или сердечный ритм, прекращать их прием нельзя. Рекомендуется прием лекарств не ранее, чем через час после окончания приема Мовипрепа. Если вы принимаете препараты, разжижающие кровь, предупредите об этом врача.
При хронических запорах необходимо за 3-5 дней до подготовки к исследованию начать принимать слабительные препараты нерастительного происхождения.
Подготовка зависит от того, на каком участке тела возникли симптомы дерматологического заболевания.
Если беспокоят проблемы волос и кожи головы, то за 1–2 дня до приема нежелательно мыть голову. Наличие корочек, чешуек и других высыпаний, а также интенсивность выпадения волос оценивается на «грязные» волосы. Также врач может оценить сальность волос и другие параметры. Естественно, пользоваться пенками, лаками, средствами для укладки в этот промежуток времени также нельзя. Это может смазать клиническую картину.
Естественно, пользоваться пенками, лаками, средствами для укладки в этот промежуток времени также нельзя. Это может смазать клиническую картину.
Если обращение к врачу-дерматологу связано с высыпаниями на лице, в день приема нежелательно использовать декоративную косметику или маскировать проблемы какими-либо средствами. Во время приема все равно придется удалить все косметические средства с лица, а клиническая картина будет не такой четкой.
Также нельзя использовать крема, мази и другие средства для ухода за кожей и лечения высыпаний.
При высыпаниях на теле желательно в день приема не использовать гели для душа, моющие средства. Цель та же — показать врачу кожу в ее естественном виде, без каких-либо лечебных средств или средств по уходу.
При онихомикозе (грибковом поражении ногтевых пластин, которое проявляется утолщением ногтевых пластин и изменением их цвета) примерно за 3–4 дня до приема нежелательно стричь ногти. Это понадобится при заборе материала для проведения микологического исследования. Также ногти должны быть свободны от декоративного или лечебного лака. В день приема желательно не использовать крема или лекарственные препараты для местного нанесения.
Это понадобится при заборе материала для проведения микологического исследования. Также ногти должны быть свободны от декоративного или лечебного лака. В день приема желательно не использовать крема или лекарственные препараты для местного нанесения.
За 14 дней до процедуры нельзя:
-
посещать солярий, принимать солнечные ванны и пользоваться средствами для загара
-
выдергивать волосы эпилятором, пинцетом, применять для депиляции воск или шугаринг
-
осветлять волосы в зоне воздействия лазера
-
принимать антибиотики
За 3-4 дня до процедуры нельзя:
-
посещать бани, сауны, бассейны
-
наносить на кожу средства на основе спирта
В день процедуры:
-
за 5-9 часов до эпиляции необходимо побрить эпилируемую зону обычным станком
-
непосредственно перед процедурой нужно тщательно очистить кожу
После эпиляции
В течение 4-5 дней нужно:
-
увлажнять кожу лосьоном или кремом (например, Пантенолом)
-
воздержаться от массажа проэпилированной зоны
-
отказаться от принятия горячих ванн
В течение 10-14 дней после эпиляции также запрещено загорать и посещать солярий.
Только натощак минимум за 8-9 часов с последнего приема пищи. За час до УЗИ нельзя курить и жевать жвачку и пить воду, поскольку это может исказить результаты анализов.
Подготовка к УЗИ молочных желез:Желательно на 5-12 день менструального цикла.
Подготовка к УЗИ мочевого пузыря:За 1,5 часа выпить 2 стакана воды и не мочиться, на полный мочевой пузырь.
Подготовка к УЗИ предстательной железы:Абдоминально – на полный мочевой пузырь.
ТРУЗИ. Вечером перед приемом необходимо поужинать до 19.00, за ужином исключить фрукты, овощи, кисломолочные продукты и газированные напитки. Для подготовки к приему необходимо использовать препарат «Микролакс». Это одноразовые микроклизмы объемом 5 мл помогают подготовить кишечник к осмотру. Вечером перед приемом, после 20.00, необходимо дважды сделать микроклизму с перерывом 1 час. Утром в день приема необходимо вновь дважды сделать микроклизму с перерывом 1 час. Последнюю клизму необходимо сделать не позднее, чем за 2 ч до начала приема.
Утром в день приема необходимо вновь дважды сделать микроклизму с перерывом 1 час. Последнюю клизму необходимо сделать не позднее, чем за 2 ч до начала приема.
Абдоминально – на полный мочевой пузырь.
Трансвагинально – подготовки не требуется.
Полезные советы и рекомендации врачей — Эс Класс Клиник Саратов
Посещение гинеколога
Рекомендации перед посещением гинеколога
Многие женщины не любят посещать гинеколога, не смотря на настоятельные рекомендации врачей делать это (если ни что не беспокоит, в профилактических целях) раз в год. Важно помнить, что врач гинеколог занимается не только лечением уже текущего заболевания, но профилактикой развития заболеваний.
Итак, собираясь на прием к гинекологу, потратьте немного своего времени и вспомните такие важные для врача гинеколога моменты, как дату начала последней менструации, среднюю продолжительность вашего цикла, в каком возрасте у вас началась менструация. Эти вопросы обязательно будут заданы врачом и будет лучше, если вы будете знать на них ответ, так как находясь на приеме вспомнить некоторые подробности бывает сложно. Старайтесь сделать так, чтобы ваш визит к гинекологу не попал на дни менструации, так как в этом случае врач не сможет взять у вас некоторые анализы и провести полноценный осмотр. А вот если кровянистые выделения вдруг появились в середине цикла или менструация не прекращается длительное время, то визит к врачу должен быть незамедлительным.
Эти вопросы обязательно будут заданы врачом и будет лучше, если вы будете знать на них ответ, так как находясь на приеме вспомнить некоторые подробности бывает сложно. Старайтесь сделать так, чтобы ваш визит к гинекологу не попал на дни менструации, так как в этом случае врач не сможет взять у вас некоторые анализы и провести полноценный осмотр. А вот если кровянистые выделения вдруг появились в середине цикла или менструация не прекращается длительное время, то визит к врачу должен быть незамедлительным.
Гигиенические процедуры перед посещением врача обязательны, но будет лучше, если вы примите просто душ. Не нужно спринцеваться, использовать интимные дезодоранты или присыпки.
Если вы принимали антибиотики, то ваш визит к гинекологу лучше спланировать не раньше чем через 10-12 дней после того как закончили принимать лекарства. Перед визитом к гинекологу лучше воздержаться от половых контактов в течении суток.
Не дожидайтесь появления тревожных симптомов, для того, чтобы посетить гинеколога. Некоторые серьезные заболевания- опухоли той или иной локализации, рак шейки матки протекают бессимптомно в течении длительного периода времени. Каждая женщина должна раз в год проходить профилактический гинекологический осмотр с забором цитологических мазков, которые как раз и позволяют выявить изменения в клетках тканей шейки матки и вовремя пройти лечение, способное предотвратить процесс развития раковых опухолей. И проведением УЗИ — эта диагностика позволяет визуализировать те образования, которые недоступны для исследования при проведении обычной пальпации, оценить состояние полости матки, яичников.
Современная гинекология позволяет не только диагностировать на ранних стадиях серьезные заболевания, но и помочь женщинам, у которых наступил климактерический период. Большой шаг сделан в лечении бесплодия и в вопросах контрацепции.
Не откладывайте визит к врачу на завтра. Здоровье бесценно. Начните заботиться о себе- пройдите профилактический прием у гинеколога.
Здоровье бесценно. Начните заботиться о себе- пройдите профилактический прием у гинеколога.
Как часто котёнок должен ходить в туалет?
26.05.2020
За туалетом новорождённого котёнка пристально следит кошка-мать, заботливо вылизывая его и поддерживая чистоту. С появлением маленького котёнка в доме, ответственность за отслеживание правильной работы его пищеварительной системы ложится на хозяина.
От того, как часто котята ходят в кошачий туалет, зависит их будущее здоровье. Чтобы помочь питомцу в здоровом развитии, владельцу полезно знать, почему возникают проблемы со стулом, сколько раз месячные котята должны ходить в туалет, и что делать, если котёнок не ходит в туалет по большому.
Содержание статьи
Лоток для новорождённых котят
Мама-кошка помогает новорождённому котёнку ходить в туалет в первые три недели его жизни. Кошка, вылизывая своих детёнышей, не только очищает их от загрязнений и посторонних запахов, но и стимулирует кровообращение в органах пищеварения.
Благодаря такому массажу, котёнку легче избавиться от газов и опорожниться. Кошка слизывает все загрязнения, оставляя видимость того, что котёнок вовсе и не ходит в туалет.
«Внимание! Для того чтобы котенок мог без проблем попасть в лоток,важно чтобы лоток для котёнка имел низкие бортики».В случае если кошка по каким-то причинам не умеет оказывать котёнку должный уход, можно помочь ему самостоятельно. В ситуации, когда котёнок не хочет сходить по большому несколько дней, и для устранения последствий раздутого от газов живота, нужно проделать определённые действия.
С помощью мягкой кисточки или ватки, смоченной тёплой водой, бережно помассировать живот котёнка по часовой стрелке круговыми движениями. Дополнительно проводится мягкий массаж по направлению от головы к хвосту, продольными движениями.
Лоток у месячных котят
По достижению трёхнедельного возраста, кишечник котёнка уже достаточно засёлён полезной микрофлорой, сформирован и готов к принятию взрослой пищи. В этом возрасте котёнок ещё питается молоком матери с постепенным прикормом в виде жидкого корма для котят или сметанообразного. Такой корм не травмирует кишечник и не требует слишком тщательного пережёвывания.
В этом возрасте котёнок ещё питается молоком матери с постепенным прикормом в виде жидкого корма для котят или сметанообразного. Такой корм не травмирует кишечник и не требует слишком тщательного пережёвывания.
В трёхнедельном возрасте котенок должен ходить в туалет по большому ежедневно от 3-х до 6-и раз. В норме, фекалии котёнка должны быть кашицеобразными, равномерными и густыми. В них не должно быть примесей в виде слизи или не переваренных элементов пищи. Сам котёнок должен быть бодрым, а его живот мягким на ощупь и безболезненным. Неблагоприятным знаком для владельца являются слишком сухие или слишком жидкие фекалии котёнка.
При отсутствии стула у котёнка в течении 3-х или 4-х дней, требуется тщательно проанализировать рацион питомца. Помочь ему может массаж живота, микроклизма, небольшое количество растительного масла.
Туалет у взрослых котят
Котёнок переводится на взрослое питание с возраста от 1 до 3-х месяцев. В целом, фекалии кока становятся более оформленными. Количество посещений туалета, как и консистенция фекалий зависят от типа питания котёнка. При питании кормами с большим количеством клетчатки, количество дефекаций будет больше, чем при высокобелковом корме.
В целом, фекалии кока становятся более оформленными. Количество посещений туалета, как и консистенция фекалий зависят от типа питания котёнка. При питании кормами с большим количеством клетчатки, количество дефекаций будет больше, чем при высокобелковом корме.
Подросший котёнок ходит в туалет по большому каждый день, а его фекалии должны быть без примеси крови, слизи, не переваренной пищи. Насторожить владельца должно то, что питомец часто ходит в туалет по большому с очень жидким калом.
Как часто котенок должен писать
При ответе на вопрос о том, как часто должен писать котенок, нужно учитывать количество потребляемой им жидкости. Количество мочи должно быть равно объёму выпитой жидкости. Совсем маленький котёнок, имеет маленький объём мочевого пузыря, и будет писать более часто, чем взрослый.
В среднем, котёнок ходит в туалет по маленькому до 10-и раз в день. Подросший котёнок должен будет ходить в туалет по маленькому до 5-и раз в день. Взрослая кошка сходит по маленькому не более 3-4 раз в день.
Взрослая кошка сходит по маленькому не более 3-4 раз в день.«Внимание! Если в рационе питания вашего питомца преобладает еда с повышенным содержанием клетчатки, количество посещений туалета может увеличиться».
Сам процесс мочеиспускания в норме, не должен причинять котёнку дискомфорт. Стоит обратить внимание качество и цвет мочи, её прозрачность, наличие примесей в виде крови и слизи.
Признаки того, что котёнок хочет в туалет:
- Котёнок скребёт по полу или по предметам лапками.
- Котёнок часто принюхивается к предметам вокруг, как бы ища подходящее место. Кошки часто ходят в туалет в тихие, укромные места, которые котёнок попытается найти в доме.
- Котёнок топчется на месте, присаживается, пищит.
- Если котёнок задумался о том, чтобы сходить в туалет, его глаза становятся как бы остекленевшими. В таких случаях нужно как можно быстрее перенести его в лоток.

Почему у котёнка возникают проблемы со стулом
На работу кишечника повлиял стресс. Котёнок может отказываться от посещения туалета из-за переживаний по поводу переезда в новый дом, смены хозяина, отрыва от матери. Чтобы помочь котёнку освоиться на новом месте, следует оградить его от шума, резких движений, игр с детьми. Котёнок сам должен начать играть на новой территории, бегать, посещать туалет. В ситуации если котёнок не опорожняется в течении 5-и дней, следует обратиться к ветеринару.
Из-за неправильного питания нарушается работа пищеварительной системы. В новом доме котёнок какое-то время должен придерживаться диеты старых хозяев, с постепенной примесью нового корма для кошек. При выборе готовых кормов стоит обратить внимание на специальные диеты для котят.
Если котёнок не ходит по большому более 5-и дней, даже привыкнув к новому месту и пище, то причиной проблем со стулом может быть запор. Прощупав живот питомца, можно определить наличие вздутия живота, которым обычно сопровождается запор.
Прощупав живот питомца, можно определить наличие вздутия живота, которым обычно сопровождается запор.
Признаком запора является и болезненный процесс дефекации у питомца. Сигналами запора также являются: долгое пристраивание на лотке, жалобное мяуканье.
Как справиться с проблемой запора у котёнка самостоятельно
Если питомец чувствует себя достаточно хорошо, можно попробовать справиться с запором у котёнка самостоятельно с помощью:
- Масла: в случае не посещения котёнком туалета в течение нескольких дней, можно давать простое растительное масло, в количестве не более половины чайной ложки в день. Ввести в рот его можно при помощи обыкновенного шприца без иголки, медленно, чтобы котёнок не захлебнулся. Вазелиновое масло также эффективно при запорах. Его можно добавлять при каждом кормлении по 0,5 мл, в сочетании с мягким лечебным массажем.
- Мыло: необходимо сделать маленький колышек из детского мыла, и ввести в задний проход.
 Перед введением, мыло следует смочить в тёплой воде. Такое действие удобнее проводить во время сна питомца. После неё, в течение нескольких часов, котёнок должен успешно сходить в туалет по большому.
Перед введением, мыло следует смочить в тёплой воде. Такое действие удобнее проводить во время сна питомца. После неё, в течение нескольких часов, котёнок должен успешно сходить в туалет по большому. - Медикаментов: о целесообразности и правильном использовании медикаментов нужно проконсультироваться с ветеринарным врачом.
- Клизма: процедура клизмирования в домашних условиях проводится только в полной уверенности её безвредности для котёнка. Относительно безопасна эта процедура только если причиной запора является именно неподходящее питание, а не непроходимость кишечника или заворот кишок. Существует список состояний, при которых клизма строго противопоказана: воспалительные процессы в кишечнике, кровотечения, выпадение прямой кишки, острые патологии органов брюшной полости, воспалительные процессы в кишечнике.
Самостоятельное клизмирование котёнка
Чтобы сделать клизму самостоятельно, понадобится шприц на 10 миллиграмм, тёплая кипячёная вода, вазелин или масло. Желательно делать процедуру с помощником: один будет держать котёнка, а второй медленно вводить заранее смазанный (вазелином или маслом) шприц, достаточно глубоко, чтобы жидкость распределялась по назначению.
Желательно делать процедуру с помощником: один будет держать котёнка, а второй медленно вводить заранее смазанный (вазелином или маслом) шприц, достаточно глубоко, чтобы жидкость распределялась по назначению.
Во время процедуры нужно медленно вводить воду, аккуратно прощупывая живот питомца, чтобы проконтролировать достаточное заполнение кишечника. Для котёнка на процедуру достаточно 50-100 мл воды.
Общая информация о туалете котёнка
Котёнок может ходить в лоток по маленькому от 10-и (в раннем периоде), до 5-и раз в день в период взросления. Если котёнок слишком редко (до 4-х раз в день), или слишком часто ходит в туалет по маленькому, или у него имеются другие настораживающие признаки (кровь, слизь в моче), владелец должен немедленно обратиться к ветеринару.
Месячные котята в среднем самостоятельно какают от 3-х до 6-и раз в день. Котёнок на новом месте часто не ходит в туалет по большому до 5-и дней. Если по прошествии адаптации к новому месту ситуация не меняется, нужно принимать меры.
Ответ на вопрос о том, как часто менять лоток, зависит от состава наполнителя для туалета. В целом, после каждого посещения лотка котёнком, в нём не должно оставаться следов и запаха, иначе котёнок попытается найти другое укромное место для отправления нужд.
Об операции на щитовидной железе
Это руководство поможет вам подготовиться к операции на щитовидной железе в центре Memorial Sloan Kettering (MSK). Оно также поможет вам понять, чего ожидать в процессе выздоровления.
Используйте это руководство для справки во время подготовки к дню операции. Всегда берите его с собой в центр MSK, в том числе в день операции. Вы и ваша лечащая команда будете руководствоваться им в процессе лечения.
Вернуться к началуИнформация об операции
Информация о щитовидной железе
Щитовидная железа — это небольшая железа в форме бабочки, расположенная в нижней передней части шеи (см. рисунок 1). Она вырабатывает гормоны, которые контролируют превращение организмом кислорода и калорий в энергию. Щитовидная железа состоит из левой и правой долей. Место соединения двух долей называется перешейком.
рисунок 1). Она вырабатывает гормоны, которые контролируют превращение организмом кислорода и калорий в энергию. Щитовидная железа состоит из левой и правой долей. Место соединения двух долей называется перешейком.
Паращитовидные железы представляют собой 4 небольшие эндокринные железы, расположенные за щитовидной железой. Они вырабатывают гормон, который помогает контролировать уровень кальция в крови.
Лимфоузлы — это небольшие овальные или круглые структуры, которые располагаются по всему телу. Лимфоузлы являются элементом иммунной системы. Они производят и хранят клетки, призванные бороться с инфекцией. Кроме того, лимфатические узлы отфильтровывают из лимфатической жидкости бактерии, вирусы, раковые клетки и другие продукты обмена веществ.
Рисунок 1. Щитовидная железа
Удаление щитовидной железы
Операция на щитовидной железе выполняется через разрез (хирургический надрез) в нижней передней части шеи. Она длится около 2–3 часов.
Она длится около 2–3 часов.
Во время операции хирург осмотрит всю щитовидную железу и удалит те части, в которых обнаружен рак. Также он осмотрит лимфатические узлы рядом со щитовидной железой и удалит те из них, в которых есть или могут быть раковые клетки.
- Операция по удалению половины (1 доли) щитовидной железы называется лобэктомией или гемитиреоидэктомией.
- Операция по удалению всей щитовидной железы называется полной тиреоидэктомией.
Хирург обсудит с вами перед операцией, чего следует ожидать.
Повреждение нервов
Около щитовидной железы расположены 2 нерва, помогающие работать гортани (глотке). Эти нервы называются возвратным гортанным нервом и верхним гортанным нервом. Они могут быть затронуты во время операции на щитовидной железе.
- Возвратный гортанный нерв расположен за щитовидной железой и идет в глотку. Если опухоль расположена близко к этому нерву или этот нерв будет поврежден во время операции, то голосовые связки (2 эластичных полосы ткани в глотке, которые помогают вам говорить) могут быть повреждены.
 Из-за этого вы можете охрипнуть. Охриплость голоса — это нормальное явление после операции на щитовидной железе, и обычно со временем это проходит.
Из-за этого вы можете охрипнуть. Охриплость голоса — это нормальное явление после операции на щитовидной железе, и обычно со временем это проходит. - Верхний гортанный нерв помогает повышать звучность и тон вашего голоса. Если этот нерв ослабнет или будет поврежден, это может повлиять на высоту и тон вашего голоса. Из-за этого вам может быть тяжело повышать голос или петь.
Перед операцией на щитовидной железе врач проверит, как работают ваши голосовые связки. Если они работают нормально, но опухоль большая или расположена близко к возвратному или верхнему гортанному нерву, риск повреждения нервов во время операции выше. Хотя это случается редко, но это может привести к проблемам с голосовыми связками после операции.
Если после операции ваш голос изменился и не восстанавливается, возможно, вам потребуется пройти процедуру по осмотру горла. Существует несколько способов улучшить голос при повреждении нервов, включая операцию или инъекцию (укол) в голосовую связку. Возможно, вам также будет нужно показаться ларингологу (врачу, специализирующемуся на проблемах с голосом). Ваш медицинский сотрудник обсудит с вами варианты.
Возможно, вам также будет нужно показаться ларингологу (врачу, специализирующемуся на проблемах с голосом). Ваш медицинский сотрудник обсудит с вами варианты.
В редких случаях повреждения нервов могут приводить к проблемам с дыханием. В этом случае позвоните медицинскому сотруднику, который вам поможет. Если вам сразу не удается дозвониться, поезжайте в ближайший пункт неотложной медицинской помощи.
Гипокальциемия (пониженное содержание кальция в крови)
После операции у вас может возникнуть временная дисфункция паращитовидных желез. Это означает, что паращитовидные железы могут не вырабатывать достаточно гормона для поддержания уровня кальция в крови. И хотя это временное явление, оно может вызвать гипокальциемию. Гипокальциемия — это состояние, при котором в крови недостаточно кальция.
Гипокальциемия может вызывать онемение или покалывание в руках, ступнях и вокруг рта. Немедленно позвоните медицинскому сотруднику, если у вас наблюдается любой из перечисленных ниже симптомов. Сильное понижение содержания кальция в крови может быть опасным.
Сильное понижение содержания кальция в крови может быть опасным.
Медицинский сотрудник будет контролировать ваш уровень кальция в крови после операции. Если у вас обнаружится гипокальциемия, вам выдадут лекарства, позволяющие устранить ее. Дополнительную информацию смотрите в разделах «Способы справиться с гипокальциемией» и «Прием кальциевых добавок».
Вернуться к началуДо операции
Информация в этом разделе поможет вам подготовиться к операции. Прочтите этот раздел после назначения вам операции и обращайтесь к нему по мере приближения даты операции. В нем содержатся важные сведения о том, что вам потребуется сделать до операции.
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Подготовка к операции
Вы и ваша лечащая команда будете готовиться к операции вместе.
Помогите нам сделать вашу операцию максимально безопасной: скажите нам, соответствует ли какое-либо из приведенных ниже утверждений вашей ситуации, даже если вы не совсем в этом уверены.
- Я принимаю лекарство, разжижающее кровь, например:
- aspirin;
- Heparin
- Warfarin (Jantoven® или Coumadin®)
- Clopidogrel (Plavix®)
- Enoxaparin (Lovenox®)
- Dabigatran (Pradaxa®)
- Apixaban (Eliquis®)
- Rivaroxaban (Xarelto®)
- Я принимаю лекарства, выдаваемые по рецепту (которые прописал мой медицинский сотрудник), включая пластыри и мази.
- Я принимаю безрецептурные лекарства (которые покупаю без рецепта), включая пластыри и мази.
- Я принимаю пищевые добавки, например травы, витамины, минералы, а также натуральные или домашние лечебные средства.
- У меня есть кардиостимулятор, автоматический имплантируемый кардиовертер-дефибриллятор (AICD) или другой прибор для стимуляции работы сердца.

- У меня случаются приступы апноэ во сне.
- Раньше у меня возникали проблемы при анестезии (при введении лекарства, под действием которого я засыпаю во время операции).
- У меня аллергия на некоторые лекарства или материалы, например латекс.
- Я не хочу, чтобы мне делали переливание крови.
- Я употребляю алкоголь.
- Я курю или использую электронные устройства для курения (например, одноразовые электронные сигареты, вейп, Juul®).
- Я принимаю легкие наркотики.
Об употреблении алкоголя
Количество употребляемого алкоголя может повлиять на ваше состояние во время и после операции. Очень важно сообщить медицинским сотрудникам, сколько алкоголя вы употребляете. Это поможет нам спланировать ваше лечение.
- Если вы резко прекратите употреблять алкоголь, это может спровоцировать судорожные припадки, алкогольный делирий и привести к смерти.
Если мы будем знать, что вы подвержены риску таких осложнений, мы сможем назначить вам лекарства, позволяющие их избежать.

- Если вы употребляете алкоголь регулярно, существует риск возникновения других осложнений во время и после проведения операции. Они включают кровотечение, инфекции, проблемы с сердцем и более длительное стационарное лечение.
Чтобы предотвратить возможные проблемы, до операции вы можете:
- Честно сообщите медицинским сотрудникам, в каком количестве вы употребляете алкоголь.
- После назначения операции попытаться прекратить употребление алкогольных напитков. Если после прекращения употребления алкогольных напитков вы испытываете головные боли, тошноту (ощущение подступающей рвоты), повышенное беспокойство, или у вас появились проблемы со сном, немедленно сообщите об этом своему медицинскому сотруднику. Это ранние признаки, связанные с отказом от алкоголя, которые можно вылечить.
- Сообщите медицинскому сотруднику, если вы не в силах прекратить употребление алкоголя.
- Задайте медицинскому сотруднику вопросы о том, как может повлиять употребление алкоголя на ваш организм в связи с операцией.
 Как всегда, мы обеспечим конфиденциальность всех ваших медицинских данных.
Как всегда, мы обеспечим конфиденциальность всех ваших медицинских данных.
О курении
Во время проведения операции у курящих могут возникнуть проблемы, связанные с дыханием. Отказ от курения даже за несколько дней до операции поможет предотвратить такие проблемы. Если вы курите, ваш медицинский сотрудник направит вас в программу лечения табакозависимости (Tobacco Treatment Program). Вы также можете обратиться в эту программу по телефону 212-610-0507.
Информация о приступах апноэ во сне
Приступы апноэ во сне — это распространенное расстройство дыхания, из-за которого во время сна человек на короткий период перестает дышать. Самый распространенный вид — синдром обструктивного апноэ во сне (obstructive sleep apnea, OSA). При OSA дыхательные пути полностью блокируются во время сна. OSA может вызвать серьезные осложнения во время и после операции.
Сообщите нам, если у вас случаются приступы апноэ во сне, или если вы предполагаете, что у вас могут случаться такие приступы. Если вы используете дыхательный аппарат (например, аппарат СИПАП [CPAP]) для профилактики приступов апноэ во сне, возьмите его с собой в день проведения операции.
Если вы используете дыхательный аппарат (например, аппарат СИПАП [CPAP]) для профилактики приступов апноэ во сне, возьмите его с собой в день проведения операции.
Использование MyMSK
MyMSK (my.mskcc.org) — это ваша учетная запись на портале для пациентов центра MSK. Вы можете использовать MyMSK, чтобы общаться со своей лечащей командой, отправляя и получая сообщения, просматривать результаты анализов, уточнять дату и время визитов и прочее. Вы также можете предложить ухаживающему за вами лицу создать свою учетную запись, чтобы видеть информацию о вашем лечении.
Если у вас еще нет учетной записи на портале MyMSK, вы можете посетить веб-сайт my.mskcc.org, позвонить по телефону 646-227-2593 или в офис вашего врача, чтобы получить идентификационный номер для регистрации. Также можно посмотреть видеоролик How to Enroll in MyMSK: Memorial Sloan Kettering’s Patient Portal. Обращайтесь за помощью в справочную службу MyMSK (MyMSK Help Desk) по адресу электронной почты mymsk@mskcc. org или по номеру телефона 800-248-0593.
org или по номеру телефона 800-248-0593.
В течение 30 дней до операции
Дооперационное исследование
Перед операцией вам назначат дооперационное исследование (presurgical testing, PST). Дата, время и место его проведения будут указаны в напоминании о приеме, которое вы получите в кабинете хирурга. Вы поможете нам, если на дооперационное исследование возьмете с собой:
- список всех лекарств, которые вы принимаете, включая рецептурные и безрецептурные лекарства, пластыри и кремы;
- результаты всех исследований, которые вы проходили вне центра MSK, например кардиограммы с нагрузкой, эхокардиограммы или допплерографии сонной артерии;
- имена и телефоны лечащих вас медицинских сотрудников.
В день приема вы можете принимать пищу и лекарства как обычно.
Во время дооперационного исследования вы познакомитесь с медсестрой/медбратом высшей квалификации. Это медицинский сотрудник, работающий с анестезиологами (медицинскими сотрудниками, прошедшими специальную подготовку, которые будут делать анестезию во время операции). Медсестра/медбрат высшей квалификации вместе с вами просмотрит медицинскую карту и вашу историю хирургических операций. Вам нужно будет пройти ряд исследований, в том числе электрокардиограмму (ЭКГ) для проверки ритма сердца, рентген грудной клетки, анализы крови и другие исследования, необходимые для планирования лечения. Помимо этого, медсестра/медбрат высшей квалификации может направить вас к другим специалистам.
Медсестра/медбрат высшей квалификации вместе с вами просмотрит медицинскую карту и вашу историю хирургических операций. Вам нужно будет пройти ряд исследований, в том числе электрокардиограмму (ЭКГ) для проверки ритма сердца, рентген грудной клетки, анализы крови и другие исследования, необходимые для планирования лечения. Помимо этого, медсестра/медбрат высшей квалификации может направить вас к другим специалистам.
Медсестра/медбрат высшей квалификации также сообщит, какие лекарства вам необходимо будет принять утром в день операции.
Определите, кто будет ухаживать за вами
Важная роль в процессе вашего лечения отводится лицу, осуществляющему уход. Перед операцией медицинские сотрудники расскажут вам и лицу, ухаживающему за вами, об операции. Кроме того, после операции и выписки из больницы данному лицу будет необходимо доставить вас домой. Также этот человек будет помогать вам дома.
Информация для ухаживающих за пациентами лиц
Существующие материалы и оказываемая поддержка помогают справиться с многочисленными обязанностями, возникающими в связи с уходом за человеком, который проходит лечение рака. Чтобы узнать о ресурсах поддержки и получить информацию, посетите веб-сайт www.mskcc.org/caregivers или ознакомьтесь с материалом Руководство для лиц, ухаживающих за больными
.
Чтобы узнать о ресурсах поддержки и получить информацию, посетите веб-сайт www.mskcc.org/caregivers или ознакомьтесь с материалом Руководство для лиц, ухаживающих за больными
.
Заполните бланк доверенности на принятие решений о медицинской помощи
Если вы еще не заполнили бланк доверенности на принятие решений о медицинской помощи (Health Care Proxy), мы рекомендуем сделать это прямо сейчас. Если вы уже заполнили эту форму, или у вас есть иные предварительные распоряжения, возьмите их с собой на следующий прием.
Доверенность на принятие решений о медицинской помощи — это правовой документ, где указывается человек, который будет представлять ваши интересы в случае, если вы не сможете делать это самостоятельно. Указанный там человек будет вашим представителем по вопросам медицинской помощи.
Поговорите с медицинским сотрудником, если вы заинтересованы в заполнении доверенности на принятие решений о медицинской помощи. Вы также можете прочитать материалы Заблаговременное планирование ухода и Как быть представителем по медицинской помощи, чтобы получить информацию о доверенностях на принятие решений о медицинской помощи, других предварительных распоряжениях и исполнении обязанностей представителя по медицинской помощи.
Выполняйте дыхательную гимнастику и упражнения, стимулирующие откашливание
До операции выполняйте глубокие вдохи и прокашливайтесь. Ваш медицинский сотрудник выдаст вам стимулирующий спирометр, который поможет расширить легкие. Дополнительную информацию вы можете узнать в материале Как пользоваться стимулирующим спирометром. Если у вас возникли вопросы, обратитесь к медсестре/медбрату или терапевту-пульмонологу.
Физическая нагрузка
Постарайтесь ежедневно выполнять аэробные упражнения. Аэробные упражнения — это любые упражнения, ускоряющие сердцебиение, например ходьба, плавание или езда на велосипеде. В холодную погоду ходите по лестнице в своем доме, отправляйтесь в торговый центр или в магазин. Физические нагрузки помогут улучшить состояние организма для проведения операции, а также помогут облегчить и ускорить процесс выздоровления.
Придерживайтесь принципов здорового питания
До операции старайтесь получать хорошо сбалансированное здоровое питание. Если вам необходима помощь в составлении диеты, попросите своего медицинского сотрудника направить вас к врачу-диетологу — специалисту по питанию.
Если вам необходима помощь в составлении диеты, попросите своего медицинского сотрудника направить вас к врачу-диетологу — специалисту по питанию.
За 7 дней до операции
Соблюдайте указания медицинского сотрудника при приеме аспирина
Если вы принимаете aspirin и любые лекарства, содержащие aspirin, возможно, вам придется изменить дозу или не принимать их в течение 7 дней до операции. Аспирин может вызвать кровотечение.
Выполняйте инструкции своего медицинского сотрудника. Не прекращайте прием аспирина без соответствующих указаний. Для получения дополнительной информации прочтите материал Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
Прекратите принимать витамин Е, мультивитамины, лечебные средства из трав и другие диетические добавки
Прекратите принимать витамин Е, мультивитамины, лечебные средства из трав и другие диетические добавки за 7 дней до операции. Эти лекарства могут вызвать кровотечение. Для получения дополнительной информации прочтите материал Лечебные средства из трав и лечение рака.
Эти лекарства могут вызвать кровотечение. Для получения дополнительной информации прочтите материал Лечебные средства из трав и лечение рака.
За 2 дня до операции
Прекратите принимать нестероидные противовоспалительные препараты (nonsteroidal anti-inflammatory drugs [NSAIDs]).
Прекратите принимать НПВП, такие как ibuprofen (Advil® и Motrin®) и naproxen (Aleve®), за 2 дня до операции. Эти лекарства могут вызвать кровотечение. Для получения дополнительной информации прочтите материал Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
За 1 день до операции
Запишите время, на которое назначена операция
Сотрудник приемного отделения позвонит вам после 14:00 накануне дня операции. Если проведение операции запланировано на понедельник, вам позвонят в предыдущую пятницу. Если до 19:00 с вами никто не свяжется, позвоните по номеру 212-639-5014.
Сотрудник сообщит, когда вам следует приехать в больницу на операцию. Вам также напомнят, как пройти в отделение.
Операция будет проводиться по одному из следующих адресов:
- Хирургический центр Josie Robertson Surgery Center
1133 York Avenue (на 61st Street)
New York, NY 10065 - Больница Memorial Hospital
1275 York Avenue между улицами 67th и 68th Streets
New York, NY 10065
Инструкции по употреблению пищи перед операцией
Не принимайте пищу после полуночи перед вашей операцией. Это также касается леденцов и жевательной резинки.
Утро перед операцией
Инструкции по употреблению напитков перед операцией
Вы можете выпить не более 12 унций (350 мл) воды в период между полуночью и за 2 часа до времени прибытия в больницу. Больше ничего не пейте.
Не пейте какие-либо жидкости за два часа до запланированного времени прибытия в больницу. Это также касается воды.
Это также касается воды.
Примите лекарства в соответствии с инструкциями
Если ваш медицинский сотрудник сказал вам принять некоторые лекарства утром перед операцией, примите только эти лекарства, запив их маленьким глотком воды. В зависимости от лекарств это могут быть все или некоторые из лекарств, которые вы обычно принимаете по утрам, либо их вообще не нужно будет принимать.
Что необходимо запомнить
- Наденьте удобную свободную одежду.
- Не наносите лосьоны, крема, дезодоранты, макияж, пудру, духи или одеколон.
- Удалите лак и наклейки с ногтей.
- Если вы носите контактные линзы, снимите их и наденьте очки. Во время операции контактные линзы могут травмировать глаза.
- Не надевайте металлические предметы. Снимите все ювелирные украшения, включая пирсинг на теле. Используемое во время операции оборудование при соприкосновении с металлом может вызвать ожоги.
- Оставьте ценные вещи дома.
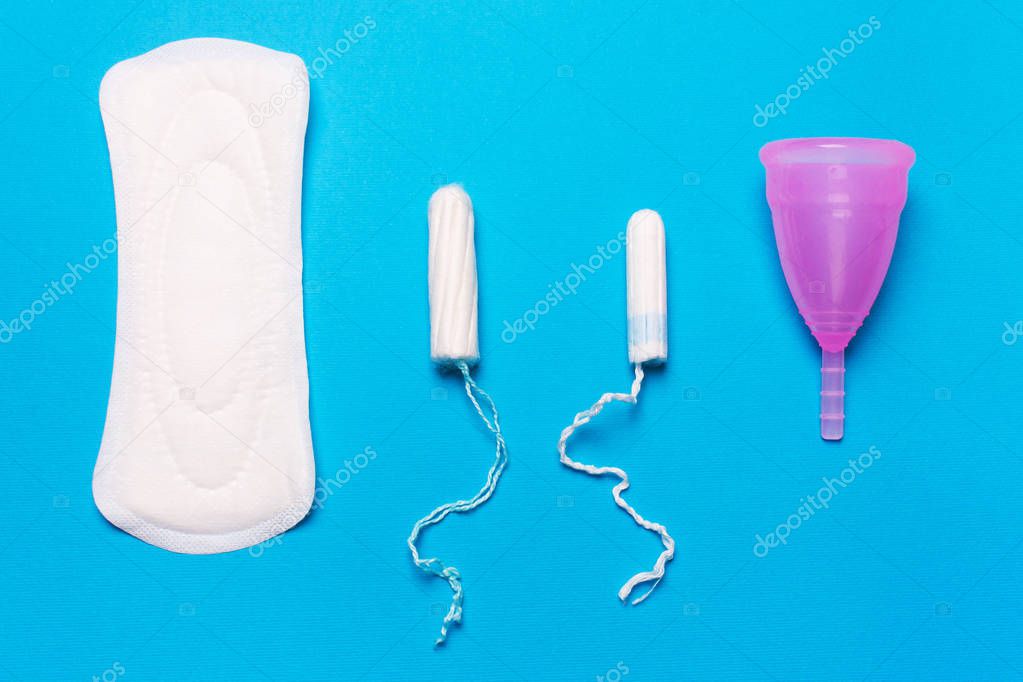
- Если у вас началась менструация (месячные), воспользуйтесь гигиенической прокладкой, а не тампоном.
 Вам выдадут одноразовое белье, а также прокладку, если это необходимо.
Вам выдадут одноразовое белье, а также прокладку, если это необходимо.
Что взять с собой
- Свой дыхательный аппарат для профилактики приступов апноэ во сне (например, аппарат СИПАП [CPAP]) при наличии.
- Стимулирующий спирометр
- Бланк доверенности на принятие решений о медицинской помощи, если вы его заполнили.
- Мобильный телефон и зарядное устройство.
- Сумку для хранения личных вещей (например очков, слухового аппарата, зубных и других протезов, парика и религиозных атрибутов), если они у вас есть.
- Эти рекомендации. С помощью этих рекомендаций представители лечащей команды объяснят вам, как ухаживать за собой после операции.
По прибытии в больницу
Различные медицинские работники попросят вас назвать и продиктовать по буквам ваше имя и дату рождения. Это необходимо для вашей безопасности. В один день могут оперировать людей с одинаковыми или похожими именами.
Когда наступит время переодеться перед операцией, вам выдадут больничную рубашку, халат и нескользящие носки.
Встреча с медсестрой/медбратом
Вы встретитесь с медсестрой/медбратом перед операцией. Сообщите ей/ему дозы всех лекарств, которые вы принимали после полуночи, а также время их приема (в том числе не забудьте упомянуть все рецептурные и безрецептурные лекарства, пластыри, кремы и мази).
Медсестра/медбрат может поставить внутривенную (ВВ) капельницу в одну из вен, обычно на руке или кисти. Если медсестра/медбрат не поставит капельницу, ваш анестезиолог сделает это, когда вы будете в операционной.
Встреча с анестезиологом
Перед операцией вы также встретитесь со своим анестезиологом. Этот специалист:
- просмотрит медицинскую карту вместе с вами;
- спросит, были ли у вас проблемы при анестезии в прошлом, включая тошноту или боль;
- расскажет о вашем комфорте и безопасности во время операции;
- расскажет о типе анестезии, которую вы получите;
- ответит на ваши вопросы, касающиеся анестезии.
Подготовка к операции
Перед операцией вам потребуется снять слуховой аппарат, зубные и другие протезы, парик и религиозные атрибуты (если у вас есть что-либо из перечисленного).
Вы пройдете в операционную самостоятельно, или вас отвезут туда на каталке. Член операционной бригады поможет вам лечь на операционный стол и наденет вам на голени компрессионные ботинки. Они будут плавно надуваться и сдуваться для улучшения тока крови в ногах.
Когда вы удобно расположитесь на столе, анестезиолог введет анестезию через внутривенную капельницу, и вы заснете. Через ВВ-капельницу вам также будут вводить жидкости во время и после операции.
Во время операции
Когда вы уснете, вам через рот в трахею введут дыхательную трубку, чтобы помочь дышать. После завершения операции на ваш разрез будут наложены хирургические швы. Кроме того, на разрезы вам могут наложить Steri-Strips™ (тонкие полоски хирургического пластыря) или Dermabond® (хирургический клей). Дыхательная трубка обычно извлекается, пока вы еще находитесь в операционной.
Вернуться к началуПосле операции
Информация в этом разделе позволит вам узнать, что стоит ожидать после операции, пока вы будете находиться в больнице и когда уедете домой. Вы узнаете, как безопасно восстанавливаться после операции.
Вы узнаете, как безопасно восстанавливаться после операции.
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
В больнице
Когда вы проснетесь после операции, вы будете находиться в палате пробуждения (Post-Anesthesia Care Unit, PACU) или в палате послеоперационного наблюдения. Медсестра/медбрат будет следить за температурой вашего тела, а также за пульсом, артериальным давлением и уровнем кислорода.
Возможно, вы будете получать кислород через тонкую трубочку, которая будет располагаться под носом, или через маску, закрывающую нос и рот. Кроме того, в шею под разрезом вам могут установить дренаж. Если вам установят дренаж, обычно его снимают на следующий день после операции.
Длительность вашего пребывания в больнице после операции зависит от вашего выздоровления. Большинство пациентов остаются в больнице всего на 1 ночь. Медсестры/медбратья и другие медицинские сотрудники научат вас ухаживать за собой в процессе восстановления после операции.
Обезболивающие лекарства
Вы будете испытывать болевые ощущения после операции. Сначала вам будут вводить обезболивающее лекарство через капельницу внутривенного введения. Как только вы сможете глотать жидкости, вам дадут пероральное обезболивающее лекарство (лекарство, которое нужно глотать).
Ваши медицинские сотрудники будут часто спрашивать вас о болевых ощущениях и давать лекарство по мере необходимости. Если боль не утихает, сообщите об этом своим медицинским сотрудникам. Обезболивание крайне необходимо для того, чтобы вы могли использовать стимулирующий спирометр, а также вставать с постели и ходить. Контролируя боль, вы сможете лучше восстановиться.
Перед выпиской из больницы вы можете получить рецепт для приобретения легкого обезболивающего лекарства. Вместо него вы можете принимать acetaminophen с повышенной силой действия (Extra Strength Tylenol®). Обсудите со своим медицинским сотрудником возможные побочные эффекты и время, когда вам нужно перейти на безрецептурные обезболивающие лекарства.
Движение и ходьба
Движение и ходьба помогут вам снизить риск образования сгустков крови и пневмонии (инфекции легких). Эти виды активности также помогут возобновить выход газов и стул (опорожнение кишечника). Медсестра/медбрат, физиотерапевт или реабилитационный терапевт помогут вам начать передвигаться, если это понадобится.
Прочтите материал Позовите на помощь! Не упадите! и узнайте, что вы можете сделать для своей безопасности и избежания падений, пока находитесь в больнице.
Использование стимулирующего спирометра
Используйте стимулирующий спирометр 10 раз каждый час, когда вы бодрствуете. Это поможет расширить легкие, что позволит предотвратить развитие пневмонии. Дополнительную информацию вы можете узнать в материале Как пользоваться стимулирующим спирометром.
Прием пищи и питье
Через несколько часов после операции вы сможете рассасывать ледяную стружку и пить жидкости. Испытывать некоторый дискомфорт при глотании — это нормально. Вы постепенно будете возвращаться к обычному рациону питания. После первой ночи вам не требуется придерживаться ограничений в питании.
Вы постепенно будете возвращаться к обычному рациону питания. После первой ночи вам не требуется придерживаться ограничений в питании.
Способы справиться с гипокальциемией
Медицинский сотрудник будет контролировать ваш уровень кальция в крови после операции и при необходимости назначит вам кальциевую добавку. Возможно, вам придется принимать ее в течение нескольких недель, пока паращитовидные железы не начнут работать как обычно.
Если в руках, ступнях или вокруг рта чувствуется онемение или покалывание, сообщите об этом своему медицинскому сотруднику. Это признаки низкого уровня кальция в крови.
Подготовка к выписке из больницы
Перед выпиской из больницы медсестра/медбрат научит вас, как ухаживать за разрезом. Инструкции будут записаны в документе, который вы получите при выписке.
Перед выпиской из больницы осмотрите свои разрезы вместе с кем-то из своих медицинских сотрудников. Запомните, как выглядят разрезы, чтобы замечать их изменения в дальнейшем.
Большинству пациентов при выписке на разрезы накладывают только полоски пластыря Steri-Strips. Оставьте их на месте до первого после операции визита к врачу. Ваш медицинский сотрудник осмотрит их во время приема. Если на разрезы вам наложат швы, их также снимут во время первого визита к врачу после операции.
Дома
Прочтите материал Что можно сделать, чтобы избежать падений и узнайте, что вы можете сделать, чтобы позаботиться о своей безопасности и избежать падений дома и во время визитов в центр MSK.
Заполнение послеоперационной анкеты Recovery Tracker
Нам нужно знать, как вы себя чувствуете после выписки из больницы. Чтобы иметь возможность и дальше оказывать вам медицинскую помощь, мы будем ежедневно отправлять вопросы в вашу учетную запись MyMSK в течение 10 дней после вашей выписки из больницы. Эти вопросы называют послеоперационной анкетой Recovery Tracker.
Заполняйте послеоперационную анкету Recovery Tracker каждый день не позднее полуночи (24:00). Это займет у вас всего 2–3 минуты. Ваши ответы на эти вопросы помогут нам понять, как вы себя чувствуете и что вам нужно.
Это займет у вас всего 2–3 минуты. Ваши ответы на эти вопросы помогут нам понять, как вы себя чувствуете и что вам нужно.
В зависимости от ваших ответов, мы можем запросить у вас дополнительную информацию или попросить вас позвонить хирургу. Вы всегда можете позвонить в офис вашего хирурга, если у вас возникли какие-либо вопросы. Для получения дополнительной информации ознакомьтесь с материалом Послеоперационная анкета Recovery Tracker .
Обезболивание
Период времени, на протяжении которого люди испытывают боль и дискомфорт, может быть разным. Болевые ощущения могут остаться у вас и на момент возвращения домой. Это не означает, что с вами что-то не так.
Приведенные ниже рекомендации помогут вам снимать боль в домашних условиях.
- Принимайте лекарства в соответствии с полученными указаниями и по мере необходимости.
- Если назначенное лекарство не облегчает вашу боль, свяжитесь со своим медицинским сотрудником.
- Не садитесь за руль и не употребляйте спиртные напитки, пока вы принимаете рецептурное обезболивающее лекарство.
 Некоторые рецептурные обезболивающие лекарства могут вызывать сонливость. Алкоголь может усугублять седативный эффект.
Некоторые рецептурные обезболивающие лекарства могут вызывать сонливость. Алкоголь может усугублять седативный эффект. - По мере заживления разреза боль будет становиться слабее, и вам будет требоваться все меньше обезболивающего лекарства. Для облегчения боли и дискомфорта подойдут обезболивающие препараты, отпускаемые без рецепта, такие как acetaminophen (Tylenol®) или ibuprofen (Advil® или Motrin®).
- Соблюдайте рекомендации медицинского сотрудника касательно прекращения приема назначенного вам обезболивающего лекарства.
- Не принимайте какие-либо лекарства в дозах, превышающих указанные на этикетке, или соблюдайте рекомендации медицинского сотрудника.
- Внимательно читайте этикетки на всех лекарствах, которые вы принимаете, особенно если вам назначили препарат, содержащий acetaminophen. Acetaminophen входит в состав многих безрецептурных и рецептурных лекарств. Слишком большое количество вредно для печени. Не принимайте более одного препарата, содержащего acetaminophen, не проконсультировавшись с сотрудником своей лечащей команды.

- Обезболивающие лекарства должны помочь вам вернуться к привычному образу жизни. Принимайте достаточное количество лекарства, чтобы вы могли спокойно выполнять повседневные дела и упражнения. Небольшое усиление боли при увеличении физической нагрузки является нормой.
- Следите за временем приема обезболивающих лекарств. Они наиболее эффективны через 30–45 минут после приема. Лучше принимать лекарство при первых проявлениях боли, не дожидаясь ее усиления.
Некоторые рецептурные обезболивающие лекарства (например, опиоиды) могут вызывать запоры (опорожнение кишечника происходит реже, чем обычно).
Прием душа
Вы можете принять душ через 24 часа (1 день) после снятия хирургического дренажа. Если вам не устанавливали дренаж, вы можете принять душ через 48 часов после операции.
Не наклоняйте голову назад (как будто вы смотрите в потолок) во время принятия душа в течение 4 недель после операции. Можно направлять воду прямо поверх разреза. Аккуратно промокните разрез насухо чистым полотенцем или махровой салфеткой. Позвоните своему медицинскому сотруднику, если вы заметили покраснение или выделения из разреза.
Аккуратно промокните разрез насухо чистым полотенцем или махровой салфеткой. Позвоните своему медицинскому сотруднику, если вы заметили покраснение или выделения из разреза.
Не принимайте ванну, пока не обсудите это со своим медицинским сотрудником во время первого визита после операции.
Уход за разрезом
Расположение разреза будет зависеть от типа перенесенной операции. Если перед выпиской на разрез наложены полоски пластыря Steri-Strips, они отклеятся и отпадут сами или хирург снимет их во время первого визита после операции.
Появление чувства стянутости вдоль разреза возможно по мере его заживления. Это чувство может появляться и исчезать. Это может продолжаться от недели до нескольких месяцев и дольше. Это нормально, и вам не стоит беспокоиться на этот счет. Вы также можете чувствовать онемение в месте разреза и в области рядом с ним. Это нормальное явление, которое со временем пройдет.
В первый год после операции не допускайте попадания солнечных лучей на область разреза. Медицинский сотрудник скажет вам, когда вы сможете безопасно использовать солнцезащитные средства. Обычно это происходит после полного заживления разреза.
Медицинский сотрудник скажет вам, когда вы сможете безопасно использовать солнцезащитные средства. Обычно это происходит после полного заживления разреза.
Прием препарата с гормонами щитовидной железы
При полном удалении щитовидной железы вам потребуется принимать лекарство для замены того гормона, который вырабатывался щитовидной железой. Вам потребуется принимать его каждый день на протяжении всей жизни.
Существует много лекарств с гормонами щитовидной железы. Один из примеров — это levothyroxine (Levoxyl® или Synthroid®). Для получения дополнительной информации прочитайте материал Levothyroxine.
Медицинский сотрудник назначит вам лекарство с гормонами щитовидной железы и подберет дозировку. Вам также может потребоваться делать анализы крови, чтобы убедиться в том, что вы получаете достаточно лекарства, но не слишком много. При необходимости медицинский сотрудник скорректирует дозу.
Прием кальциевых добавок
Если после операции у вас возникла дисфункция паращитовидных желез или гипокальциемия, вам может потребоваться прием кальциевых добавок (например Tums® Ultra). Вы можете купить её в местной аптеке без рецепта. Дозировку определит ваш медицинский сотрудник.
Вы можете купить её в местной аптеке без рецепта. Дозировку определит ваш медицинский сотрудник.
Если вы принимаете кальций, медицинский сотрудник может выписать вам рецепт для приобретения кальцитриола (например Calcijex® или Rocaltrol®). Кальцитриол помогает организму усваивать кальций.
Кальций может вызывать запор, особенно если вы принимаете обезболивающее лекарство. Если вы считаете, что это может стать для вас проблемой, поговорите с медсестрой/медбратом. Она/он порекомендует средство для размягчения стула или слабительное.
Вождение автомобиля
Не садитесь за руль в течение 1 недели после операции. По истечение этого времени вы сможете водить машину, если будете без проблем поворачивать голову и следить за дорожным движением.
Физическая нагрузка и упражнения
Не запрокидывайте голову (как будто вы смотрите в потолок) по крайней мере в течение 4 недель после операции. Из-за этого растягивается разрез. Вы можете поворачивать голову в стороны и наклонять ее вниз.
Спросите у медицинского сотрудника, через какое время вы сможете безопасно поднимать тяжелые предметы.
- Большинству пациентов не следует поднимать ничего тяжелее 10 фунтов (4,5 кг) в течение как минимум 2 недель после операции.
- Не поднимайте тяжести, не пользуйтесь гантелями или тренажерами для верхней части тела в течение как минимум 4 недель после операции. Вы можете выполнять упражнения для нижней части тела.
Аэробные упражнения, такие как ходьба и подъем по лестнице, помогут вам набраться сил и улучшить свое самочувствие. Постепенно увеличивайте расстояние, которое вы проходите пешком. Поднимайтесь по лестнице медленно, отдыхая и останавливаясь по мере необходимости. Прежде чем переходить к более интенсивным физическим упражнениям, проконсультируйтесь со своим медицинским сотрудником.
В течение нескольких недель после операции вы заметите, что к вам постепенно возвращается энергия. Некоторые люди отмечают периодический упадок и прилив сил на протяжении 1–2 месяцев после операции.
Последующий уход
Ваш первый визит к врачу состоится через 7–10 дней после операции. Медсестра/медбрат дадут вам указания, как записаться на прием, в том числе сообщат номер телефона, по которому следует позвонить. Во время приема хирург осмотрит разрез. Также вы обсудите с ним результаты ваших лабораторных исследований и необходимость дополнительного лечения.
Многим пациентам не требуется дополнительное лечение после операции. Однако если у вас папиллярный рак щитовидной железы, вам может потребоваться радиойодтерапия. Лечащая команда обсудит с вами, подходит ли вам этот способ лечения. Лечащая команда состоит из хирурга, эндокринолога (врача, который занимается лечением желез и заболеваний, связанных с гормонами) и врача-специалиста по медицинской радиологии. При необходимости радиойодтерапии эндокринолог расскажет вам, как будет проходить лечение.
Анализы крови
Вы пройдете исследования функции щитовидной железы через 6–8 недель после операции. Таких исследований будет два: на тиреотропный гормон (thyroid stimulating hormone, TSH) и на свободный тироксин (free thyroxine, FT4). Эти исследования покажут, достаточно ли у вас в крови гормона щитовидной железы. На основании результатов этих исследований ваш медицинский сотрудник скорректирует дозу принимаемого вами лекарства для щитовидной железы.
Таких исследований будет два: на тиреотропный гормон (thyroid stimulating hormone, TSH) и на свободный тироксин (free thyroxine, FT4). Эти исследования покажут, достаточно ли у вас в крови гормона щитовидной железы. На основании результатов этих исследований ваш медицинский сотрудник скорректирует дозу принимаемого вами лекарства для щитовидной железы.
При удалении всей щитовидной железы из-за папиллярного рака вам потребуется сдать анализ крови на тиреоглобулин (thyroglobulin) через 6 недель после операции. Вы будете сдавать этот анализ крови каждый год, чтобы медицинский сотрудник мог отслеживать происходящие изменения.
При медуллярном раке щитовидной железы через 6 недель после операции вам необходимо будет сдать анализы крови, называемые анализом на раково-эмбриональный антиген (carcinoembryonic antigen, CEA) и тиреокальцитонин (calcitonin). Вы будете сдавать эти анализы крови каждый год, чтобы медицинский сотрудник мог отслеживать происходящие изменения.
Вернуться к началуКогда следует обращаться к своему медицинскому сотруднику?
Позвоните своему медицинскому сотруднику, если у вас появились следующие симптомы:
- температура 100,5 °F (38 °C) и выше;
- наблюдаются выделения из разреза;
- возникли проблемы с дыханием;
- кожа вокруг разреза более теплая, чем обычно;
- повышенный дискомфорт вокруг разреза;
- кожа вокруг разреза начала краснеть больше, чем обычно;
- появился или усилился отек вокруг разреза;
- ощущается онемение, подергивание или покалывание вокруг рта, в пальцах рук или ног;
- у вас возникли какие-либо вопросы или опасения.

Контактная информация
Звоните в офис своего медицинского сотрудника с понедельника по пятницу с 09:00 до 17:00.
После 17:00, а также в выходные и праздничные дни позвоните по номеру 212-639-2000 и проконсультируйтесь с дежурным медицинским сотрудником.
Вернуться к началуВспомогательные службы
В этом разделе приводится перечень вспомогательных служб, которые могут помочь вам подготовиться к операции и восстановиться после нее.
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Вспомогательные службы MSK
Для получения дополнительной информации онлайн, ознакомьтесь с разделом «Виды рака» (Cancer Types) на веб-сайте www.mskcc.org.
Приемное отделение (Admitting Office)
212-639-7606
Позвоните, если у вас есть вопросы по госпитализации, включая подачу запроса на одноместную палату.
Отделение анестезии (Anesthesia)
212-639-6840
Позвоните, если у вас есть вопросы об анестезии.
Кабинет доноров крови (Blood Donor Room)
212-639-7643
Позвоните для получения информации, если вы хотите стать донором крови или тромбоцитов.
Международный центр Бобст (Bobst International Center)
888-675-7722
MSK принимает пациентов из всех стран мира. Если вы приехали из другой страны, позвоните для получения помощи в организации вашего лечения.
Центр по предоставлению консультаций (Counseling Center)
646-888-0200
Многим людям помогают психологические консультации. Мы предоставляем консультации отдельным лицам, парам, семьям и группам лиц, а также даем лекарства, чтобы помочь вам справиться с беспокойством или депрессией. Чтобы записаться на прием, попросите направление у своего медицинского сотрудника или позвоните по указанному выше номеру телефона.
Программа по вопросам сексуальной медицины и здоровья для женщин (Female Sexual Medicine and Women’s Health Program)
646-888-5076
Рак и лечение рака могут повлиять на ваше сексуальное здоровье. Наша программа сексуальной и репродуктивной медицины для женщин поможет вам, если вас беспокоят связанные с раком проблемы сексуального здоровья, например, преждевременная менопауза или проблемы, связанные с детородной функцией. Позвоните для получения дополнительной информации или записи на прием. Мы можем помочь вам начать действовать и решить проблемы сексуального здоровья до, во время и после лечения.
Наша программа сексуальной и репродуктивной медицины для женщин поможет вам, если вас беспокоят связанные с раком проблемы сексуального здоровья, например, преждевременная менопауза или проблемы, связанные с детородной функцией. Позвоните для получения дополнительной информации или записи на прием. Мы можем помочь вам начать действовать и решить проблемы сексуального здоровья до, во время и после лечения.
Программа «Кладовая продуктов» (Food Pantry Program)
646-888-8055
Программа «Кладовая продуктов» предоставляет продукты питания малообеспеченным пациентам во время лечения рака. Для получения дополнительной информации обратитесь к своему медицинскому сотруднику или позвоните по указанному выше номеру телефона.
Служба интегративной медицины (Integrative Medicine Service)
646-888-0800
Служба интегративной медицины (Integrative Medicine Service) предлагает различные услуги в дополнение к традиционному медицинскому уходу. В эти услуги входят музыкальная терапия, терапия души/тела, танцевальная и двигательная терапия, йога и тактильная терапия.
В эти услуги входят музыкальная терапия, терапия души/тела, танцевальная и двигательная терапия, йога и тактильная терапия.
Программа по вопросам сексуального здоровья и репродуктивной медицины для мужчин (Male Sexual and Reproductive Medicine Program)
646-888-6024
Рак и лечение рака могут повлиять на ваше сексуальное здоровье. Наша программа сексуальной и репродуктивной медицины для мужчин поможет вам, если вас беспокоят связанные с раком проблемы сексуального здоровья, например, эректильная дисфункция. Позвоните для получения информации или записи на прием. Мы можем помочь вам начать действовать и решить проблемы сексуального здоровья до, во время и после лечения.
Библиотека MSK
library.mskcc.org
212-639-7439
Вы можете зайти на веб-сайт нашей библиотеки или обратиться к персоналу библиотеки, чтобы получить дополнительную информацию о конкретном виде рака. Кроме того, вы можете ознакомиться с разделом LibGuides на веб-сайте библиотеки MSK по адресу libguides. mskcc.org
mskcc.org
Обучение пациентов и ухаживающих за ними лиц
www.mskcc.org/pe
Посетите веб-сайт, посвященный обучению пациентов и ухаживающих за ними лиц, где вы сможете поискать обучающие материалы в нашей виртуальной библиотеке. Вы можете найти обучающие ресурсы, видеозаписи и онлайн-программы.
Программа взаимной поддержки пациентов и ухаживающих за ними лиц (Patient and Caregiver Peer Support Program)
212-639-5007
Вас может поддержать беседа с человеком, который проходил лечение, подобное вашему. Благодаря нашей программе взаимной поддержки пациентов и ухаживающих за ними лиц (Patient and Caregiver Peer Support Program) вы можете поговорить с бывшим пациентом MSK или с лицом, ухаживавшим за таким пациентом. Такие беседы являются конфиденциальными. Вы можете общаться при личной встрече или по телефону.
Служба выставления счетов пациентам (Patient Billing)
646-227-3378
Позвоните, если у вас есть вопросы по предварительному согласованию (preauthorization) с вашей страховой компанией. Это также называют предварительным разрешением (preapproval).
Это также называют предварительным разрешением (preapproval).
Представительская служба для пациентов (Patient Representative Office)
212-639-7202
Позвоните, если у вас есть вопросы в связи с бланком доверенности на принятие решений о медицинской помощи или сомнения по поводу ухода за вами.
Периоперационная поддержка близких медсестрами/медбратьями (Perioperative Nurse Liaison)
212-639-5935
Позвоните, если у вас есть вопросы о том, кому MSK будет давать информацию о вас во время операции.
Офис персональных медсестер/медбратьев (Private Duty Nursing Office)
212-639-6892
Вы можете запросить помощь персональной(-ого) медсестры/медбрата или сопровождающих. Позвоните для получения дополнительной информации.
Программа «Ресурсы для жизни после рака» (Resources for Life After Cancer [RLAC] Program)
646-888-8106
В MSK уход за пациентами не заканчивается после завершения активной стадии лечения. Программа «Ресурсы для жизни после рака» (RLAC) создана для пациентов, которые уже завершили свое лечение, а также для членов их семей. Эта программа предлагает разнообразные услуги, например семинары, мастер-классы, группы поддержки, консультации, касающиеся жизни после лечения. Она также помогает решать проблемы, связанные с медицинской страховкой и трудоустройством.
Программа «Ресурсы для жизни после рака» (RLAC) создана для пациентов, которые уже завершили свое лечение, а также для членов их семей. Эта программа предлагает разнообразные услуги, например семинары, мастер-классы, группы поддержки, консультации, касающиеся жизни после лечения. Она также помогает решать проблемы, связанные с медицинской страховкой и трудоустройством.
Социальные службы (Social Work)
212-639-7020
Социальные работники помогают пациентам, членам их семей и друзьям справляться с проблемами, характерными для онкологических заболеваний. Они предоставляют индивидуальные консультации и группы поддержки во время курса лечения и могут помочь вам в общении с детьми и другими членами вашей семьи. Наши социальные работники также могут направить вас в местные агентства и на различные программы, а также предоставить информацию о дополнительных финансовых ресурсах, если вы имеете на это право.
Духовная поддержка
212-639-5982
Наши капелланы (духовные наставники) готовы выслушать и поддержать членов семьи, помолиться, связаться с местным духовенством или религиозными группами, просто утешить и протянуть руку духовной помощи. За духовной поддержкой может обратиться любой человек вне зависимости от его формальной религиозной принадлежности. Межконфессиональная часовня центра MSK находится рядом с основным вестибюлем Memorial Hospital. Она открыта круглосуточно. Если у вас произошла экстренная ситуация, позвоните по номеру 212-639-2000. Попросите соединить вас с дежурным капелланом.
За духовной поддержкой может обратиться любой человек вне зависимости от его формальной религиозной принадлежности. Межконфессиональная часовня центра MSK находится рядом с основным вестибюлем Memorial Hospital. Она открыта круглосуточно. Если у вас произошла экстренная ситуация, позвоните по номеру 212-639-2000. Попросите соединить вас с дежурным капелланом.
Программа лечения табакозависимости (Tobacco Treatment Program)
212-610-0507
Если вы хотите бросить курить, в центре MSK есть специалисты, которые могут помочь. Позвоните для получения информации.
Виртуальные программы
www.mskcc.org/vp
Виртуальные программы MSK предлагают онлайн-обучение и поддержку для пациентов и лиц, ухаживающих за ними, даже если вы не можете прийти в MSK лично. С помощью интерактивных занятий вы можете больше узнать о своем диагнозе и о том, что ожидать во время лечения и как подготовиться к различным этапам лечения рака. Занятия проводятся конфиденциально, бесплатно и с привлечением высококвалифицированных медицинских работников. Если вы хотите присоединиться к виртуальной программе обучения, посетите наш веб-сайт www.mskcc.org/vp для получения более подробной информации.
Если вы хотите присоединиться к виртуальной программе обучения, посетите наш веб-сайт www.mskcc.org/vp для получения более подробной информации.
Внешние вспомогательные службы
Организация Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
Центр MTA в Нью-Йорке предлагает совместные поездки и услуги сопровождения для людей с ограниченными возможностями, которые не могут воспользоваться автобусом или метро.
Организация Air Charity Network
www.aircharitynetwork.org
877-621-7177
Предоставляет поездки в лечебные центры.
Американское общество по борьбе с раком (American Cancer Society, ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
Предлагает разнообразную информацию и услуги, в том числе «Приют надежды» (Hope Lodge) — место для бесплатного проживания пациентов и ухаживающих за ними лиц на время лечения рака.
Веб-сайт «Карьера и рак» (Cancer and Careers)
www. cancerandcareers.org
cancerandcareers.org
Ресурс, на котором собраны образовательные материалы, инструменты и информация о различных мероприятиях для работающих людей, заболевших раком.
Организация CancerCare
www.cancercare.org
800-813-4673
275 Seventh Avenue (между West 25th Street и 26th Street)
New York, NY 10001
Предоставляет консультации, группы поддержки, образовательные мастер-классы, публикации и финансовую помощь.
Общество Cancer Support Community
www.cancersupportcommunity.org
Предоставляет поддержку и образовательные материалы людям, столкнувшимся с раком.
Организация Caregiver Action Network
www.caregiveraction.org
800-896-3650
Предоставляет образовательные материалы и поддержку для людей, которые заботятся о близких с хроническими заболеваниями или ограниченными возможностями.
Организация Corporate Angel Network
www. corpangelnetwork.org
corpangelnetwork.org
866-328-1313
Предлагает бесплатные поездки для лечения по стране за счет свободных мест на корпоративных авиарейсах.
Организация Gilda’s Club
www.gildasclubnyc.org
212-647-9700
Место, где мужчины, женщины и дети, больные раком, получают социальную и эмоциональную поддержку благодаря общению, участию в мастер-классах, лекциях и общественных мероприятиях.
Организация Good Days
www.mygooddays.org
877-968-7233
Предлагает финансовую помощь для покрытия доплат во время лечения. У пациентов должна быть медицинская страховка, они должны соответствовать ряду критериев, и им должны быть назначены лекарства, которые входят в формуляр Good Days.
Организация Healthwell Foundation
www.healthwellfoundation.org
800-675-8416
Предоставляет финансовую помощь для покрытия доплат, взносов медицинского страхования и нестрахуемых минимумов на определенные лекарства и виды лечения.
Организация Joe’s House
www.joeshouse.org
877-563-7468
Предоставляет больным раком и членам их семей список мест для проживания рядом с лечебными центрами.
Ресурс LGBT Cancer Project
http://lgbtcancer.com/
Предоставляет поддержку и защиту интересов для представителей ЛГБТ-сообщества, включая группы поддержки онлайн и базу данных клинических испытаний, толерантных к представителям ЛГБТ-сообщества.
Организация LIVESTRONG Fertility
www.livestrong.org/we-can-help/fertility-services
855-744-7777
Предоставляет информацию о репродуктивной функции и поддержку больных раком, лечение которых включает риски, связанные с фертильностью, а также излечившихся от рака.
Программа «Выгляди хорошо и чувствуй себя лучше» (Look Good Feel Better Program)
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
Эта программа предлагает мастер-классы, которые помогут научиться позитивнее воспринимать свой внешний вид. Для получения дополнительной информации или для записи на мастер-класс позвоните по указанному выше номеру телефона или посетите веб-сайт программы.
Для получения дополнительной информации или для записи на мастер-класс позвоните по указанному выше номеру телефона или посетите веб-сайт программы.
Национальный институт рака (National Cancer Institute)
www.cancer.gov
800-4-CANCER (800-422-6237)
Национальная сеть правовых служб по вопросам рака (National Cancer Legal Services Network)
www.nclsn.org
Бесплатная программа по защите правовых интересов больных раком.
Национальная сеть больных раком из ЛГБТ-сообщества (National LGBT Cancer Network)
www.cancer-network.org
Предоставляет образовательные материалы, обучающие курсы и защиту интересов пациентов — представителей ЛГБТ-сообщества, перенесших рак и входящих в группу риска.
Ресурс Needy Meds
www.needymeds.org
Предоставляет список программ, поддерживающих пациентов в получении непатентованных лекарств и лекарств с зарегистрированной торговой маркой.
Организация NYRx
www. nyrxplan.com
nyrxplan.com
Предоставляет льготы при приобретении рецептурных лекарств настоящим и бывшим сотрудникам бюджетного сектора штата Нью-Йорк, которые соответствуют определенным требованиям.
Товарищество по оказанию помощи при приобретении рецептурных лекарств (Partnership for Prescription Assistance)
www.pparx.org
888-477-2669
Помогает соответствующим определенным требованиям пациентам, у которых нет страхового покрытия рецептурных лекарственных препаратов, получать лекарства бесплатно или приобретать их по низкой цене.
Фонд обеспечения доступа для пациентов (Patient Access Network Foundation)
www.panfoundation.org
866-316-7263
Предоставляет помощь в покрытии доплат для пациентов со страховкой.
Фонд защиты интересов пациентов (Patient Advocate Foundation)
www.patientadvocate.org
800-532-5274
Предоставляет доступ к медицинскому уходу, финансовой помощи, помощи в вопросах страхования, помощи в сохранении рабочего места и доступ к национальному справочнику ресурсов для людей с недостаточным медицинским страхованием.
Организация RxHope
www.rxhope.com
877-267-0517
Предоставляет помощь в получении лекарств, на которые у людей может не хватать денег.
Вспомогательные службы для больных раком щитовидной железы
Организация по оказанию поддержки больным с раком ротовой полости, головы и шеи (Support for People with Oral and Head and Neck Cancer, SPOHNC)
www.spohnc.org
800-377-0928
Предоставляет информацию и поддержку пациентам с раковыми заболеваниями полости рта, головы и шеи.
Ассоциация Thyroid Cancer Survivors’ Association
www.thyca.org
Организация SHARE
www.sharecancersupport.org
866-891-2392
Предлагает группы поддержки для пациентов, перенесших рак молочной железы, метастатический рак молочной железы и карциному яичника и проживающих на Манхэттене, а также в Куинсе, Бруклине и Статен-Айленде.
Образовательные ресурсы
В этом разделе приводится перечень обучающих материалов, которые упоминались в данном руководстве. Эти материалы помогут вам подготовиться к операции и безопасно восстановиться после нее.
Эти материалы помогут вам подготовиться к операции и безопасно восстановиться после нее.
Читая эти материалы, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Вернуться к началуэтапы подготовки к процедуре – МЕДСИ
Оглавление
Когда необходимо проведение УЗИ малого таза?
Ультразвуковое исследование назначают для выявления заболеваний и патологий органов и структур мочеполовой системы. Этот анализ считается одним из самых информативных, безопасных и безболезненных. Для УЗИ органов таза подготовка не сложная. Поэтому оно рекомендовано к использованию для обследования пациентов любого возраста и пола.
Врач направляет больного на данный анализ, когда существует подозрение на такие заболевания:
- Появление новообразований (опухоли, аденомы, миомы)
- Образование кист и полипов
- Патологическое изменение в строении органов
- Наличие конкрементов (камней, песка) в мочевом пузыре
- Цистит
- Воспаления
- Бесплодие
- Сальпингоофорит
- Эндометриоз
- Проблемы в развитии половых органов у детей
- Нарушения развития плода при беременности
- Простатит
Подобные недуги могут сопровождаться следующими симптомами:
- Боли в нижней части живота и в паху
- Кровяные, слизистые или гнойные выделения в моче
- У женщин – кровотечения не во время менструации или после наступления менопаузы, нарушения цикла
- Проблемы с мочеиспусканием (болезненность, слишком частые позывы, невозможность опорожнить мочевой пузырь)
- Болезненность в поясничном отделе
Если у вас возникли подобные ощущения и дискомфорт, необходимо сразу же обратиться к квалифицированному врачу.
Также УЗИ назначают женщинам в таких случаях, как:
- Установка наличия беременности и ее сроков
- Контроль за состоянием органов:
- До и после проведения аборта
- Перед хирургическим вмешательством и после него
- Если диагностированы заболевания молочных желез
- Для выбора средства контрацепции, в ряде случаев – его установки и контроля
И мужчинам, и женщинам рекомендуется проходить профилактический осмотр органов мочеполовой системы каждые полгода или хотя бы раз в год.
Виды УЗИ при обследовании малого таза
Методы проведения ультразвукового исследования отличаются в зависимости от ряда факторов:
- Какие именно органы таза надо осмотреть
- Подозрение на какое заболевание нужно подтвердить или опровергнуть
- Пол пациента
- Живет ли женщина половой жизнью
- Нет ли у человека сильных болей при попытке принять позу, необходимую для исследования
В зависимости от вышеперечисленных факторов используют один или несколько УЗИ-методов:
- Абдоминальный
- Трансвагинальный
- Трансректальный
Абдоминальное обследование позволяет определить наличие воспаления, новообразований или заболеваний в мочевом пузыре, матке, простате, яичниках, других органах и тканях малого таза. Оно не является инвазивным или эндоскопическим: не требует разрезов брюшной полости или введения датчиков внутрь организма. Такой осмотр возможно осуществлять и в тех случаях, когда невозможно использование второго и третьего методов.
Оно не является инвазивным или эндоскопическим: не требует разрезов брюшной полости или введения датчиков внутрь организма. Такой осмотр возможно осуществлять и в тех случаях, когда невозможно использование второго и третьего методов.
Трансвагинальное УЗИ – это исследование, при котором датчик помещается внутрь органов малого таза через влагалище. Оно помогает более детально осмотреть мелкие нарушения или образования в матке и иных структурах. Также оно позволяет взять образец тканей для анализа. Но его не используют, если пациентка еще не живет половой жизнью, чтобы не нарушать целостность девственной плевы. По понятной причине его нельзя назначить мужчине.
Трансректальное исследование используется для уточнения нарушений и опухолей в простате или семенниках и чаще всего назначается пациентам мужского пола, если нет возможности провести абдоминальное УЗИ, или его результаты оказываются не точны. При таком методе датчик вводится в прямую кишку. Также он может быть назначен и женщине или девушке, если первого типа исследования недостаточно.
Подготовка к процедуре
Перед проведением УЗИ органов малого таза подготовка проста, но необходима. Больше всего предварительных действий рекомендуется совершить перед абдоминальным обследованием:
- За два-три дня (лучше – за неделю) необходимо начать придерживаться определенной диеты
- Последний прием пищи перед анализом должен быть не позднее шести часов вечера накануне
- Рекомендуется использовать препараты для выведения остатков пищи из кишечника либо сделать клизму
Все эти действия необходимы, чтобы избежать скопления газов в кишечнике, метеоризма и вздутия живота, которые будут препятствовать получению наиболее четкого изображения. Если же у пациента наблюдаются нарушения в газообразовании или запоры, то ему стоит проконсультироваться с врачом, какие препараты лучше применить перед анализом.
При корректировке питания перед проведением абдоминального УЗИ малого таза необходимо придерживаться правил:
- В пищу можно использовать легкие в переваривании продукты:
- Каши
- Нежирные рыбные, мясные блюда
- Твердые сыры
- Вареные яйца или омлет
- Слабо заваренный чай
- Необходимо исключить из рациона то, что вызывает избыточное газообразование, требует долгой переработки организмом:
- Овощи (капусту, картофель и другие)
- Бобовые (фасоль, кукуруза, горох)
- Молоко и молочную продукцию (творог, кефир)
- Жирные блюда, включая мясо и рыбу
- Кофе
- Алкоголь
- Газированные напитки
- Фастфуд и сладости
- Черный хлеб, выпечку
Непосредственно перед исследованием (за час) необходимо выпить пол-литра или литр воды, так как наполненный пузырь обеспечивает наиболее хорошую эхолокацию.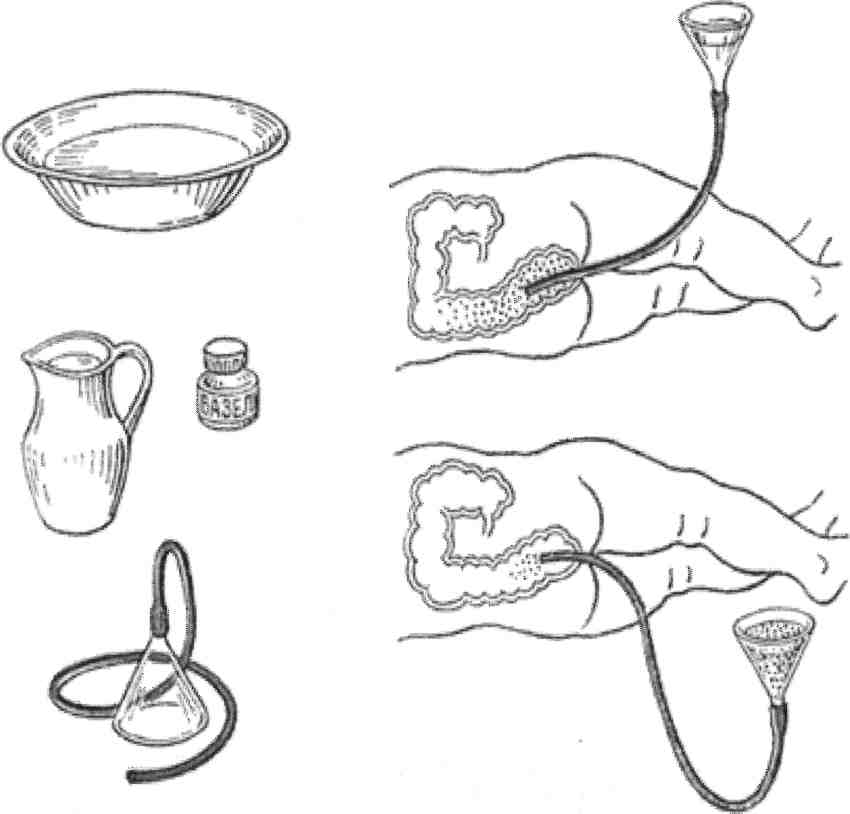
Трансвагинальное обследование не требует особой подготовки. Следует помнить, что перед ним необходимо опорожнить мочевой пузырь. Также немаловажно обратить внимание на личную гигиену.
Такой метод не используется во время ежемесячного кровотечения, но при экстренной необходимости можно провести его и в этот промежуток времени.
Трансректальное ультразвуковое исследование требует опорожненного кишечника, для чего следует применить клизму за несколько часов до анализа. Накануне можно использовать очищающие препараты (об этом необходимо проконсультироваться с врачом).
Обычно оно проводится с пустым мочевым пузырем, но в ряде случаев может быть необходимо наполнить данный резервуар уриной (исследование причин бесплодия, эрективных нарушений). Тогда перед анализом нужно выпить около 4-х стаканов воды или иной несладкой и негазированной жидкости.
Перед любым из исследований не рекомендуется курить, принимать алкоголь или иные токсические вещества.
Как проводят УЗИ органов малого таза
После того, как перед проведением УЗИ органов малого таза подготовка была завершена, приходит время непосредственно исследования. Его порядок зависит от метода, которым оно будет проводиться.
Его порядок зависит от метода, которым оно будет проводиться.
При абдоминальном осмотре:
- Пациент ложится на кушетку на спину и освобождает живот и его нижнюю часть от одежды
- Врач наносит на тело больного гель, который необходим для того, чтобы сигнал проходил через ткани наиболее качественно
- Затем сонолог водит датчиком по исследуемой области, а в это время изображение поступает сразу на монитор
- В зависимости от того, какой именно орган (или органы) необходимо исследовать, процедура занимает от десяти до двадцати минут
Во время трансвагинального исследования:
- Пациентка ложится на спину, сгибает в коленях ноги и разводит в сторону бедра
- Врач надевает на датчик презерватив и смазывает его гелем для облегчения процедуры и улучшения сигнала
- Датчик вводится во влагалище пациентки на несколько сантиметров, при необходимости он может незначительно передвигаться из стороны в сторону
- В процессе такого обследования можно взять образец тканей на исследование
- Обследование длится около пяти минут
Данный тип УЗИ не используется для диагностики девушек-девственниц.
При проведении трансректального анализа:
- Пациент ложится на бок, подтягивает колени к груди
- Медик использует презерватив и смазывающее средство для датчика
- Прибор вводится в прямую кишку
- В течение такого обследования также можно взять образец для анализа
- Длительность процедуры – от пяти до двадцати минут
Ультразвуковое исследование женского организма обычно проводится в первую неделю цикла, после менструации. Но если существует необходимость отследить динамику развития какого-либо образования или заболевания, то обследование можно делать несколько раз в разные фазы цикла.
Контрольный осмотр при беременности проводят несколько раз: с двенадцатой по четырнадцатую, с двадцатой по двадцать четвертую и с тридцатой по тридцать вторую недели.
Осложнения УЗИ органов малого таза
Поскольку ультразвуковое исследование – одно из самых безопасных, то обычно при его использовании не бывает осложнений. Но при проведении УЗИ малого таза есть правила, которые влекут за собой несколько нюансов:
Но при проведении УЗИ малого таза есть правила, которые влекут за собой несколько нюансов:
- Трансвагинальное УЗИ:
- Его не используют на поздних сроках беременности, так как введение датчика может спровоцировать роды раньше срока или сокращения матки
- Если его использовать для диагностики девушки, не живущей половой жизнью, то датчик повредит девственную плеву (поэтому его не используют в таких случаях)
- Трансректальное УЗИ
- Его не следует применять, если у пациента имеются трещины заднего прохода или повреждения прямой кишки, так как датчик может усугубить ситуацию
Во всех остальных случаях никаких проблем и осложнений после проведения УЗИ не зафиксировано.
Преимущества проведения процедуры в МЕДСИ
- Клиники МЕДСИ используют современное ультразвуковое оборудование для всех типов УЗИ-исследований (более тридцати видов)
- Все аппараты сертифицированы и подходят для пациентов любого возраста и пола
- Врачи высших квалификационных категорий расшифруют результаты и поставят диагноз наиболее точно, а также помогут реализовать подготовку к УЗИ органов таза
- Клиники удобно расположены во всех районах Москвы – более двадцати диагностических центров
- При необходимости возможно проведение экстренного обследования
Если у вас возникло внезапное кровотечение или боли в области живота, не мешкайте и обратитесь к врачу – телефон 8 (495) 7-800-500.
Лечение нарушений менструального цикла. Выявление симптомов и причин в Приморском районе СПб
С нарушениями менструального цикла сталкиваются все женщины хотя бы раз в жизни. Изменение менструального цикла вызывает обычно неуверенность и страх, особенно если сбои сопровождаются не нормальными по регулярности и обильности выделений. Что является причиной нарушений менструального цикла?
ЛЕЧЕНИЕ НАРУШЕНИЙ МЕНСТРУАЛЬНОГО ЦИКЛА ДОСТУПНО В ФИЛИАЛАХ:
Лечение нарушений менструального цикла в Приморском районе
Адрес: г. Санкт-Петербург, Приморский район, ул. Репищева, 13
Лечение нарушений менструального цикла в Петроградском районе
Адрес: г. Санкт-Петербург, Петроградский район, ул. Ленина, 5
Лечение нарушений менструального цикла во Всеволожске
Адрес: г. Всеволожск, Октябрьский пр-т, 96 А
Всеволожск, Октябрьский пр-т, 96 А
Причины нарушения менструального цикла
Нормальный менструальный цикл является результатом отшелушивания и выведения фрагментов слизистой оболочки тела матки. Во время менструации женщина теряет около 100 мл крови. У девушек первая менструация возникает в возрасте 12-13 лет. Внимание родителям! Если у девушки по достижении 17 лет не появилась менструация, то вероятно в работе её организма произошёл какой-то сбой и необходима консультация врача!
Нарушения менструального цикла подразделяют на типы:
1. Отсутствие менструации (аменорея)
Если у женщины прекратились ранее регулярные месячные, то, при наличии половой жизни, это может указывать на наличие беременности. Так же причиной прекращения месячных могут быть стресс, эмоциональное напряжение, внезапная потеря веса, инфекции, изменение климата, усталость, приём некоторых лекарственных препаратов. Кроме того, при отсутствии менструации можно подозревать внутриматочные спайки и нарушение эндометрия, а так же синдром поликистозных яичников, гормональные расстройства гипоталамуса, опухоли яичников либо надпочечников, диабет, заболевания щитовидной железы.
2. Скудная менструация (гипоменорея)
Скудные выделения могут быть результатом гормональных нарушений, которые, в свою очередь, появляются при применении гормональной контрацепции. Кроме того, изменения могут быть результатом нарушения гормональной работы яичников и патологических процессов в матке, возникших в результате инфекции, операции или таких процедур, как выскабливание. Сбой в работе яичников приводит к недостаточной секреции эстрогенов (гормонов яичников), влияющих на эндометрий. В этом случае слизистая оболочка матки не изменяется должным образом и не происходит достаточного отшелушивания клеток во время менструации. Скудность менструального кровотечения часто возникает при поликистозе яичников и бесплодии. Кроме того, большое значение играют системные заболевания, в том числе гипертиреоз.
3. Чрезмерное менструальное кровотечение (гиперменорея)
Слишком обильные месячные характерны для молодых женщин в период полового созревания, а так же для женщин перед началом менопаузы. В оба периода жизни у женщины наблюдается гормональное нарушение, только с той разницей, что у девушек-подростков это связано с недоразвитостью эндокринной системы. А у входящих в период менопаузы женщин после 45 лет нарушения менструального цикла являются результатом угасания гормональной функции яичников и возникновения так называемых ановуляторных циклов (без овуляции). Кроме того, обильные менструальные кровотечения могут быть причиной гипертрофии, воспаления слизистой оболочки матки, миомы или полипов матки, заболевания щитовидной железы, нарушения свертываемости крови и использования пероральных антикоагулянтов.
В оба периода жизни у женщины наблюдается гормональное нарушение, только с той разницей, что у девушек-подростков это связано с недоразвитостью эндокринной системы. А у входящих в период менопаузы женщин после 45 лет нарушения менструального цикла являются результатом угасания гормональной функции яичников и возникновения так называемых ановуляторных циклов (без овуляции). Кроме того, обильные менструальные кровотечения могут быть причиной гипертрофии, воспаления слизистой оболочки матки, миомы или полипов матки, заболевания щитовидной железы, нарушения свертываемости крови и использования пероральных антикоагулянтов.
Обильные менструации характеризуется чрезмерной потери крови (более чем 100 мл), при которой длина менструального цикла остается неизменной. Обильные и длительные месячные могут привести к анемии, которая проявляется как слабость и сонливость.
4. Альгодисменорея или болезненные месячные
Наблюдается довольно часто у женщин не зависимо от возраста. Боли при менструации сопровождаются головной болью, общей слабостью, тошнотой и даже рвотой. Причинами могут быть эндометриоз, гипоплазия матки, неправильное положение матки в полости малого таза, инфекционные заболевания, хирургические вмешательства в половую систему, психологические факторы.
Боли при менструации сопровождаются головной болью, общей слабостью, тошнотой и даже рвотой. Причинами могут быть эндометриоз, гипоплазия матки, неправильное положение матки в полости малого таза, инфекционные заболевания, хирургические вмешательства в половую систему, психологические факторы.
Симптомы нарушений менструального цикла
Наиболее распространенные симптомы нарушения менструального цикла включают в себя:
- кровянистые выделения между менструациями,
- сокращение (иногда продление) времени между периодами
- появление более обильных, чем раньше, менструальных кровотечений
Эти симптомы часто игнорируются женщинами. Между тем, даже небольшие менструальные изменения могут говорить о дисфункции яичников. Особенно должны быть внимательны к нарушению менструального цикла женщины в возрасте старше 45 лет. Иногда недостаточная функция яичников сопровождается заболеваниями щитовидной железы, надпочечников, поджелудочной железы или почек.
Задержка менструального цикла
Если месячные не наступили в течение пяти дней с момента ожидаемого срока, это считается задержкой менструального цикла. Причиной может быть беременность, поэтому необходимо сделать тест на определение беременности. Если результат отрицательный, то следует провести обследование с целью диагностики вызвавшего задержку заболевания.
Диагностика нарушений менструального цикла
Включает в себя:
- Сбор информации о пациентке, о её болезнях, принимаемых препаратах, состоянии психики.
- Внешний осмотр (состояние кожи, увеличение размеров печени, щитовидной железы).
- Гинекологический осмотр (болезненность при осмотре, выделения)
- Взятие мазков (анализы на инфекцию)
- УЗИ малого таза и брюшной полости
- Клинические и биохимические анализы крови
- Гормональные анализы
- Гистероскопия (обследование эндометрия матки)
По результатам анализов и осмотра врач может подобрать адекватный способ лечения для устранения патологических состояний.
Лечение нарушений менструального цикла
Принимая во внимание неправильный образ жизни, который ведут многие женщины, большое значение при лечении нарушений менструального цикла уделяется диете, которая должна включать все вещества, необходимые для правильного функционирования систем организма, а так же умеренным физическим нагрузкам (рекомендуется избегать изнуряющих тяжёлых тренировок).
При лечении нарушений менструального цикла, в основном, используется гормональная терапия. Чаще всего выписываются нестероидные противовоспалительные препараты, оральные контрацептивы, которые могут помочь отрегулировать и уменьшить обильные кровотечения. Самым крайним методом является удаление эндометрия (лечение избыточных маточных кровотечений при отсутствии результатов гормональной терапии).
Однако следует помнить, что чаще всего нарушение менструального цикла является следствием основного заболевания, без лечения которого полностью отрегулировать менструальный цикл невозможно.
В нашей клинике Вы можете пройти обследование у квалифицированных специалистов, записавшись по телефону или обратившись через форму обратной связи внизу страницы.
Прием ведут врачи:
Выберите филиал“Династия” на Новочеркасском пр-те, Красногвардейский район“Династия” на Ленина, Петроградский район“Династия” на Репищева, Приморский район“Династия” во ВсеволожскеВыездная служба
Стоимость лечения нарушений менструального цикла:
| Наименование услуг | Цена в рублях | |
| Санкт-Петербург | Всеволожск | |
| Первичный прием акушера-гинеколога 1 ступени | 1850 | 1500 |
| Повторный прием акушера-гинеколога 1 ступени | 1650 | 1300 |
| Первичный прием акушера-гинеколога 2 ступени | 2100 | — |
| Повторный прием акушера-гинеколога 2 ступени | 1900 | — |
| МАНИПУЛЯЦИИ | ||
| Введение акушерского пессария | 1500 | 1500 |
| Введение внутриматочной спирали (ВМС) | 2500 | 2500 |
| Введение внутриматочной спирали «Мирена» | 4000 | 4000 |
| Введение имплантируемого контрацепива «ИМПЛАНОН» (без стоимости контрацептива) | 2500 | 2100 |
| Видеокольпоскопия | 1700 | 1700 |
| Забор мазков (гинекологический) | 400 | 400 |
| Инструментальное удаление внутриматочной спирали (ВМС) | 2500 | 2100 |
| Интравагинальное введение свечей (без стоимости медикаментов), 1 процедура | 500 | 500 |
| Лечебная обработка влагалища | 700 | 700 |
| Медикаментозное прерывание беременности | 8000 | — |
| Местная обработка наружных половых органов | 700 | 700 |
| Удаление акушерского пессария | 1000 | 1000 |
| Удаление внутриматочной спирали (ВМС) | 1500 | 1500 |
| Удаление внутриматочной спирали «Мирена» | 3000 | 3000 |
| Удаление имплантируемого контрацепива «ИМПЛАНОН» | 2500 | 2300 |
| Удаление инородного тела из влагалища | 1800 | 1800 |
| Штрих-биопсия эндометрия (пайпель-диагностика) | 1500 | 1200 |
| PRP-терапия | — | 3500 |
| УЛЬТРАЗВУКОВАЯ И ФУНКЦИОНАЛЬНАЯ ДИАГНОСТИКА | ||
| УЗИ органов малого таза (одним датчиком) | 1600 | 1300 |
| УЗИ органов малого таза (двумя датчиками) | 1900 | 1500 |
| КТГ (кардиотокография плода) | 1800 | — |
| КТГ (многоплодная беременность) | 2300 | — |
| Фолликулометрия (1 исследование) | 1400 | 1400 |
| Фолликулометрия (4 исследования) | 3900 | 3900 |
| ЛАЗЕРНАЯ ХИРУРГИЯ | ||
| Биопсия шейки матки + гистология | 5000 | 4000 |
| Единичная киста шейки матки | 1500 | 1500 |
| Единичные папилломы и кондиломы стенок влагалища | 3000 | 3000 |
| Распространенный кондиломатоз, папилломатоз | от 6000 | от 6000 |
Удаление единичных кондилом, папиллом вульвы, шейки матки (за 1 ед. ) ) | 600 | 600 |
| Эктопия (эрозия) шейки матки (менее 2 см) | 6000 | 4000 |
| Эктопия (эрозия) шейки матки (более 2 см) | 9000 | 9000 |
| Эндометриоз шейки матки (единичный очаг) | 1000 | 1000 |
| РАДИОХИРУРГИЯ | ||
| Биопсия шейки матки радионожом | 2500 | 2000 |
| Лечение лейкоплакии и крауроза вульвы с помощью радиохирургического ножа | 5300 | 5100 |
| Лечение патологии шейки матки с помощью радиохирургического ножа до 1 см | 5000 | 3700 |
| Лечение патологии шейки матки с помощью радиохирургического ножа до 2 см | 6500 | 6000 |
| Удаление полипов шейки матки с помощью радиохирургического ножа | 4000 | 2500 |
| Фульгурация кист, эндометриоидных очагов с помощью радиохирургического ножа | 3500 | 2200 |
Электрокоагуляция кондилом на коже в области промежности радионожом (за 1 ед. ) ) | 800 | 800 |
| Электрокоагуляция кондилом, папиллом вульвы радионожом | 1400 | 1400 |
| Электрокоагуляция кондилом, папиллом влагалища радионожом | от 3200 | от 3200 |
| ОПЕРАЦИИ | ||
| Интимная контурная пластика | — | 26000 |
| Хирургическая дефлорация | 8000 | 8000 |
ЗАПИСЬ НА ЛЕЧЕНИЕ НАРУШЕНИЙ МЕНСТРУАЛЬНОГО ЦИКЛА
Ваша заявка отправлена
Менеджер свяжется с вами для уточнения деталей
Мы ценим ваше обращение в наш медицинский центр «Династия»
естественных способов предотвратить менструальную боль
В зависимости от причины вашего менструального дискомфорта, травы и питательные вещества могут предложить вам дополнительную поддержку печени, противовоспалительное действие и облегчение острой боли.
Является ли доминирование эстрогена вашим виновником?
Эстроген является пролиферативным гормоном, когда его избыточный уровень в организме (доминирование эстрогена) может проявляться в виде аномального воспаления и роста. Примером может служить рост ткани матки при воспалительных состояниях миомы и эндометриоза, который может проявляться симптомами менструальной боли, тяжести и образования тромбов. 2,3,4
В этом посте вы можете узнать о виновниках диеты, которые вызывают воспаление, доминирование эстрогена и, следовательно, болезненные менструации. Вместо этого сосредоточьтесь на поддерживающей кишечник противовоспалительной диете, включающей мелкую рыбу, богатую омега-3, и успокаивающий кишечник костный бульон. Противовоспалительные травы, такие как имбирь и куркума, могут помочь уменьшить боль при регулярном добавлении в рацион и в более высоких дозах для облегчения острой боли. Вы можете попробовать мой противовоспалительный солнечный смузи здесь.
Улучшение метаболизма гормонов и детоксикация печени
Детокс-поддерживающие питательные вещества, которые помогают контролировать доминирование эстрогена, включают аминокислоты, такие как NAC, глутатион, витамины группы В, холин, пробиотики, йод, магний, селен и цинк.
Карбинол индол-3, содержащийся в овощах семейства крестоцветных, и глюкорат кальция D, содержащийся в апельсинах, яблоках, брюссельской капусте, брокколи и белокочанной капусте, также способствуют здоровому метаболизму эстрогена. Розмарин – это трава, которую регулярно употребляют для поддержания здоровых гормонов, так как она усиливает детоксикацию эстрогена во 2-й фазе (мне нравится добавлять ее в бульоны и пикантные блюда), а регулярное употребление чая из корня одуванчика также может помочь очистить вашу печень.
Уравновешивание эстрогена прогестероном
Витекс (Vitex Agnus Castus) — это трава, которую можно использовать (под руководством натуропата или травника) для поддержания здорового уровня прогестерона в организме, что может помочь естественным образом сбалансировать уровень эстрогена и предотвратить симптомы, связанные с ПМС.
Информацию о дозировке конкретных питательных веществ и дополнительную информацию о детоксикации можно найти в моей книге Сбалансированный, естественный путь к здоровым гормонам.
Расслабь свое тело
Минерал Магний также обеспечивает противовоспалительную поддержку и расслабляет мышцы.Повысьте свой уровень, приняв ванну с солью Эпсома или хлоридом магния / ванну для ног. В качестве альтернативы вы можете намылиться спреем хлорида магния за неделю до менструации и во время менструации.
4. ВАШИ КАКАЛА ТОЖЕ ВАЖНЫ
Здоровье вашего кишечника оказывает сильное влияние на вашу гормональную судьбу и, следовательно, может способствовать проблемам с менструацией. Хорошее здоровье кишечника означает сильную выработку желудочной кислоты для адекватного расщепления пищи, здоровую стенку тонкого кишечника для усвоения питательных веществ и предотвращения воспалительного каскада.Кроме того, сбалансированный микробиом со здоровым кишечником способствует выведению избыточных гормонов и токсинов.
Когда кишечник движется медленно, эстроген (который ваша печень усердно упаковывала, чтобы покинуть тело) рециркулирует. Другими словами, здоровый регулярный кал Бристоля № 4 будет способствовать эффективному выведению избыточных гормонов, таких как эстроген, и может предотвратить доминирование эстрогена, вызывающее боль во время менструации.
Важным шагом для укрепления здоровья вашего кишечника является употребление ферментированных продуктов с высокой концентрацией, таких как мой любимый домашний кокосовый йогурт и кефир, а также пребиотического топлива для этих полезных насекомых, таких как мука из тигрового ореха, топинамбура, чеснок, лук и спаржа, Просто назвать несколько.Продукты, которые содержат как нерастворимую, так и растворимую клетчатку, такие как зеленые листовые овощи, ягоды, орехи и семена, также обеспечат регулярные движения кишечника для здоровых гормонов.
Наряду с уменьшением количества продуктов, вызывающих воспаление, вы также можете рассмотреть возможность проведения теста на пищевую непереносимость, чтобы выявить причины дальнейшего воспаления кишечника.
ДУМАЙТЕ ВСЕГО, ЧТОБЫ ПЕРИОДЫ БЕЗ БОЛИ
Печень играет важную роль в метаболизме гормонов. Поддерживая здоровье кишечника и подпитывая его питательными противовоспалительными продуктами, меньше токсинов будет проходить через тонкий кишечник в кровоток.Это, естественно, поможет вашей печени, так как у нее останется достаточно энергии, чтобы сосредоточиться на метаболизме гормонов.
Внедрение поддерживающих режимов работы печени, таких как компрессы с касторовым маслом и кофейные клизмы, наряду с лечебными травами и лечебным питанием, может дополнительно стимулировать здоровую детоксикацию гормонов в печени и, следовательно, способствовать безболезненным менструациям.
Дополнительную информацию, которая поможет вам в этом процессе, можно найти в моей книге о гормональном здоровье. Или, если вы катаетесь на велосипеде, продолжая кормить грудью, здесь можно найти способы накормить и воспитать вас как Bubba Mumma.
шт. Я также использую и рекомендую эфирные масла наружно при менструальных болях. Чтобы узнать больше, свяжитесь с нами здесь.
Чтобы узнать больше, свяжитесь с нами здесь.
минеральное масло (оральное/ректальное) | Michigan Medicine
Какую самую важную информацию я должен знать о минеральном масле?
Перед использованием минерального масла сообщите своему врачу обо всех ваших заболеваниях или аллергии, обо всех лекарствах, которые вы используете, и если вы беременны или кормите грудью.
Что такое минеральное масло?
Минеральное масло используется для лечения случайных запоров.Пероральная форма принимается внутрь. Ректальная форма используется в качестве клизмы, применяемой в прямой кишке.
Минеральное масло также может использоваться для целей, не указанных в данном руководстве по лекарствам.
Что мне следует обсудить с лечащим врачом перед использованием минерального масла?
Людям с расстройствами пищевого поведения (такими как анорексия или булимия) не следует использовать слабительные средства без консультации с врачом.
Вы не должны использовать минеральное масло, если у вас аллергия на него.
Не принимайте минеральное масло перорально, если:
- у вас проблемы с глотанием;
- вы беременны; или
- вы больны, ослаблены или прикованы к постели.
Не давайте минеральное масло перорально детям младше 12 лет. Не используйте минеральное масло ректальное у детей младше 2 лет.
Спросите у врача или фармацевта, безопасно ли использовать минеральное масло перорально или ректально , если у вас есть:
- боль в животе, тошнота или рвота;
- непроходимость кишечника или сильный запор;
- внезапное изменение характера стула, продолжающееся 2 недели или дольше; или
- , если вы использовали какое-либо другое слабительное в течение последних 7 дней.

Попросите врача перед использованием ректального минерального масла, если вы беременны или кормите грудью.
Не принимайте минеральное масло перорально , если вы беременны.
Как использовать минеральное масло?
Используйте минеральное масло перед сном точно так, как указано на этикетке или по назначению врача.
Не принимайте перорально минеральное масло во время еды.
Прочтите и внимательно следуйте всем инструкциям по применению, прилагаемым к вашему лекарству. Если вы не понимаете эти инструкции, обратитесь к своему врачу или фармацевту.
Мойте руки до и после использования клизмы .
Не используйте более 1 клизмы с минеральным маслом в течение 24 часов.
Каждый флакон для клизмы предназначен только для одного использования. Выбросьте после одного использования, даже если внутри еще осталось какое-то лекарство.
Выбросьте после одного использования, даже если внутри еще осталось какое-то лекарство.
Минеральное масло Oral должно вызывать дефекацию в течение 6–8 часов. Ректальное минеральное масло должно вызвать дефекацию в течение 2-15 минут.
Позвоните своему врачу, если вы не получили никаких результатов после использования этого лекарства.
Хранить при комнатной температуре вдали от влаги, тепла и света. Не мерзни. Держите бутылку плотно закрытой, когда она не используется.
Не используйте минеральное масло дольше 1 недели, если это не рекомендовано врачом.
Что произойдет, если я пропущу дозу?
Поскольку минеральное масло используется по мере необходимости, вы не будете часто его дозировать. Не используйте клизму с минеральным маслом более одного раза в течение 24 часов.
Что произойдет, если я передозирую?
Обратитесь за неотложной медицинской помощью или позвоните в справочную службу Poison по телефону 1-800-222-1222.
Чего следует избегать при использовании минерального масла?
Не принимайте ректальную клизму через рот.Он предназначен только для прямой кишки.
Не используйте другие слабительные при использовании этого лекарства, если только ваш врач не сказал вам об этом.
Каковы возможные побочные эффекты минерального масла?
Получите неотложную медицинскую помощь, если у вас есть признаки аллергической реакции : крапивница; затрудненное дыхание; отек лица, губ, языка или горла.
Прекратите использование минерального масла и немедленно обратитесь к врачу, если у вас есть:
- отсутствие опорожнения кишечника после употребления;
- ректальное кровотечение;
- кровь в стуле; или
- сильная и усиливающаяся боль в животе, спазмы или вздутие живота.

Общие побочные эффекты могут включать:
- легкая диарея;
- газ; или
- желудочные спазмы.
Это не полный список побочных эффектов, могут возникнуть и другие. Спросите у своего доктора о побочных эффектах. Вы можете сообщить о побочных эффектах в FDA по телефону 1-800-FDA-1088.
Какие другие лекарства повлияют на минеральное масло?
Другие лекарства могут влиять на минеральное масло, включая лекарства, отпускаемые по рецепту и без рецепта, витамины и растительные продукты.Расскажите своему врачу обо всех ваших текущих лекарствах и о любых лекарствах, которые вы начинаете или прекращаете использовать.
Где я могу получить дополнительную информацию?
Ваш фармацевт может предоставить дополнительную информацию о минеральном масле.
Помните, храните это и все другие лекарства в недоступном для детей месте, никогда не делитесь своими лекарствами с другими и используйте это лекарство только по назначению.

Были предприняты все усилия для того, чтобы информация, предоставленная Cerner Multum, Inc.(«Мультум») является точным, актуальным и полным, но никаких гарантий на этот счет не дается. Содержащаяся здесь информация о препарате может меняться с течением времени. Информация Multum была собрана для использования практикующими врачами и потребителями в Соединенных Штатах, и поэтому Multum не гарантирует, что использование за пределами Соединенных Штатов допустимо, если специально не указано иное. Информация о лекарствах Multum не поддерживает лекарства, не диагностирует пациентов и не рекомендует лечение. Информация о лекарствах Multum — это информационный ресурс, предназначенный для помощи лицензированным практикующим врачам в уходе за своими пациентами и/или для обслуживания потребителей, пользующихся этой услугой в качестве дополнения, а не замены опыта, навыков, знаний и суждений практикующих врачей.Отсутствие предупреждения для данного препарата или комбинации препаратов никоим образом не должно толковаться как указание на то, что препарат или комбинация препаратов являются безопасными, эффективными или подходящими для данного пациента.
Multum не несет никакой ответственности за какой-либо аспект медицинского обслуживания, осуществляемого с помощью информации, предоставляемой Multum. Информация, содержащаяся здесь, не предназначена для охвата всех возможных способов применения, указаний, мер предосторожности, предупреждений, взаимодействий с лекарственными средствами, аллергических реакций или побочных эффектов. Если у вас есть вопросы о лекарствах, которые вы принимаете, проконсультируйтесь с врачом, медсестрой или фармацевтом.
Copyright 1996-2021 Cerner Multum, Inc. Версия: 2.01. Дата пересмотра: 01.10.2018.
без названия
%PDF-1.6 % 167 0 объект > эндообъект 166 0 объект >поток 2019-11-14T13:28:19ZMiramo 9.2 (www.miramo.com)2019-11-14T13:28:19ZAcrobat Elements 9.0.0 (Windows)application/pdf
Систематический обзор менструального опыта студенток университетов и их влияние на их образование: глобальная перспектива
Практика.

Из 83 включенных исследований 15,7% (n = 13) изучали менструальные практики [12–24]. Все исследования были количественными, но способ определения и оценки этих практик существенно различался в разных исследованиях. Тип используемого менструального материала был наиболее часто оцениваемой практикой (n = 12) [12–19, 21–24], затем следовала частота смены материала (n = 6) [12–14, 16, 18, 19], купание и душ (n = 4) [13, 16, 19, 23], чистка половых органов (n = 4) [12, 13, 19, 20], мытье рук (n = 2) [12, 20], чистка лобковых волос (n = 2) [12, 20], смена менструальных салфеток ночью и в университете (n = 1) [14], практика сушки многоразовых материалов (n = 1) [19] и смена нижнего белья (n = 1) [20 ].
Два исследования изучали менструальные практики в странах с высоким уровнем дохода и оценивали только используемые менструальные абсорбирующие средства; остальные исследования проводились в странах с низким и средним уровнем дохода. Независимо от уровня дохода в стране, коммерчески доступные прокладки были наиболее распространенным продуктом, используемым студентами университетов для управления менструациями, за исключением студентов, обучающихся в США, где 81% студентов использовали тампоны отдельно или в сочетании с прокладками [22]. Только одно исследование, проведенное на Тайване, оценивало использование менструальных чаш и выявило 4.8% студентов сообщили об использовании [17]. На вопрос, сколько раз они меняли свой менструальный материал, наибольшая часть студенток ответила, что меняют его не менее двух раз в день [13, 14, 18]. На вопрос, сколько материалов они использовали в день, студенты ответили, что максимум три [19] или четыре прокладки в день [12]. В египетском исследовании меньшинство студентов университетов использовало до 8 прокладок в день [16]. В двух исследованиях, проведенных в Восточной Индии и Гане, мусорные баки были самым популярным методом утилизации использованных менструальных выделений среди студентов [13, 19].Однако в Юго-Восточной Индии 74% учащихся выбрасывают свои прокладки в туалет [14]. Во включенных исследованиях не изучались причины различных методов утилизации.
Только одно исследование, проведенное на Тайване, оценивало использование менструальных чаш и выявило 4.8% студентов сообщили об использовании [17]. На вопрос, сколько раз они меняли свой менструальный материал, наибольшая часть студенток ответила, что меняют его не менее двух раз в день [13, 14, 18]. На вопрос, сколько материалов они использовали в день, студенты ответили, что максимум три [19] или четыре прокладки в день [12]. В египетском исследовании меньшинство студентов университетов использовало до 8 прокладок в день [16]. В двух исследованиях, проведенных в Восточной Индии и Гане, мусорные баки были самым популярным методом утилизации использованных менструальных выделений среди студентов [13, 19].Однако в Юго-Восточной Индии 74% учащихся выбрасывают свои прокладки в туалет [14]. Во включенных исследованиях не изучались причины различных методов утилизации.
Восприятие.
В двух исследованиях в Индии изучалось восприятие учащимися пригодности их физической среды для контроля менструального цикла [14, 20], в двух исследованиях в странах с высоким уровнем дохода изучались предпочтения в продуктах для менструального цикла [17, 22], а в другом исследовании в Индии рассматривались и те, и другие. [19]. Во всех исследованиях использовались перекрестные опросы с ограниченными возможностями для студентов, чтобы поделиться тем, насколько, по их мнению, условия соответствуют их потребностям.Ни одно исследование в странах с высоким уровнем дохода не изучало восприятие учащимися окружающего мира.
[19]. Во всех исследованиях использовались перекрестные опросы с ограниченными возможностями для студентов, чтобы поделиться тем, насколько, по их мнению, условия соответствуют их потребностям.Ни одно исследование в странах с высоким уровнем дохода не изучало восприятие учащимися окружающего мира.
Восприятие студентами своего окружения в связи с менструальным опытом было зафиксировано с помощью вопросов о проблемах, с которыми они столкнулись при выполнении менструальных практик (n = 2) [14, 19], или о причинах непосещения колледжа (n = 1) [20]. Студенты из Индии считали, что в их университетских помещениях не хватает уединения, систем утилизации и водоснабжения, необходимых для управления менструацией [14, 19, 20].
Восприятие практик учащимися было зафиксировано с помощью вопросов опроса о преимуществах и недостатках менструальных материалов [19], намерении использовать типы менструальных материалов [17] и мотивах, побуждающих продолжать использование менструальных материалов [22]. При выборе менструальных материалов студенты отдавали предпочтение комфорту, а не цене, независимо от того, жили ли они в странах с уровнем дохода ниже среднего или с высоким [19, 22]. В США продолжительное использование материала для менструального цикла объясняли комфортом и удобством — цена повлияла только на 4% студенток [22].Почти все учащиеся в опросном исследовании в Индии указали, что прокладки являются идеальным материалом для использования во время менструации, потому что они удобны, хотя почти половина из них считает прокладки дорогими [19].
При выборе менструальных материалов студенты отдавали предпочтение комфорту, а не цене, независимо от того, жили ли они в странах с уровнем дохода ниже среднего или с высоким [19, 22]. В США продолжительное использование материала для менструального цикла объясняли комфортом и удобством — цена повлияла только на 4% студенток [22].Почти все учащиеся в опросном исследовании в Индии указали, что прокладки являются идеальным материалом для использования во время менструации, потому что они удобны, хотя почти половина из них считает прокладки дорогими [19].
Переживание стыда или страдания.
В шестнадцати исследованиях изучалось отношение студентов к менструации [14, 15, 20, 21, 24–29]. Из них девять исследований были количественными [14, 15, 20, 21, 24, 26, 27, 30, 31], шесть — качественными [25, 28, 32–35] и одно — с применением смешанных методов [29].В целом, большинство студентов продемонстрировали негативное отношение к менструации независимо от уровня доходов в стране обучения. Количественные исследования связывали негативное отношение с плохими знаниями о менструальном цикле [14], использованием самодельных прокладок [24] или боязнью протекания/окрашивания менструальной крови на одежду [20] или разоблачения их менструального статуса [15]. Исследование студентов в США связало положительный менструальный опыт с более глубокими знаниями о менструальном цикле, позитивным поведением в отношении здоровья и хорошим представлением о своем теле [31].
Количественные исследования связывали негативное отношение с плохими знаниями о менструальном цикле [14], использованием самодельных прокладок [24] или боязнью протекания/окрашивания менструальной крови на одежду [20] или разоблачения их менструального статуса [15]. Исследование студентов в США связало положительный менструальный опыт с более глубокими знаниями о менструальном цикле, позитивным поведением в отношении здоровья и хорошим представлением о своем теле [31].
Однако в исследованиях были обнаружены несоответствия в том, как измерялись менструальные установки. В четырех исследованиях использовались стандартизированные анкеты, такие как Анкета отношения к менструации [26, 27, 31] и Шкала отношения к менструации [24]. В остальных исследованиях использовались пункты опроса о принятии учащимися менструации [15, 21], чувстве стыда [14] и психологических реакциях на предстоящие менструации [14] или не сообщались пункты опроса [30].
В ходе подробных интервью и фокус-групп студенты рассказали о том, как им тяжело скрывать менструацию. Студентки сообщали, что менструация была грязной, вызывая значительный стресс, чтобы сохранить свой менструальный статус в секрете, особенно от мужчин, которые сочли бы их менее желанными, если бы знали, что у них менструация [34, 35]. Студентки сетовали на дистресс, вызванный менструальными болями, преимущественно дисменореей [25, 28, 29, 33]. Сильная менструальная боль была связана с депрессией, сожалением о том, что она женщина, желанием не менструировать и суицидальными мыслями, чтобы избежать предполагаемых страданий [25]. Испанские студенты, которые страдали дисменореей или члены семьи которых женского пола называли менструацию «временем болезни», также конструировали менструацию как «нарушение или болезнь» или «сущий ад» [33].Эти студенты чувствовали недостаток контроля над своей жизнью, так как менструальные боли нарушали их повседневную деятельность [32].
Студентки сообщали, что менструация была грязной, вызывая значительный стресс, чтобы сохранить свой менструальный статус в секрете, особенно от мужчин, которые сочли бы их менее желанными, если бы знали, что у них менструация [34, 35]. Студентки сетовали на дистресс, вызванный менструальными болями, преимущественно дисменореей [25, 28, 29, 33]. Сильная менструальная боль была связана с депрессией, сожалением о том, что она женщина, желанием не менструировать и суицидальными мыслями, чтобы избежать предполагаемых страданий [25]. Испанские студенты, которые страдали дисменореей или члены семьи которых женского пола называли менструацию «временем болезни», также конструировали менструацию как «нарушение или болезнь» или «сущий ад» [33].Эти студенты чувствовали недостаток контроля над своей жизнью, так как менструальные боли нарушали их повседневную деятельность [32].
Однако студенты в странах с доходом выше среднего (Южная Африка и Иран) также выразили положительное отношение к менструации как к подтверждению их женственности и фертильности [15, 28, 34, 35]. В качественных исследованиях некоторые учащиеся воспринимали менструацию и менструальную боль как неизбежную часть жизни или благословение для уменьшения стресса:
В качественных исследованиях некоторые учащиеся воспринимали менструацию и менструальную боль как неизбежную часть жизни или благословение для уменьшения стресса:
Все несчастья для женщин; период , роды , менопауза , рак груди и матки . Но все это дало женщине величие… женщины терпят свою боль больше, чем мужчины . О , Я думаю, что мужчина не может выдержать даже момента менструации в первый день , не говоря уже о родах [28].
Сдерживание и уверенность.
В пяти исследованиях (одно смешанное, три качественных и одно количественное) сообщалось об уверенности в сдерживании менструации. Три из этих исследований были проведены в странах со средним уровнем дохода, а оставшиеся два исследования — в странах с низким и высоким уровнем дохода соответственно [20, 28, 29, 33, 34].В ходе углубленных интервью и фокус-групп со студентами университетов участницы выражали опасения, что менструальная кровь может попасть на одежду, если они неподготовлены, особенно при нерегулярных и непредсказуемых циклах [28, 29, 33]. Это уменьшило их воспринимаемую способность выходить из дома или взаимодействовать с другими людьми во время учебы в университете. В фокус-группах со студентами в Южной Африке некоторые студенты заявили, что они обвиняли себя или подвергались критике со стороны других за то, что не смогли сдержать менструацию: «…все узнают… и все будут вести себя так, будто она не предохранялась и глупо для нее, потому что она носила белое» [34].Студенты испанских университетов также обсуждали необходимость скрывать менструальные симптомы, такие как раздражительность или эмоциональная чувствительность [33]. Они поняли, что это также может привлечь внимание к их менструальному статусу, поскольку эти изменения обычно сопровождают их менструальный период [33].
Это уменьшило их воспринимаемую способность выходить из дома или взаимодействовать с другими людьми во время учебы в университете. В фокус-группах со студентами в Южной Африке некоторые студенты заявили, что они обвиняли себя или подвергались критике со стороны других за то, что не смогли сдержать менструацию: «…все узнают… и все будут вести себя так, будто она не предохранялась и глупо для нее, потому что она носила белое» [34].Студенты испанских университетов также обсуждали необходимость скрывать менструальные симптомы, такие как раздражительность или эмоциональная чувствительность [33]. Они поняли, что это также может привлечь внимание к их менструальному статусу, поскольку эти изменения обычно сопровождают их менструальный период [33].
Количественные исследования не определяли достоверность менструального цикла или сдерживание. Однако в исследовании, проведенном в Индии, 80% студентов университетов указали, что стыд и боязнь испачкать одежду менструальной кровью вызывают невыходы на работу [20]. В другом опросном исследовании со студентами индийских университетов половина выборки сообщила о неспособности справиться с менструацией и хотела бы, чтобы они исчезли во время менструации [14]. Авторы не сообщали, было ли снижение уверенности результатом нарушений сдерживания или было связано с другими компонентами менструального опыта (например, отсутствие менструальных материалов или средств для управления менструацией) [14].
В другом опросном исследовании со студентами индийских университетов половина выборки сообщила о неспособности справиться с менструацией и хотела бы, чтобы они исчезли во время менструации [14]. Авторы не сообщали, было ли снижение уверенности результатом нарушений сдерживания или было связано с другими компонентами менструального опыта (например, отсутствие менструальных материалов или средств для управления менструацией) [14].
Индивидуальные менструальные факторы.
Во включенных исследованиях менструальные характеристики студенток были наиболее часто оцениваемым компонентом менструального опыта.Семьдесят два исследования (86,7%) изучали менструальные симптомы, и опыт неблагоприятных симптомов или расстройств был обычным явлением, независимо от уровня дохода страны [12, 14, 15, 17–19, 21, 23, 25, 26, 28–33]. , 36–90].
В 58 исследованиях сообщалось о том, что студенты испытывали менструальную боль, которую обычно определяли как тазовую боль, спазмы в животе или дисменорею. Пятьдесят три из этих исследований использовали количественные планы. Зарегистрированная распространенность менструальной боли колебалась от 16,38% до 90,4% (медиана = 83.8) [44, 65]. Большинство студентов воспринимали свой уровень боли как умеренный (по сравнению с легкой или сильной), но пороги для «легкой», «умеренной» и «сильной» боли были непоследовательными. Студенты сообщали об интенсивности боли с помощью визуальной аналоговой шкалы или числовой шкалы [15, 18, 37, 39–41, 47, 48, 50, 51, 53–55, 57, 58, 60, 61, 63, 64, 66– 68, 70, 77, 82, 84], Многомерная шкала оценки дисменореи [46, 65, 71], вопросы анкеты по выраженности боли или уровню вмешательства боли в жизнь и работу [36, 59, 73, 76, 88], либо смесь этих подходов [23, 72, 80, 90].В девяти исследованиях не были указаны детали их измерений [14, 30, 31, 42, 43, 52, 78, 79, 86]. Что касается количественных исследований дисменореи, в 21 исследовании оценивали первичную дисменорею [37, 41, 47, 48, 50, 51, 55, 57, 58, 63–65, 67–70, 75–78, 80, 83], в двух исследованиях оценивали как первичная, так и вторичная дисменорея [23, 62], и в 34 исследованиях не сообщалось, какой тип исследовался.
Пятьдесят три из этих исследований использовали количественные планы. Зарегистрированная распространенность менструальной боли колебалась от 16,38% до 90,4% (медиана = 83.8) [44, 65]. Большинство студентов воспринимали свой уровень боли как умеренный (по сравнению с легкой или сильной), но пороги для «легкой», «умеренной» и «сильной» боли были непоследовательными. Студенты сообщали об интенсивности боли с помощью визуальной аналоговой шкалы или числовой шкалы [15, 18, 37, 39–41, 47, 48, 50, 51, 53–55, 57, 58, 60, 61, 63, 64, 66– 68, 70, 77, 82, 84], Многомерная шкала оценки дисменореи [46, 65, 71], вопросы анкеты по выраженности боли или уровню вмешательства боли в жизнь и работу [36, 59, 73, 76, 88], либо смесь этих подходов [23, 72, 80, 90].В девяти исследованиях не были указаны детали их измерений [14, 30, 31, 42, 43, 52, 78, 79, 86]. Что касается количественных исследований дисменореи, в 21 исследовании оценивали первичную дисменорею [37, 41, 47, 48, 50, 51, 55, 57, 58, 63–65, 67–70, 75–78, 80, 83], в двух исследованиях оценивали как первичная, так и вторичная дисменорея [23, 62], и в 34 исследованиях не сообщалось, какой тип исследовался.
Качественное исследование изучало опыт студентов с болью. В странах с низким и средним уровнем дохода учащиеся описывали свою боль как мучительную, а также сравнивали ее с наказанием за грех или жертвой нападения, которое им нужно было избежать: «Я чувствую, что кто-то протыкает меня ножом» [ 25].Испанские студенты также описали, как боль была изнурительной и изнурительной, однако не назвали ее виктимизацией или наказанием.
К частым сопутствующим соматическим симптомам относились ломота и боли в спине, ногах, мочевом пузыре и суставах, а также головные боли, слабость, изменения аппетита, расстройства кишечника, изменения кожи, отеки, бессонница и утомляемость [15, 18, 25, 71 , 83, 89, 90]. В равной степени преобладали эмоциональные расстройства; раздражительность, гнев, депрессия и нервозность часто были ассоциированными симптомами первичной дисменореи у студенток [36, 37, 39, 46, 47, 54, 62, 78, 83, 89, 90].Нерегулярные менструации также были заметной частью менструального цикла учащихся как в странах с высоким, так и со средним уровнем дохода, и, по самооценке, распространенность колебалась от 2,2% до 74,1% (медиана = 27%) [15, 37, 38, 41, 44]. , 46, 49, 54, 56, 69, 73, 75, 79, 84]. Субъективная меноррагия (сильное кровотечение), олигоменорея (легкое кровотечение) и аномальные менструальные выделения (<2 дней, >7 дней) реже регистрировались среди участников в странах с низким и средним уровнем дохода [29, 44, 46, 56, 69, 79, 84].
, 46, 49, 54, 56, 69, 73, 75, 79, 84]. Субъективная меноррагия (сильное кровотечение), олигоменорея (легкое кровотечение) и аномальные менструальные выделения (<2 дней, >7 дней) реже регистрировались среди участников в странах с низким и средним уровнем дохода [29, 44, 46, 56, 69, 79, 84].
Пятьдесят два исследования (62.65%) оценивали, как студенты справлялись с тревожными симптомами и стратегиями. Анальгетики были ключевой стратегией преодоления менструальной боли у студенток, независимо от уровня дохода в стране [15, 18, 30, 38, 41, 52, 60, 79, 82–85, 89, 90]. связано с более частым использованием [38, 52, 60, 63, 80]. Немедикаментозные стратегии также были зарегистрированы и различались для студентов в странах с высоким уровнем дохода. В Саудовской Аравии и Тайване студенты чаще использовали лекарственные травы, применяли тепло или отдых, чем принимали анальгетики для снятия боли [36, 41, 55, 78], но большинство студентов, обучающихся в Гонконге, использовали комбинацию противовоспалительных препаратов. , растительные лекарственные средства и пищевые добавки [48].В странах с низким и средним уровнем дохода количественные исследования показали, что отдых, применение тепла, употребление горячих напитков, позитивный разговор с самим собой, отвлечение внимания, лечебные травы, душ и религиозные молитвы были популярными стратегиями выживания [39, 42, 46, 52, 57, 60, 79, 82, 84, 86]. В целом физическая активность для снятия боли была менее распространена среди студентов [38, 52, 60, 84, 90].
, растительные лекарственные средства и пищевые добавки [48].В странах с низким и средним уровнем дохода количественные исследования показали, что отдых, применение тепла, употребление горячих напитков, позитивный разговор с самим собой, отвлечение внимания, лечебные травы, душ и религиозные молитвы были популярными стратегиями выживания [39, 42, 46, 52, 57, 60, 79, 82, 84, 86]. В целом физическая активность для снятия боли была менее распространена среди студентов [38, 52, 60, 84, 90].
Только три исследования, проведенные в странах с низким и средним уровнем дохода, позволили понять, почему учащиеся могут использовать немедикаментозные стратегии лечения, а не обезболивающие [29, 45, 84].В анкетном исследовании студенты указали, что их в первую очередь беспокоят возможные побочные эффекты болеутоляющих средств. В глубинных интервью студенты обсуждали, что боязнь привыкания, предшествующие побочные реакции и общая неэффективность в облегчении боли препятствовали использованию [29, 45, 84].
Независимо от того, учились ли студенты в странах с низким, средним и высоким уровнем дохода, большинство из них не обращались к врачу по поводу жалоб, связанных с менструальным циклом [30, 41, 43, 52, 54, 61, 62, 64, 78, 79, 83, 84, 89–92].Среди испанских студентов преобладало убеждение, что боль — это нормальное явление, с которым сталкивается большинство женщин, и поэтому медицинская консультация не нужна [92]. Однако они также сослались на то, что у них не было времени на посещение врача; думали, что их врач преуменьшит боль или вместо этого пропишет им анальгетики или противозачаточные таблетки; они предпочли терпеть боль или решили справиться с ней самостоятельно с помощью лекарств или немедикаментозных подходов. Южноафриканские студенты, которые обращались за медицинской помощью, чувствовали, что их врач не понимает их опасений [15].Студентки в Англии чаще обращались к врачу по поводу субъективной меноррагии по сравнению с нормальными или легкими менструациями и реже обращались к врачу по поводу дисменореи, даже если боль была сильной [43].
Симптомы и лечение проктита
Обзор
Что такое проктит?
Проктит — это воспаление слизистой оболочки прямой кишки, нижнего отдела толстой кишки, ведущего к анусу. Толстая кишка и задний проход являются частью желудочно-кишечного тракта (ЖКТ).Желудочно-кишечный тракт представляет собой ряд полых органов, соединенных в длинную извилистую трубку ото рта до ануса. Движение мышц в желудочно-кишечном тракте, наряду с высвобождением гормонов и ферментов, позволяет переваривать пищу. При проктите воспаление слизистой оболочки прямой кишки, называемой слизистой оболочкой прямой кишки, вызывает дискомфорт, а иногда и болезненность. Состояние может привести к кровотечению или слизистым выделениям из прямой кишки, среди других симптомов.
Симптомы и причины
Что вызывает проктит?
Проктит имеет множество причин, включая острые или внезапные и краткосрочные, а также хронические или длительные состояния.Среди причин следующие:
- Заболевания, передающиеся половым путем (ЗППП).
 ЗППП, которые могут передаваться при анальном сексе, являются частой причиной проктита. Общие инфекции ЗППП, которые могут вызвать проктит, включают гонорею, хламидиоз, сифилис и герпес. Вызванный герпесом проктит может быть особенно тяжелым у людей, которые также инфицированы вирусом ВИЧ.
ЗППП, которые могут передаваться при анальном сексе, являются частой причиной проктита. Общие инфекции ЗППП, которые могут вызвать проктит, включают гонорею, хламидиоз, сифилис и герпес. Вызванный герпесом проктит может быть особенно тяжелым у людей, которые также инфицированы вирусом ВИЧ. - Инфекции, не связанные с ЗППП . Инфекции, которые не передаются половым путем, также могут вызывать проктит.Сальмонелла и шигелла являются примерами пищевых бактерий, которые могут вызывать проктит. Стрептококковый проктит иногда возникает у детей, больных фарингитом.
- Аноректальная травма . Проктит может быть вызван травмой аноректальной области, включая прямую кишку и задний проход, в результате анального секса или введения в прямую кишку предметов или вредных веществ, включая химические вещества в некоторых клизмах.
- Язвенный колит и болезнь Крона . Две формы воспалительного заболевания кишечника (ВЗК) — язвенный колит и болезнь Крона — могут вызывать проктит.
 Язвенный колит вызывает раздражение и язвы, также называемые язвами, на внутренней оболочке толстой кишки — части толстой кишки — и прямой кишке. Болезнь Крона обычно вызывает раздражение нижних отделов тонкой кишки, также называемой подвздошной кишкой, или толстой кишки, но может поражать любой отдел желудочно-кишечного тракта.
Язвенный колит вызывает раздражение и язвы, также называемые язвами, на внутренней оболочке толстой кишки — части толстой кишки — и прямой кишке. Болезнь Крона обычно вызывает раздражение нижних отделов тонкой кишки, также называемой подвздошной кишкой, или толстой кишки, но может поражать любой отдел желудочно-кишечного тракта. - Лучевая терапия . У людей, перенесших лучевую терапию, нацеленную на область таза, также может развиться проктит. Примерами тех, кто подвергается риску, являются люди с раком прямой кишки, яичников или простаты, которые прошли лучевую терапию, направленную на эти области.Симптомы лучевого проктита, чаще всего ректальное кровотечение, обычно возникают в течение 6 недель после начала лучевой терапии или более чем через 9 месяцев после ее завершения.
- Антибиотики . Использование антибиотиков может быть связано с проктитом у некоторых людей. Хотя антибиотики предназначены для уничтожения бактерий, вызывающих инфекцию, они также могут убивать безвредные или комменсальные бактерии в желудочно-кишечном тракте.
 Потеря комменсальных бактерий может позволить другим вредным бактериям, известным как Clostridium difficile, вызвать инфекцию толстой и прямой кишки.
Потеря комменсальных бактерий может позволить другим вредным бактериям, известным как Clostridium difficile, вызвать инфекцию толстой и прямой кишки.
Каковы симптомы проктита?
Тенезмы — неприятные и частые позывы к дефекации — являются одним из наиболее распространенных симптомов проктита. Другие симптомы могут включать
- Испражнения с кровью
- Ректальное кровотечение
- Ощущение полноты прямой кишки
- Анальная или ректальная боль
- Спастическая боль в животе
- Ректальные выделения слизи или гноя
- Диарея или частый жидкий или жидкий стул
Диагностика и тесты
Как диагностируется проктит?
Чтобы диагностировать проктит, медицинский работник соберет полную историю болезни и проведет медицинский осмотр.Медицинский работник спросит пациента о симптомах, текущих и прошлых заболеваниях, семейном анамнезе и сексуальном поведении, которое увеличивает риск проктита, вызванного ЗППП. Физический осмотр будет включать оценку основных показателей жизнедеятельности пациента, осмотр брюшной полости и ректальный осмотр.
Физический осмотр будет включать оценку основных показателей жизнедеятельности пациента, осмотр брюшной полости и ректальный осмотр.
На основании физического осмотра пациента, симптомов и другой медицинской информации врач решает, какие лабораторные и диагностические тесты необходимы. Лабораторные анализы могут включать анализы крови, такие как полный анализ крови для оценки кровопотери или инфекции, анализы кала для выделения и выявления бактерий, которые могут вызывать заболевания, а также скрининг на ЗППП.Врач также может использовать один из следующих диагностических тестов:
- Ректальная культура. Ватный тампон вводится в прямую кишку для получения образца, который можно использовать в тестах, выделяющих и идентифицирующих микроорганизмы, которые могут вызывать заболевания.
- Аноскопия. Этот тест позволяет исследовать анальный канал и нижний отдел прямой кишки путем вскрытия ануса с помощью специального инструмента, называемого аноскопом.

- Гибкая ректороманоскопия и колоноскопия. Эти тесты используются для диагностики болезни Крона.Тесты аналогичны, но колоноскопия используется для осмотра всей толстой и прямой кишки, а гибкая ректороманоскопия используется для осмотра только нижней части толстой и прямой кишки. Для обоих тестов поставщик медицинских услуг предоставит письменные инструкции по подготовке кишечника, которым нужно следовать дома перед тестом. Человеку может быть предложено соблюдать прозрачную жидкую диету в течение 1–3 дней перед тестом. Накануне исследования может потребоваться прием слабительного. Может потребоваться одна или несколько клизм накануне вечером и примерно за 2 часа до теста.
Для любого из тестов человек ложится на стол, пока врач вводит гибкую трубку в задний проход. Небольшая камера на трубке отправляет видеоизображение слизистой оболочки кишечника на экран компьютера. Врач может увидеть воспаление, кровотечение или язвы на стенке толстой кишки. Врач также может выполнить биопсию, взяв кусочек ткани из слизистой оболочки кишечника. Человек не почувствует биопсию. Врач осмотрит ткань под микроскопом, чтобы подтвердить диагноз. В большинстве случаев легкое седативное и, возможно, обезболивающее средство помогает людям расслабиться во время колоноскопии.
Врач также может выполнить биопсию, взяв кусочек ткани из слизистой оболочки кишечника. Человек не почувствует биопсию. Врач осмотрит ткань под микроскопом, чтобы подтвердить диагноз. В большинстве случаев легкое седативное и, возможно, обезболивающее средство помогает людям расслабиться во время колоноскопии.
В течение первого часа после теста могут возникать спазмы или вздутие живота. Вождение автомобиля запрещено в течение 24 часов после колоноскопии, чтобы успокоительное время прошло. Перед назначением человек должен спланировать поездку домой. Полное выздоровление ожидается на следующий день.
Вышеуказанные диагностические тесты могут быть выполнены в больнице или амбулаторном центре врачом-гастроэнтерологом, специализирующимся на заболеваниях органов пищеварения.
Ведение и лечение
Как лечится проктит?
Лечение проктита зависит от его причины.Целью лечения является уменьшение воспаления, контроль симптомов и устранение инфекции, если она присутствует. Только врач может определить причину проктита и оптимальный курс лечения. При надлежащем медицинском обслуживании проктит можно успешно лечить.
Только врач может определить причину проктита и оптимальный курс лечения. При надлежащем медицинском обслуживании проктит можно успешно лечить.
Проктит от инфекции
Если лабораторные анализы подтвердят наличие инфекции, передающейся половым путем, или инфекции, не связанной с ЗППП, назначаются лекарства в зависимости от типа обнаруженной инфекции. Антибиотики назначают для уничтожения бактерий; для лечения вирусов назначают противовирусные препараты.Хотя некоторые вирусы ЗППП невозможно устранить, противовирусные препараты могут контролировать их симптомы.
Проктит от других причин
Если прием антибиотиков спровоцировал проктит, врач может назначить другой антибиотик, предназначенный для уничтожения вредоносных бактерий, развившихся в кишечнике.
Если проктит вызван травмой аноректальной области, деятельность, вызывающую воспаление, следует прекратить. Заживление обычно происходит через 4-6 недель. Врач может порекомендовать лекарства, отпускаемые без рецепта, такие как противодиарейные средства и те, которые используются для облегчения боли, такие как аспирин и ибупрофен.
Лечение радиационного проктита основано на симптомах. Лучевой проктит, вызывающий лишь легкие симптомы, такие как периодические кровотечения или тенезмы, может излечиваться без лечения. Людям с постоянным или сильным кровотечением можно использовать термальную терапию для остановки кровотечения и воспаления. Термическая терапия проводится во время гибкой сигмоидоскопии или колоноскопии и нацелена на слизистую оболочку прямой кишки с помощью теплового зонда, электрического тока или лазера. Аргоноплазменная коагуляция является наиболее распространенной термальной терапией, используемой для остановки кровотечения при радиационном проктите.Во многих случаях требуется несколько процедур. Непроходимость, возникшая в результате стриктуры — сужения прямой кишки, вызванного радиационным проктитом, — в легких случаях можно лечить с помощью размягчителей стула. Людям с более узкими стриктурами может потребоваться расширение сужения. Сукральфат, 5-аминосалициловая кислота, известная как 5-АСК, или кортикостероидные клизмы также могут использоваться для облегчения боли и уменьшения воспаления при радиационном проктите, хотя их эффективность ограничена.
Когда хроническое ВЗК, такое как язвенный колит или болезнь Крона, вызывает проктит, лечение направлено на уменьшение воспаления, контроль симптомов, а также на индукцию и поддержание ремиссии — периода, когда у человека отсутствуют симптомы.Лечение зависит от степени и тяжести заболевания.
Противовоспалительные препараты . Легкий проктит часто можно эффективно лечить местным применением месаламина в виде суппозиториев или клизм.
Некоторые люди с ВЗК и проктитом не переносят или могут иметь неполный ответ на ректальную терапию суппозиториями с 5-АСК или клизмами. Этим людям врач может назначить пероральные препараты отдельно или в сочетании с ректальной терапией. Пероральные препараты, обычно используемые при проктите, содержат салицилат.К ним относятся препараты, содержащие сульфасалазин или месаламин, такие как Асакол, Дипентум или Пентаза. Возможные побочные эффекты перорального приема препаратов, содержащих сульфасалазин или месаламин, включают тошноту, рвоту, изжогу, диарею и головную боль. Улучшение симптомов, включая уменьшение кровотечения, может произойти в течение нескольких дней, хотя для полного заживления требуется от 4 до 6 недель терапии.
Улучшение симптомов, включая уменьшение кровотечения, может произойти в течение нескольких дней, хотя для полного заживления требуется от 4 до 6 недель терапии.
Кортизон или стероиды . Эти препараты, также называемые кортикостероидами, эффективно уменьшают воспаление.Преднизолон и будесонид — общие названия двух препаратов этой группы. Кортикостероиды при проктите можно принимать в виде таблеток, суппозиториев или клизм. При наихудших симптомах обычно назначают кортикостероиды в больших дозах. Затем дозу постепенно снижают, как только симптомы контролируются. Кортикостероиды могут вызывать серьезные побочные эффекты, включая повышенную восприимчивость к инфекциям и остеопорозу или ослабление костей.
Супрессоры иммунной системы .Лекарства, подавляющие иммунную систему, называемые иммунодепрессантами, также используются для лечения проктита. Наиболее часто назначаемым препаратом является 6-меркаптопурин или родственный препарат, азатиоприн. Иммунодепрессанты работают, блокируя иммунную реакцию, которая способствует воспалению. Эти лекарства могут вызывать побочные эффекты, такие как тошнота, рвота и диарея, и могут снижать устойчивость человека к инфекциям. Некоторых пациентов лечат комбинацией кортикостероидов и иммунодепрессантов.Некоторые исследования показывают, что иммунодепрессанты могут повышать эффективность кортикостероидов.
Иммунодепрессанты работают, блокируя иммунную реакцию, которая способствует воспалению. Эти лекарства могут вызывать побочные эффекты, такие как тошнота, рвота и диарея, и могут снижать устойчивость человека к инфекциям. Некоторых пациентов лечат комбинацией кортикостероидов и иммунодепрессантов.Некоторые исследования показывают, что иммунодепрессанты могут повышать эффективность кортикостероидов.
Инфликсимаб ( Ремикейд ). Исследователи обнаружили, что у людей с болезнью Крона присутствует высокий уровень белка, вырабатываемого иммунной системой, который называется фактором некроза опухоли (ФНО). Инфликсимаб является первым из группы препаратов, которые связываются с веществами TNF, чтобы блокировать воспалительную реакцию организма. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило этот препарат для лечения болезни Крона средней и тяжелой степени, которая не отвечает на стандартные методы лечения — вещества месаламин, кортикостероиды, иммунодепрессанты — и для лечения открытых дренирующих свищей. Лекарство также назначают людям с болезнью Крона с проктитом. Некоторые исследования показывают, что инфликсимаб может повышать эффективность иммунодепрессантов.
Лекарство также назначают людям с болезнью Крона с проктитом. Некоторые исследования показывают, что инфликсимаб может повышать эффективность иммунодепрессантов.
Бактериальная инфекция может возникать при обострениях язвенного колита или болезни Крона. Антибиотики также могут использоваться для лечения обострений у людей с ВЗК и проктитом.
Питание, диета и питание
При диарее или частом жидком или жидком стуле важно пить много жидкости.
Отказ от кофеина и жирной, богатой клетчаткой или сладкой пищи может уменьшить симптомы диареи. У некоторых людей также возникают проблемы с перевариванием лактозы — сахара, содержащегося в молоке и молочных продуктах — во время или после приступа диареи. Йогурт, в котором меньше лактозы, чем в молоке, часто лучше переносится. Йогурт с активными живыми бактериальными культурами может даже помочь людям быстрее выздороветь от диареи.
Если симптомы диареи улучшаются, в рацион можно добавить мягкую, безвкусную пищу, включая бананы, простой рис, отварной картофель, тосты, крекеры, вареную морковь и запеченную курицу без кожи и жира. Если диарея прекращается, можно вернуться к обычной диете, если она хорошо переносится.
Если диарея прекращается, можно вернуться к обычной диете, если она хорошо переносится.
Что делать, если проктит не лечить?
Проктит, который не лечится или не поддается лечению, может привести к осложнениям, включая
- Сильное кровотечение и анемия — состояние, при котором эритроцитов меньше или меньше, чем обычно, что означает, что к клеткам организма поступает меньше кислорода
- Абсцессы — болезненные, опухшие, заполненные гноем участки, вызванные инфекцией
- Язвы на слизистой оболочке кишечника
- Свищи — аномальные соединения между двумя частями тела
Людям с симптомами проктита требуется медицинская помощь.Если диагностирован проктит, пациенты должны принимать все лекарства в соответствии с предписаниями и обратиться к врачу для повторного приема, чтобы убедиться, что причина воспаления успешно устранена.
Профилактика
Можно ли предотвратить проктит?
Люди, занимающиеся анальным сексом, могут избежать проктита, связанного с ЗППП, если их партнер использует презерватив. Если аноректальная травма вызвала проктит, прекращение активности, вызвавшей воспаление, часто останавливает воспаление и предотвращает рецидив.
Если аноректальная травма вызвала проктит, прекращение активности, вызвавшей воспаление, часто останавливает воспаление и предотвращает рецидив.
Другие причины проктита не всегда можно предотвратить. Однако с их симптомами может справиться врач.
Ресурсы
Для получения дополнительной информации
Американское общество хирургов толстой и прямой кишки
85 West Algonquin Road, Suite 550
Arlington Heights, IL 60005
Телефон: 847.290.9184
Факс: 847.290.9203
Электронная почта: [email protected]
Веб-сайт: www.fascrs.org
Центры по контролю и профилактике заболеваний
1600 Clifton Road
Atlanta, GA 30333
Бесплатный номер: 800.CDC.INFO (232.4636)
Факс: 404.371.5488
Электронная почта: [email protected]
Веб-сайт: www.cdc.gov/std
Американский фонд Крона и колита
386 Park Avenue South, 17th Floor
New York, NY 10016
Бесплатный номер: 800.932. 2423
2423
Электронная почта: [email protected]
Веб-сайт: www.ccfa.org
Источник: * Национальные институты здравоохранения; Национальный информационный центр по заболеваниям пищеварения *
Удалить это
Очки для запоминания
- Проктит — это воспаление слизистой оболочки прямой кишки, нижнего отдела толстой кишки, ведущего к анусу.
- Распространенными причинами проктита являются заболевания, передающиеся половым путем (ЗППП), инфекции, не связанные с ЗППП, травмы аноректальной области, язвенный колит и болезнь Крона, лучевая терапия и прием антибиотиков.
- Лечение проктита зависит от его причины; цель лечения — уменьшить воспаление, контролировать симптомы и устранить инфекцию, если она присутствует.
- При надлежащем медицинском обслуживании проктит можно успешно вылечить.
- Если при проктите присутствует инфекция, можно использовать антибиотики для уничтожения бактерий и противовирусные препараты для лечения вирусных инфекций.

- Люди, занимающиеся анальным сексом, могут избежать проктита, связанного с ЗППП, если их партнер использует презерватив.
- Если аноректальная травма вызвала проктит, прекращение деятельности, которая часто вызывает воспаление, остановит воспаление и предотвратит рецидив.
- Некоторые причины проктита не всегда можно предотвратить, но врач может устранить их симптомы.
Хронический запор | Справляться физически
Хронический запор также известен как фекальная пробка.Это происходит, если вы регулярно страдаете запорами в течение длительного периода времени.
Что такое фекальная пробка?
Фекальная закупорка означает наличие большого количества сухих твердых фекалий (стул или фекалий) в заднем проходе (прямой кишке). Врачи также называют это хроническим запором. На схеме показаны отделы кишечника, в том числе и прямая кишка.
Диарея при переполнении
Кал в кишечнике настолько твердый, что вы не можете его вытолкнуть. Таким образом, ваш кишечник начинает выделять водянистый стул вокруг какашек.Водянистый стул обходит закупорку и выходит из прямой кишки. Утечка может испачкать нижнее белье и выглядеть как диарея.
Таким образом, ваш кишечник начинает выделять водянистый стул вокруг какашек.Водянистый стул обходит закупорку и выходит из прямой кишки. Утечка может испачкать нижнее белье и выглядеть как диарея.
Врачи называют это переливной диареей. В этой ситуации не следует принимать противодиарейные препараты. Поэтому, если у вас был сильный запор, а затем развилась диарея, вы должны поговорить со своим врачом или медсестрой, прежде чем что-либо принимать.
Причины фекальной закупорки
Основные причины закупорки аналогичны запорам. В том числе:
- побочные эффекты обезболивающих
- отсутствие физических упражнений в течение длительного периода времени
- диета с низким содержанием клетчатки
- длительное употребление слабительных
- депрессия и тревога
Симптомы фекальной закупорки
90 похожие на симптомы запора. Но могут возникнуть и другие более серьезные симптомы. К ним относятся:
Но могут возникнуть и другие более серьезные симптомы. К ним относятся:- боль в спине из-за давления на нервы в нижней части спины (крестцовые нервы)
- вздутие живота
- высокое или низкое кровяное давление
- учащенное сердцебиение
- головокружение
- потливость
- высокая температура (лихорадка)
- спутанность сознания
- внезапная диарея или диарея, которую вы не можете контролировать
- плохое самочувствие
- сильная боль в животе
- обезвоживание
Лечение фекальной закупорки
Врачи обычно лечат закупорку, увлажняя и смягчая экскременты с помощью клизмы или суппозиториев.Очень важно использовать клизмы осторожно и только по назначению врача или медсестры. Слишком много клизм может повредить кишечник.
Слишком много клизм может повредить кишечник.
Если клизма не удаляет фекалии, квалифицированной медсестре или врачу может потребоваться физически удалить их из заднего прохода. Понятно, что вы можете найти эту процедуру неудобной и смущающей. Но очень важно очистить кишечник.
Сообщите своему врачу или медсестре, если у вас возникнут какие-либо изменения в работе кишечника. Если вы подозреваете, что у вас закупорка, не принимайте никаких слабительных, не посоветовавшись предварительно со своим врачом или медсестрой-специалистом.Слабительные средства, которые стимулируют работу кишечника, могут вызвать сильные спазмы и повредить кишечник.
Пап-тест | Cancer.Net
Прослушайте подкаст Cancer.Net: Пап-тест – что ожидать , адаптированный из этого контента.
Пап-тест — это наиболее распространенный тест, используемый для поиска ранних изменений в клетках, которые могут привести к раку шейки матки. Этот тест также называют мазком Папаниколау. Он включает в себя сбор образца клеток из шейки матки. Шейка – это часть матки, открывающаяся во влагалище.
Он включает в себя сбор образца клеток из шейки матки. Шейка – это часть матки, открывающаяся во влагалище.
Образец помещают на предметное стекло или во флакон с раствором для сохранения клеток. Затем его отправляют в лабораторию для патологоанатома для изучения под микроскопом. Патологоанатом — это врач, который специализируется на чтении лабораторных анализов и оценке клеток, тканей и органов для диагностики заболеваний. Патологоанатом может идентифицировать аномальные клетки, глядя на образец.
Аномальные клетки могут быть раковыми, но чаще всего это излечимые предраковые клеточные изменения, а не рак шейки матки.Некоторые клетки, взятые из шейки матки во время мазка Папаниколау, также могут быть проверены на наличие вируса папилломы человека, также называемого ВПЧ. Заражение ВПЧ является фактором риска развития рака шейки матки. ВПЧ чаще всего передается от человека к человеку во время полового акта. Существуют различные типы или штаммы ВПЧ. Некоторые штаммы более тесно связаны с определенными видами рака.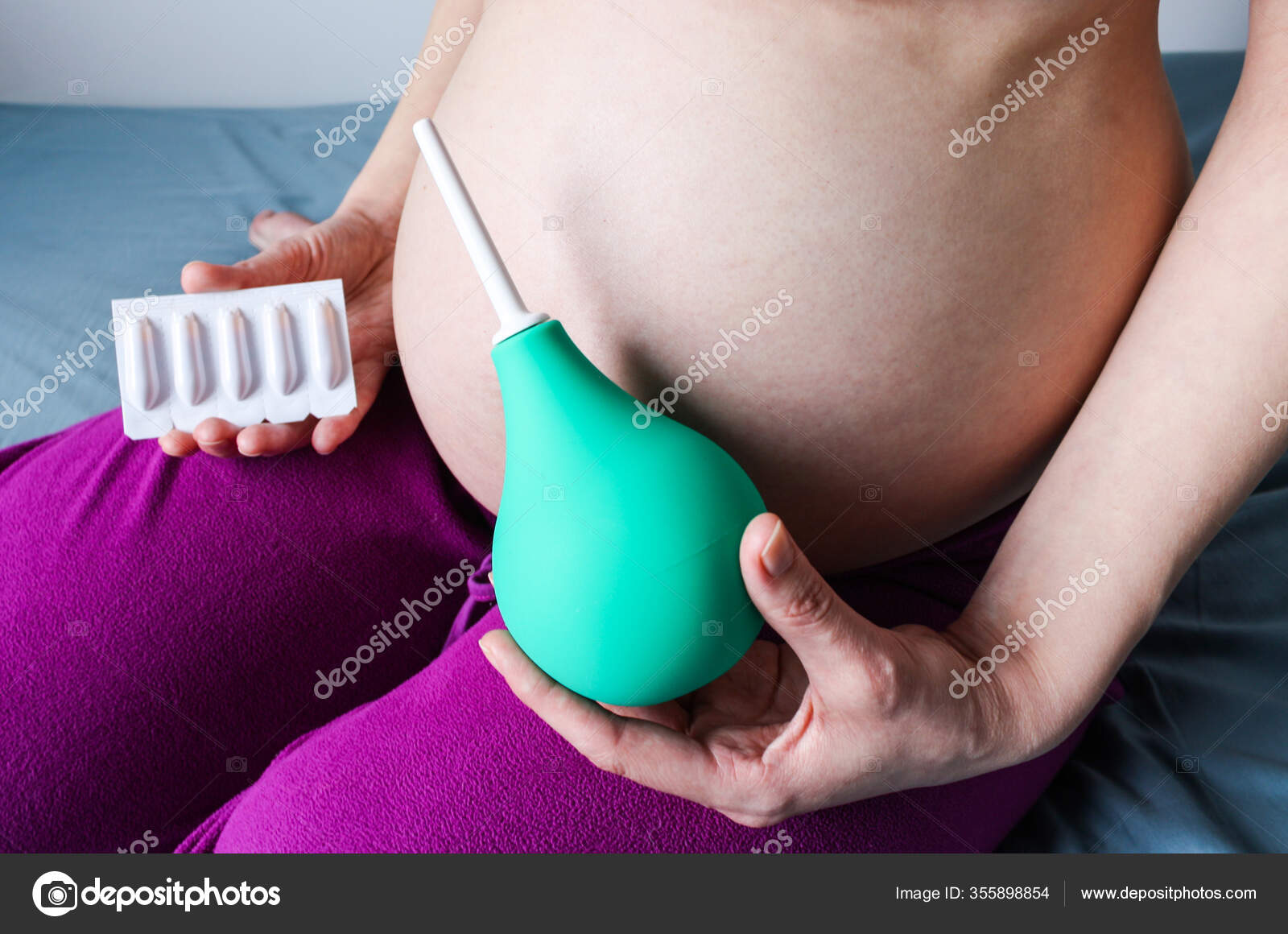
Ваш лечащий врач может проводить анализ на ВПЧ одновременно с мазком Папаниколау. Или вам может понадобиться тестирование на ВПЧ только после того, как результаты теста Папаниколау покажут аномальные изменения в шейке матки.Тестирование на ВПЧ также может проводиться отдельно от теста Папаниколау. Узнайте больше о ВПЧ и раке.
Как часто вам нужно сдавать мазок Папаниколау, зависит от вашего возраста, результатов предыдущих анализов и других факторов. Узнайте больше о рекомендациях по скринингу рака шейки матки.
Кто выполняет мой мазок Папаниколау?
Гинеколог обычно проводит мазок Папаниколау. Гинеколог – это врач, специализирующийся на лечении заболеваний репродуктивных органов женщины. Иногда другие поставщики медицинских услуг проводят тест Папаниколау.Это могут быть врачи первичной медико-санитарной помощи, фельдшеры или практикующие медсестры. Если человек, проводящий тест, мужчина, в комнате также может находиться помощница или медсестра.
Если результаты теста Папаниколау покажут рак шейки матки, ваш лечащий врач направит вас к гинекологу или онкологу. Онколог – это врач, специализирующийся на лечении рака.
Онколог – это врач, специализирующийся на лечении рака.
Как мне подготовиться к мазку Папаниколау?
Чтобы результаты теста Папаниколау были максимально точными, воздержитесь от половых контактов в течение 2-3 дней до теста.Кроме того, чтобы избежать вымывания аномальных клеток, не используйте за 2-3 дня до теста следующее:
Лучшее время для проведения мазка Папаниколау — не менее чем через 5 дней после окончания менструального цикла. Пап-тест можно сделать во время менструации, но лучше запланировать его на другое время.
Во время Пап-теста
Ваш лечащий врач проведет мазок Папаниколау во время гинекологического осмотра в отдельной комнате своего кабинета. Это займет всего несколько минут.Тест может быть неудобным, но обычно не болезненным. Вы можете испытывать меньший дискомфорт, если опорожните мочевой пузырь перед исследованием. Кроме того, попробуйте делать глубокие вдохи и расслаблять мышцы во время процедуры.
Когда вы приедете на мазок Папаниколау, ваш лечащий врач может задать вам несколько основных вопросов, связанных с мазком. К ним могут относиться:
К ним могут относиться:
Вы беременны?
Используете ли вы противозачаточные средства?
Какие лекарства вы недавно принимали?
Вы курите?
Когда у вас была последняя менструация и как долго она длилась?
Есть ли у вас какие-либо симптомы, такие как зуд, покраснение или язвы?
Были ли у вас операции или другие процедуры на репродуктивных органах?
Были ли у вас когда-либо ненормальные результаты предыдущего теста Папаниколау?
Перед процедурой вам, возможно, придется переодеться в больничную одежду в уединенном месте или когда ваш лечащий врач покинет палату. Во время процедуры вы будете лежать на спине на столе для осмотра, пятки в стременах в конце стола.
Во время процедуры вы будете лежать на спине на столе для осмотра, пятки в стременах в конце стола.
Затем врач, проводящий обследование, осторожно введет во влагалище смазанный пластиковый или металлический инструмент. Этот инструмент, называемый зеркалом, медленно раздвигает стенки влагалища. Это может вызвать некоторый дискомфорт.
После визуального осмотра шейки матки ваш лечащий врач осторожно соскоблит клетки с 2 мест на шейке матки ватным тампоном или цервикальной щеткой:
Эктоцервикс, ближайшая к влагалищу часть
Эндоцервикс, часть, расположенная рядом с телом матки.Эта область называется зоной трансформации, и это место, где обычно развивается рак шейки матки.
Вы можете почувствовать натяжение или давление во время сбора клеток, но обычно это не больно.
Ваш лечащий врач нанесет клетки на предметное стекло микроскопа или поместит клетки в контейнер с жидкостью, которая сохраняет образец. Затем он или она отправит образец патологоанатому для оценки.
Затем он или она отправит образец патологоанатому для оценки.
После мазка Папаниколау
Вы можете возобновить свою обычную деятельность сразу после сдачи мазка Папаниколау.После мазка Папаниколау у вас может быть небольшое вагинальное кровотечение. Но сообщите своему лечащему врачу, если у вас сильное кровотечение.
Если мазок Папаниколау показывает аномальные клетки, а тест на ВПЧ положительный, ваш лечащий врач может предложить один или несколько дополнительных тестов. Пап-тест — отличный инструмент для скрининга, но он не идеален. Иногда результаты нормальные, даже если присутствуют аномальные клетки шейки матки. Это называется «ложноотрицательным» результатом теста.
Важен регулярный скрининг.Поговорите со своим лечащим врачом о том, как часто вам следует сдавать мазок Папаниколау. Исследования показывают, что почти все изменения шейки матки можно обнаружить при регулярном обследовании и лечить до того, как они станут злокачественными.
Вопросы, которые следует задать вашей медицинской бригаде
Перед проведением мазка Папаниколау задайте следующие вопросы:
Кто будет делать мой мазок Папаниколау?
Должен ли я также пройти тестирование на ВПЧ?
Когда я получу результаты теста?
Кто объяснит мне результаты?
Что произойдет, если результаты теста будут ненормальными или неясными?
Какие дополнительные анализы потребуются, если результаты анализов укажут на рак?
Когда после этого теста мне следует сдать следующий мазок Папаниколау?
Связанные ресурсы
Рак.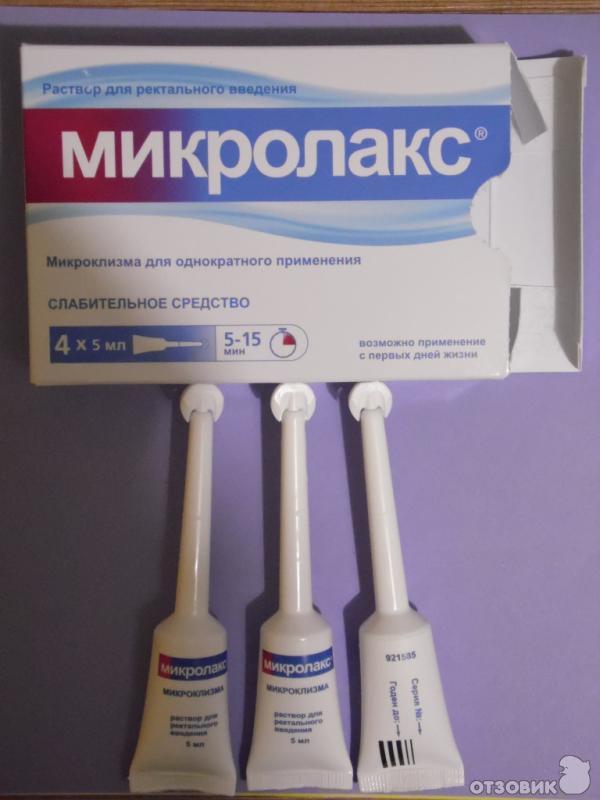


 Перед введением, мыло следует смочить в тёплой воде. Такое действие удобнее проводить во время сна питомца. После неё, в течение нескольких часов, котёнок должен успешно сходить в туалет по большому.
Перед введением, мыло следует смочить в тёплой воде. Такое действие удобнее проводить во время сна питомца. После неё, в течение нескольких часов, котёнок должен успешно сходить в туалет по большому. Из-за этого вы можете охрипнуть. Охриплость голоса — это нормальное явление после операции на щитовидной железе, и обычно со временем это проходит.
Из-за этого вы можете охрипнуть. Охриплость голоса — это нормальное явление после операции на щитовидной железе, и обычно со временем это проходит.

 Как всегда, мы обеспечим конфиденциальность всех ваших медицинских данных.
Как всегда, мы обеспечим конфиденциальность всех ваших медицинских данных. Вам выдадут одноразовое белье, а также прокладку, если это необходимо.
Вам выдадут одноразовое белье, а также прокладку, если это необходимо. Некоторые рецептурные обезболивающие лекарства могут вызывать сонливость. Алкоголь может усугублять седативный эффект.
Некоторые рецептурные обезболивающие лекарства могут вызывать сонливость. Алкоголь может усугублять седативный эффект.

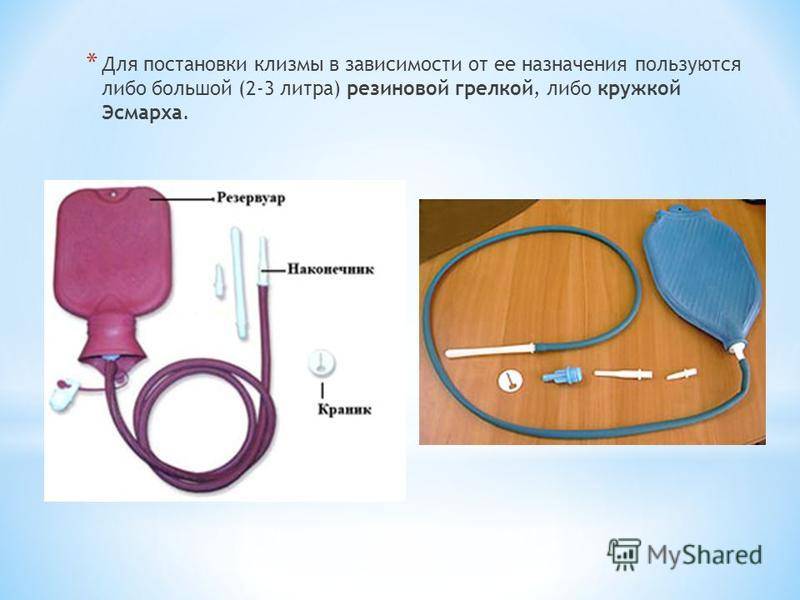


 Multum не несет никакой ответственности за какой-либо аспект медицинского обслуживания, осуществляемого с помощью информации, предоставляемой Multum. Информация, содержащаяся здесь, не предназначена для охвата всех возможных способов применения, указаний, мер предосторожности, предупреждений, взаимодействий с лекарственными средствами, аллергических реакций или побочных эффектов. Если у вас есть вопросы о лекарствах, которые вы принимаете, проконсультируйтесь с врачом, медсестрой или фармацевтом.
Multum не несет никакой ответственности за какой-либо аспект медицинского обслуживания, осуществляемого с помощью информации, предоставляемой Multum. Информация, содержащаяся здесь, не предназначена для охвата всех возможных способов применения, указаний, мер предосторожности, предупреждений, взаимодействий с лекарственными средствами, аллергических реакций или побочных эффектов. Если у вас есть вопросы о лекарствах, которые вы принимаете, проконсультируйтесь с врачом, медсестрой или фармацевтом. ЗППП, которые могут передаваться при анальном сексе, являются частой причиной проктита. Общие инфекции ЗППП, которые могут вызвать проктит, включают гонорею, хламидиоз, сифилис и герпес. Вызванный герпесом проктит может быть особенно тяжелым у людей, которые также инфицированы вирусом ВИЧ.
ЗППП, которые могут передаваться при анальном сексе, являются частой причиной проктита. Общие инфекции ЗППП, которые могут вызвать проктит, включают гонорею, хламидиоз, сифилис и герпес. Вызванный герпесом проктит может быть особенно тяжелым у людей, которые также инфицированы вирусом ВИЧ. Язвенный колит вызывает раздражение и язвы, также называемые язвами, на внутренней оболочке толстой кишки — части толстой кишки — и прямой кишке. Болезнь Крона обычно вызывает раздражение нижних отделов тонкой кишки, также называемой подвздошной кишкой, или толстой кишки, но может поражать любой отдел желудочно-кишечного тракта.
Язвенный колит вызывает раздражение и язвы, также называемые язвами, на внутренней оболочке толстой кишки — части толстой кишки — и прямой кишке. Болезнь Крона обычно вызывает раздражение нижних отделов тонкой кишки, также называемой подвздошной кишкой, или толстой кишки, но может поражать любой отдел желудочно-кишечного тракта. Потеря комменсальных бактерий может позволить другим вредным бактериям, известным как Clostridium difficile, вызвать инфекцию толстой и прямой кишки.
Потеря комменсальных бактерий может позволить другим вредным бактериям, известным как Clostridium difficile, вызвать инфекцию толстой и прямой кишки.