Холестерол общий
Холестерол общий (холестерин) – жироподобное вещество, необходимое организму для нормального функционирования клеток, переваривания пищи, создания многих гормонов. При избытке холестерола (холестерина) увеличивается риск появления бляшек в артериях, которые могут приводить к их закупорке и вызывать инфаркт или инсульт.
Синонимы русские
Холестерол, холестерин
Синонимы английские
Blood cholesterol, Cholesterol, Chol, Cholesterol total.
Метод исследования
Колориметрический фотометрический метод.
Единицы измерения
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Венозую, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов перед исследованием.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.

- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Холестерол (ХС, холестерин) – жироподобное вещество, жизненно необходимое организму. Правильное научное именование этого вещества – «холестерол» (окончание «-ол» указывает на принадлежность к спиртам), однако в массовой литературе получило распространение наименование «холестерин», которым мы будем пользоваться в дальнейшем в этой статье. Холестерин участвует в образовании клеточных мембран всех органов и тканей тела. На основе холестерина создаются гормоны, которые участвуют в росте, развитии организма и реализации функции воспроизведения. Из холестерина образуются желчные кислоты, которые входят в состав желчи, благодаря им в кишечнике всасываются жиры.
Холестерин нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в белковую оболочку, состоящую из специальных белков – аполипопротеинов. Получившийся комплекс (холестерин + аполипопротеин) называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
- липопротеины очень низкой плотности (ЛПОНП),
- липопротеины низкой плотности (ЛПНП),
- липопротеины высокой плотности (ЛПВП).
ХС ЛПНП и ХС ЛПОНП считаются «плохими» видами холестерина, так как они способствуют образованию бляшек в артериях, ХС ЛПВП, напротив, называют «хорошим», так как составе ЛПВП удаляются избыточные количества холестерина.
Анализ на общий холестерол (холестерин) измеряет суммарное количество холестерина (и «плохого», и «хорошего»), циркулирующего в крови в виде липопротеинов.
В печени производится достаточное для нужд организма количество холестерина, однако часть поступает с пищей, в основном с мясом и жирными молочными продуктами. Если у человека есть наследственная предрасположенность к повышению холестерина или он употребляет слишком много холестеринсодержащей пищи, то уровень холестерина в крови может повышаться и причинять вред организму.
Для чего используется исследование?
- Чтобы оценить риск развития атеросклероза и проблем с сердцем.
- Для профилактики многих заболеваний.
Когда назначается исследование?
- Не реже одного раз в 5 лет всем взрослым старше 20 лет (обычно он входит в перечень стандартного набора тестов при профилактических осмотрах).
- Вместе с анализами на ХС ЛПНП, ХС ЛПОНП, ХС ЛПВП, триглицериды и с коэффициентом атерогенности – это так называемая липидограмма.
- Несколько раз в год, если предписана диета с ограничением животных жиров и/или принимаются лекарства, снижающие уровень холестерина (чтобы проверить, достигает ли человек целевого уровня холестерина и, соответственно, снижается ли риск сердечно-сосудистых заболеваний).

- Если в жизни пациента присутствует один или несколько факторов риска развития сердечно-сосудистых заболеваний:
- курение,
- определенный возрастной период (мужчины старше 45 лет, женщины старше 55 лет),
- повышенное артериального давление (140/90 мм. рт. ст и выше),
- повышенный уровень холестерина или сердечно-сосудистые заболевания у других членов семьи (инфаркт или инсульт у ближайшего родственника мужского пола моложе 55 лет или женского моложе 65 лет),
- ишемическая болезнь сердца,
- перенесенный инфаркт сердечной мышцы или инсульт,
- сахарный диабет,
- избыточная масса тела,
- злоупотребление алкоголем,
- прием большого количества пищи, содержащей животные жиры,
- низкая физическая активность.
- В 2-10 лет ребенку, в семье которого у кого-то были заболевания сердца в молодом возрасте или повышенный холестерин.

Что означают результаты?
Референсные значения (норма холестерина):
Понятие «норма» не вполне применимо по отношению к уровню общего холестерина. Для разных людей с разным количеством факторов риска норма холестерина будет отличаться. Тест на общий холестерол (холестерин) используется для определения риска возникновения сердечно-сосудистых заболеваний, однако, чтобы определить этот риск для конкретного пациента наиболее точно, необходимо оценить все предрасполагающие факторы.
Согласно клиническим рекомендациям,1 расчет индивидуального риска проводится с использованием шкалы SCORE (Systematic Coronary Risk Evaluation).
«Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации, VII пересмотр. 2020».
«2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk».
Причины повышения уровня общего холестерина (гиперхолестеринемии)
Гиперхолестеринемия может быть результатом наследственной предрасположенности (семейная гиперхолестеринемия) или избыточного приема с пищей животных жиров. У большинства людей с повышенным холестерином в той или иной мере задействованы оба фактора.
У большинства людей с повышенным холестерином в той или иной мере задействованы оба фактора.
Уровень холестерина является лишь одним из факторов риска сердечно-сосудистых заболеваний. Общая оценка этого риска осуществляется с учетом всех параметров, включая наличие сердечно-сосудистых заболеваний у пациента или его родственников, курение, повышенное артериальное давление, сахарный диабет, ожирение и др. Для пациентов, у которых присутствуют подобные факторы, целевые уровни общего холестерина составляют меньше 4 ммоль/л. Для более точного определения риска возникновения сердечно-сосудистых заболеваний назначают тест на холестерин липопротеинов низкой плотности (ХС ЛПНП).
Перед назначением лечения необходимо исключить другие причины повышения общего холестерина:
- холестаз – застой желчи, который может быть вызван заболеванием печени (гепатит, цирроз) или камнями в желчном пузыре,
- хроническое воспаление почек, приводящее к нефротическому синдрому,
- хроническая почечная недостаточность,
- снижение функции щитовидной железы (гипотиреоз),
- плохо вылеченный сахарный диабет,
- алкоголизм,
- ожирение,
- рак простаты или поджелудочной железы.

Причины понижения уровня общего холестерина (гипохолестеринемии)
- Наследственность.
- Тяжелое заболевание печени.
- Онкологические заболевания костного мозга.
- Повышенная функция щитовидной железы (гипертиреоз).
- Нарушения всасывания в кишечнике.
- Фолиево- или B12-дефицитная анемия.
- Распространенные ожоги.
- Туберкулез.
- Острые заболевания, острые инфекции.
- Хроническая обструктивная болезнь легких.
Что может влиять на результат?
Концентрация холестерина время от времени может изменяться, это нормально. Единичное измерение не всегда отражает обычный уровень, поэтому иногда может потребоваться пересдать анализ через 1-3 месяца.
Повышают уровень общего холестерина:
- беременность (тест на холестерин следует сдавать по меньшей мере через 6 недель после родов),
- длительное голодание,
- сдача крови в положении стоя,
- анаболические стероиды, андрогены, кортикостероиды,
- курение,
- прием пищи, содержащей животные жиры.

Снижают уровень общего холестерина:
- сдача крови в положении лежа,
- аллопуринол, клофибрат, колхицин, противогрибковые препараты, статины, холестирамин, эритромицин, эстрогены,
- интенсивная физическая нагрузка,
- диета с высоким содержанием полиненасыщенных жирных кислот.
Сдать анализ крови на холестерин общий в лаборатории Медицинские анализы, цены в лаборатории KDL
Холестерин — необходимое вещество человеческого организма. Он является основой мембран всех клеток, используется для синтеза стероидных гомонов, витамина Д и желчных кислот. Большая часть необходимого организму холестерина синтезируется в печени, меньшая – поступает с пищей. В крови холестерин циркулирует в составе сложных комплексов – липопротеинов. Несмотря на очевидную необходимость холестерина для организма, его избыток в крови может приводить к атеросклерозу – формированию на стенках сосудов бляшек, суживающих просвет.
В каких случаях обычно назначают исследование общего холестерина?
Чаще всего это исследование назначается при диспансеризации, анализ на холестерин является частью обязательного лабораторного обследования взрослых. Анализ на холестерин с определенной периодичностью назначают пациентам, у которых есть факторы риска сердечно- сосудистых заболеваний, у кого уже был выявлен в прошлом повышенный уровень холестерина и тем, кто принимает терапию статинами. У детей исследование на холестерин целесообразно при подозрении на наследственные гиперхолестеринемии.
Факторы, повышающие риск сердечно-сосудистых заболеваний:
- курение,
- лишний вес с преимущественным отложением жира в области живота,
- повышенное артериальное давление,
- метаболический синдром или диабет,
- семейная история ранних сердечно-сосудистых заболеваний (у близких родственников)
При повышенном уровне холестерина важно оценить остальные параметры липидного спектра: триглицериды, ЛПВП, ЛПНП, коэффициент атерогенности, а также липопротеин (а).
Что именно определяется в процессе анализа?
Определяется общий холестерин — сумма всех циркулирующих с током крови липопротеинов и эфиров холестерина. Метод определения- ферментативный колориметрический.
Что означают результаты теста?
Оптимальный уровень холестерина для каждого пациента оценивается по- разному. Есть референсные значения – это те пределы холестерина, которые выявлены у здоровых людей определенного пола и возраста при массовом обследовании. В норме холестерин с возрастом повышается. Для пациентов с имеющимися сердечно- сосудистыми заболеваниями или для тех, у кого присутствуют другие факторы риска атеросклероза и сердечно- сосудистых событий используются так называемы рекомендованные пределы уровня холестерина, выраженные в степени риска. Причем в этом случае рекомендации американской и европейской ассоциации кардиологов немного отличаются. И референсные значения и рекомендованные пределы по уровням риска можно увидеть в бланке результата анализа на общий холестерин
Обычный срок выполнения теста
Обычно результат общего холестерина можно получить в течение 1-2 дней
Нужна ли специальная подготовка к анализу?
Специальная подготовка не требуется. Общий холестерин можно сдать в любое врем, не ранее 3-ех часов после последнего перекуса. Но, если нужны другие параметры липидного профиля: триглицериды, ЛПВП, ЛПНП, то необходимо сдавать кровь строго натощак, выдержав 12-14 часов голодания. Воду пить можно.
Общий холестерин можно сдать в любое врем, не ранее 3-ех часов после последнего перекуса. Но, если нужны другие параметры липидного профиля: триглицериды, ЛПВП, ЛПНП, то необходимо сдавать кровь строго натощак, выдержав 12-14 часов голодания. Воду пить можно.
Норма холестерина у женщин по возрасту: таблица
Многие знают, что анализ на холестерин выполняется для диагностики расстройства липидного обмена и для оценки риска развития такого заболевания, как атеросклероз. Однако у большинства нет ответов на такие вопросы:
- А должно ли это органическое соединение присутствовать в организме человека?
- В любом ли количестве?
- Одинаковы ли показатели для мужчин и женщин?
- Зависит ли уровень холестерина у женщин от уровня гормонов?
- А что будет, если значение выше нормы или, наоборот, ниже?
И это не весь список того, о чем может подумать женщина, услышав об анализе на холестерин.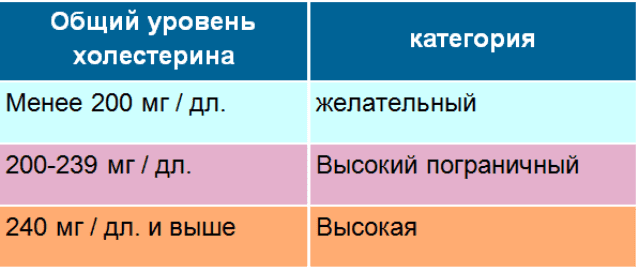 Раз вопросы возникают, то их стоит задать соответствующему специалисту. Но если в данный момент такой возможности нет, то можно изучить хотя бы базовую информацию.
Раз вопросы возникают, то их стоит задать соответствующему специалисту. Но если в данный момент такой возможности нет, то можно изучить хотя бы базовую информацию.
Холестерин (или, по-другому, холестерол) представляет собой органическое соединение, которое производится нашим организмом и еще поступает в него с пищей. Причем не из любого продукта. Если говорить о пище, то она должна быть животного происхождения: яйца, рыба, мясо, молоко и субпродукты. А в организме человека печень выступает в роли главного «завода» по изготовлению холестерина. Также вещество образуется еще и в стенках кишечника, коже, надпочечниках и некоторых других органах. Есть определенные значения, в пределах которых содержание холестерина в крови считается нормой. Показатели для женщин и мужчин различаются не только по половому признаку, но и по возрастному. Тем не менее холестерин в широком смысле – строительный материал для клеток. Органическое соединение содержится в клеточных мембранах; участвует в синтезе витамина D, половых гормонов и в обмене веществ. Таким образом, без холестерина наш организм не может нормально функционировать.
Таким образом, без холестерина наш организм не может нормально функционировать.
Само по себе вещество в крови не плавает. Соединение всегда окружено липопротеинами – комплексами белков, жиров и других компонентов. В зависимости от состава этих комплексов холестерин может превращаться в хороший либо плохой.
- При повышении в крови холестерин в составе липопротеинов низкой плотности (ЛНП, или ЛПНП) часто ведет себя не очень: оседает на стенки сосудов, образуя бляшки. Если эти «засоры» сильно закупорят сосуды, то могут развиться сердечно-сосудистые заболевания.
- А вот с липопротеинами высокой плотности (ЛВП, или ЛПВП) вещество может переноситься из самих бляшек и органов в печень для дальнейшей переработки.
Нельзя говорить, что один из видов нужен, а другой – нет. Холестерин с липопротеинами и высокой, и низкой плотности нужен в организме. Однако, как и в любой системе, важное значение имеет баланс. Для расширенной диагностики анализ крови обычно берется:
Для расширенной диагностики анализ крови обычно берется:
- на общий холестерин;
- ЛПВП;
- ЛПНП;
- триглицериды.
Данные, указанные в таблице, носят информативный характер. Для проведения анализов обратитесь к терапевту по месту жительства или в сертифицированную лабораторию. ВАЖНО: правильно интерпретировать результаты может только врач, учитывая анамнез пациентки, ее жалобы (либо их отсутствие) и другие диагностические данные.
|
Возраст |
Общий холестерин (ХС), ммоль/л |
Холестерин липопротеинов высокой плотности (хороший, ЛПВП), ммоль/л |
Холестерин липопротеинов низкой плотности (плохой, ЛПНП), ммоль/л |
Триглицериды (ТГ), ммоль/л |
|
15–20 лет |
3,08–5,18 |
0,91–1,91 |
1,53–3,55 |
0,44–1,4 |
|
20–25 лет |
3,16–5,59 |
0,85–2,04 |
1,48–4,12 |
0,41–1,48 |
|
25–30 лет |
3,32–5,75 |
0,96–2,15 |
1,84–4,25 |
0,42–1,63 |
|
30–35 лет |
3,37–5,96 |
0,93–1,99 |
1,81–4,04 |
0,44–1,70 |
|
35–40 лет |
3,63–6,27 |
0,88–2,12 |
1,94–4,45 |
0,45–1,99 |
|
40–45 лет |
3,81–6,53 |
0,88–2,28 |
1,92–4,51 |
0,51–2,16 |
|
45–50 лет |
3,94–6,86 |
0,88–2,25 |
2,05–4,82 |
0,52–2,42 |
|
50–55 лет |
4,20–7,38 |
0,96–2,38 |
2,28–5,21 |
0,59–2,63 |
|
55–60 лет |
4,45–7,77 |
0,96–2,35 |
2,31–5,44 |
0,62–2,96 |
|
60–65 лет |
4,45–7,69 |
0,98–2,38 |
2,59–5,80 |
0,63–2,70 |
|
65–70 лет |
4,43–7,85 |
0,91–2,48 |
2,38–5,72 |
0,68–2,71 |
|
> 70 лет |
4,48–7,25 |
0,85–2,38 |
2,49–5,34 |
0,68–2,71 |
Обычно при разговоре о повышенном холестерине подразумевают именно показатели ЛПНП. Если выше посмотреть на всю таблицу, то можно с легкостью заметить, что с возрастом норма содержания вещества в крови увеличивается. Следовательно, можно сделать вывод, что ЛПНП (и не только они) все больше появляются в крови. Конечно, это не постоянное пропорциональное повышение вверх. Увеличение происходит до определенного возраста женщины. Примерно после 65 лет концентрация холестерина в крови начинает опускаться вместе с границами нормы. А почему с возрастом концентрация повышается? Вопрос хороший и простой, поэтому и ответ на него короткий: чем старше человек становится, тем больше разрастаются соединительные ткани в организме и формируются жировые отложения, все это и провоцирует повышение уровня холестерина. Именно по этой причине в течение жизни стоит контролировать показатели ХС, ЛПВП, ЛПНП и триглицеридов.
Если выше посмотреть на всю таблицу, то можно с легкостью заметить, что с возрастом норма содержания вещества в крови увеличивается. Следовательно, можно сделать вывод, что ЛПНП (и не только они) все больше появляются в крови. Конечно, это не постоянное пропорциональное повышение вверх. Увеличение происходит до определенного возраста женщины. Примерно после 65 лет концентрация холестерина в крови начинает опускаться вместе с границами нормы. А почему с возрастом концентрация повышается? Вопрос хороший и простой, поэтому и ответ на него короткий: чем старше человек становится, тем больше разрастаются соединительные ткани в организме и формируются жировые отложения, все это и провоцирует повышение уровня холестерина. Именно по этой причине в течение жизни стоит контролировать показатели ХС, ЛПВП, ЛПНП и триглицеридов.
Люди постоянно делятся друг с другом различной информацией. Однако важно обмениваться правдивыми фактами и не искажать их. Именно потому, что кто-то что-то где-то слышал, а потом рассказал другому, и берутся мифы. Рассмотрим несколько конкретно про холестерин.
Именно потому, что кто-то что-то где-то слышал, а потом рассказал другому, и берутся мифы. Рассмотрим несколько конкретно про холестерин.
Провоцирует ожирение. А если быть точнее, повышенный уровень холестерина провоцирует набор лишнего веса. Нет! Эта взаимосвязь не доказана. Но то, что гиперхолестеринемия и ожирение часто наблюдаются одновременно, – факт. Все дело в том, что появление и первого, и второго заболевания могут провоцировать одни и те же причины:
- дисбаланс микрофлоры кишечника;
- употребление большого количества рафинированных продуктов;
- дисфункция печени.
При коррекции питания, активном образе жизни и прохождении лечения (при необходимости) и масса тела, и уровень холестерина могут снизиться, а затем прийти в норму.
Провоцирует появление атеросклероза. Среди причин возникновения заболевания действительно есть такая, как повышенный уровень холестерина.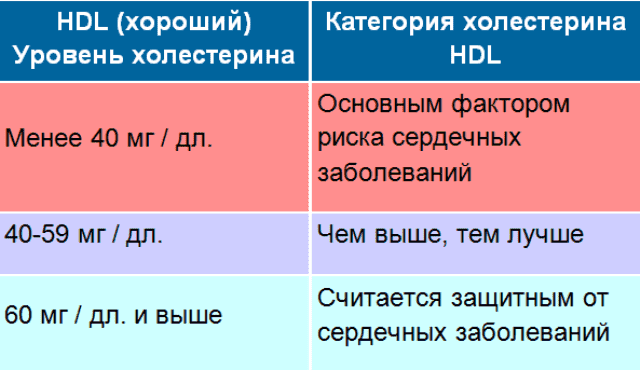 Но утверждать, что это вещество – главная причина возникновения атеросклероза, нельзя. Как правило, заболевание возникает из-за совокупного наличия многих факторов (вредных привычек, неправильного питания, ожирения, сахарного диабета, наследственности, половой принадлежности, регулярного употребления жирного, возраста пациента и так далее).
Но утверждать, что это вещество – главная причина возникновения атеросклероза, нельзя. Как правило, заболевание возникает из-за совокупного наличия многих факторов (вредных привычек, неправильного питания, ожирения, сахарного диабета, наследственности, половой принадлежности, регулярного употребления жирного, возраста пациента и так далее).
Выведется из организма, если есть много фруктов и овощей. В этих продуктах содержится клетчатка, поэтому некоторые думают, что она может обволакивать холестерин и выводить его из организма. Нет. Клетчатка полезна для функционирования кишечника, печени и других органов, но упомянутым свойством не обладает. Да и не требуется полностью выводить холестерин. Помните, что органическое соединение нужно многим клеткам, и не только им.
Выведется из организма, если убрать из рациона пищу животного происхождения. Помните, что в организм холестерин попадает извне, как раз из такой еды? Так вот, совсем убирать ее из рациона не стоит. Жирную еду – да, нужно свести к минимуму (фастфуд, майонез, колбасы, печенье, торты и т. п.). Яйца, мясо, рыба и подобная пища животного происхождения являются источником не только необходимого организму холестерина, но и белков. Если холестерин повышен, то нужна консультация специалиста и обследования, чтобы выявить реальные причины проблемы.
Жирную еду – да, нужно свести к минимуму (фастфуд, майонез, колбасы, печенье, торты и т. п.). Яйца, мясо, рыба и подобная пища животного происхождения являются источником не только необходимого организму холестерина, но и белков. Если холестерин повышен, то нужна консультация специалиста и обследования, чтобы выявить реальные причины проблемы.
Не нуждается в контроле, если я худая. А вот и неправда. Необходимость в контроле холестерина не зависит от телосложения. Сдавать анализ на такой показатель нужно всем женщинам. Во-первых, функционирование печение и желудочно-кишечного тракта зависит далеко не от одного уровня холестерина. Соответственно, пониженный или повышенный показатель может быть у женщины с любой фигурой и весом. Во-вторых, в детородном возрасте женский организм обычно препятствует отложению плохого холестерина в сосудах. Однако при недостатке этого органического соединения может наступить аменорея. После менопаузы уровень вещества повышается, что иногда увеличивает риск развития сердечно-сосудистых заболеваний у женщин.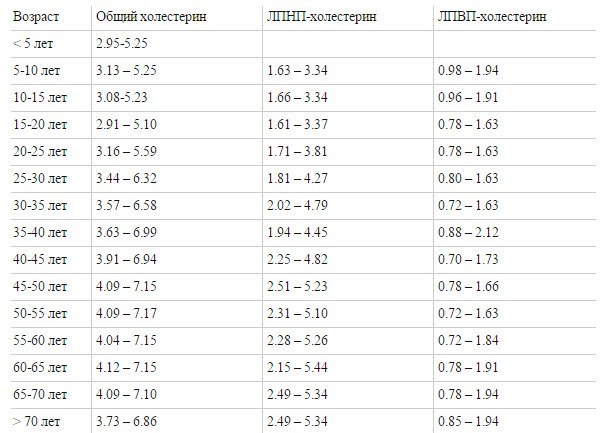
- Отказаться от вредных привычек. Алкоголь и курение негативно влияют на здоровье, в том числе и на уровень хорошего холестерина. Откажитесь от этих двух вредных привычек – и организм наверняка отблагодарит вас улучшением самочувствия и настроения.
- Правильно питаться. Да, это тяжело, ведь так хочется жирненького, жареного, сладкого… Но тяжело не значит невозможно! Начните процесс постепенно. Например, уберите сначала сладкое, потом через неделю – жареное, еще через неделю – жирное. Ведите дневник, записывая свой вес, уровень холестерина и другие достижения. Так вы увидите динамику, которая обычно является мотивацией к дальнейшим действиям. При необходимости обратитесь за консультацией к диетологу. Специалист поможет составить рацион правильного питания. Компания Herbalife Nutrition разработала линейку продуктов, которые в комплексе с правильным питанием, умеренными спортивными нагрузками и при отсутствии противопоказаний могут помочь организму насытить клетки полезными веществами и избавиться от токсинов, шлаков.

- «Термо Комплит». Может нормализовывать обменные процессы, насыщать и тонизировать ткани.
- «Роузгард». Помогает продлить молодость на клеточном уровне и очистить клетки от антиоксидантов.
- «Найтворкс». Может использоваться для нормализации работы сердечно-сосудистой системы и насыщения крови азотом.
- «Клеточный Активатор». Помогает оперативной трансформации жировых клеток в энергию.
- Заниматься спортом. Необязательно совершать километровые забеги в парке, хотя кому-то и это придется по душе. Гуляйте, передвигайтесь пешком, запишитесь в бассейн или спортзал. Если парк далеко, бегайте на стадионе в соседнем дворе. Бегать тяжело? Как вариант – скандинавская ходьба. Подумайте, что вам было бы интересно и в удовольствие. Нужна компания? Пригласите с собой мужа, подругу, ребенка или другого близкого человека. Относитесь к спорту не как к принуждению, а как к части образа жизни.
Холестерин нужен женщинам. Бесспорно. Однако следите за его уровнем. Проводите контроль хотя бы раз в год и вне зависимости от возраста. Но помните, что обычно именно от возраста зависит, какой будет верхняя и нижняя граница нормы холестерина для женщины.
Бесспорно. Однако следите за его уровнем. Проводите контроль хотя бы раз в год и вне зависимости от возраста. Но помните, что обычно именно от возраста зависит, какой будет верхняя и нижняя граница нормы холестерина для женщины.
о чем это говорит, и что надо делать? / Государственное бюджетное учреждение здравоохранения Ямало-Ненецкого автономного округа «Лабытнангская городская больница»
Холестерин – органическое вещество, природный жирорастворимый спирт. В организме всех живых существ, входит в состав клеточной стенки, образуя ее структурность и участвуя в транспорте веществ внутрь клетки и обратно.
Холестерин существует в виде двух: LDL или липопротеид низкой плотности (ЛПНП) называют «плохим» холестерином. Липопротеид высокой плотности (ЛПВП) или HDL — называют «хорошим».
Высокий холестерин в крови, не считавшийся проблемой еще несколько десятков лет назад, сейчас волнует многих. Инфаркты и инсульты уносят жизни многих людей, и причиной половины их них является атеросклероз сосудов, который, в свою очередь, является следствием повышенного холестерина в крови у мужчин и женщин. О чем это говорит, и что надо делать в таком случае.
О чем это говорит, и что надо делать в таком случае.
Показано определение холестерина следующим пациентам:
• Женщинам, длительно принимающим гормональные контрацептивы;
• Женщинам в менопаузе;
• Мужчинам после 35 лет;
•Людям из группы риска по наследственности;
• При достижении определенного возраста;
• Страдающим сахарным диабетом и гипотиреозом;
• Страдающим ожирением;
• Имеющим вредные привычки;
• При наличии симптомов системного атеросклероза.
Большинство специалистов считают, что сидячая работа, малоподвижный образ жизни, отсутствие регулярной физической нагрузки на свежем воздухе, переедание, обилие вредной пищи в рационе — являются определяющими факторами в раннем развитии атеросклероза и причинами высокого холестерина у населения.
Норма холестерина может колебаться в диапазоне 3,6-7,8 ммоль/л. Однако врачи говорят, что любой уровень холестерина свыше 6 ммоль/л считают повышенным и представляет риск для здоровья, так как может спровоцировать атеросклероз, другим словом закупорить сосуды, создавая препятствия для тока крови по венам и артериям.
Классификация уровней холестерина в крови:
• Оптимальный – 5 и менее ммоль/л.
• Умеренно повышенный – 5-6 ммоль/л.
• Опасно повышенный холестерин – 7,8 ммоль/л.
При этом различают несколько видов данных соединений:
• ЛПВП – липопротеиды высокой плотности, транспортируют излишки свободного холестерина из тканей в печень для переработки и выведения.
• ЛПНП – липопротеиды низкой плотности, предназначенные для транспорта холестерина из печени к тканям.
• ЛПОНП – липопротеиды очень низкой плотности, переносят эндогенный холестерин, триглицериды в организме.
Повышенное содержание в крови холестерина способствует развитию атеросклеротического поражения стенок кровеносных сосудов и является одним из факторов риска развития тяжелых сердечно-сосудистых заболеваний, таких как стенокардия (ишемическая болезнь сердца) и инфаркт миокарда, мозговой инсульт и перемежающаяся хромота.
Почему холестерин в крови повышен, о чем это говорит и что надо делать? Риск появления повышенного холестерина увеличивается в случае наследственной предрасположенности, если близкие родственники больны атеросклерозом, ИБС или артериальной гипертензией.
С возрастом риск развития гиперхолестеринемии также повышается. В среднем возрасте повышение холестерина чаще выявляется у мужчин, однако с наступлением климакса женщины становятся подвержены этой патологии так же часто, как и мужчины.
Тем не менее, основные причины высокого холестерина у женщин или мужчин имеют приобретенный характер:
• Неправильный образ жизни больного: гиподинамия, курение, злоупотребление спиртными напитками, частые стрессовые ситуации;
• Сопутствующие заболевания: ожирение, сахарный диабет, системные заболевания соединительной ткани;
• Кулинарные предпочтения: регулярное употребление жирной пищи, животного происхождения, недостаточное количество в рационе свежих овощей и фруктов.
Все вышеперечисленные факторы – это прямые ответы, почему может быть повышен холестерин, а точнее, это прямые результаты некачественного отношения к своему здоровью.
Симптомы
Вот определенные признаки, по которым можно выявить холестерин выше нормы:
• стенокардия из-за суживания коронарных артерий сердца.
• боли в ногах при физических нагрузках.
• наличие сгустков крови и разрывов кровеносных сосудов.
• разрыв бляшек и как следствие сердечная недостаточность.
• наличие ксантомы – это желтые пятна на коже, чаще всего в области глаз.
Сам по себе высокий холестерин не имеет никаких признаков. Симптомы бывают у атеросклероза – общепринятого последствия излишнего холестерина. Если простуду вы можете распознать по легкому насморку, то повышенный холестерин в крови иногда обнаруживается только после инфаркта.
Иными словами, не стоит дожидаться, пока признаки высокого холестерина проявят себя. Лучше делать анализы для профилактики раз в 1-5 лет (в зависимости от риска).
Как лечить повышенный холестерин?
Для того, чтобы снизить высокий уровень холестерина в крови нужен комплексный подход. Проконсультируйтесь со своим лечащим врачом для выбора оптимальной программы борьбы с повышенным содержанием холестерина.
В зависимости от степени риска, применяются разные методы лечения:
• отказ от вредных привычек;
• лечебная физкультура;
• снижение веса;
• специальные диеты;
• медикаментозное лечение.
Помогает снизить холестерин в крови у женщин и мужчин:
• физическая активность 5-6 раз в неделю по 30-60 минут;
• не ешьте продукты, содержащие транс-жиры;
• ешьте побольше клетчатки, в продуктах, разрешенных для низко-углеводной диеты;
• ешьте морскую рыбу хотя бы 2 раза в неделю или принимайте жирные кислоты Омега-3;
• бросьте курить;
• будьте трезвенником или пейте алкоголь умеренно.
Следует отметить важное значение регулярных медицинских осмотров, ведь большинство заболеваний гораздо проще вылечить на начальной стадии, когда человека еще практически ничто не беспокоит. Помните: осложнения, которые вызываются повышенным холестерином, необратимы, а лечение не избавляет от существующих проблем, а лишь предотвращает развитие новых.
Для того, чтобы понизить гиперхолестеринемию, следует ограничить в своем рационе продукты повышающие холестерин:
красное мясо – говядина, телятина;
желток яйца;
жирная свинина, баранина, сало;
субпродукты;
сосиски, колбасы;
мясо утки;
майонез;
консервы;
легкоусвояемые углеводы;
жареные блюда;
маргарин;
кофе;
продукты, содержащие транс-жиры, так называемый фаст-фуд: чипсы, крекеры и т. п.;
п.;
молочка высокой жирности: сыр, сливки, сметана, молоко, мороженое, сливочное масло, топленое масло;
устрицы, крабы, креветки, икра. К примеру, лобстер весом 100 гр. содержит 70 мг. холестерина.
Не стоит забывать, что в среднем, лишь 30% холестерина поступают в кровь извне. Остальная его часть вырабатывается организмом самостоятельно. Поэтому даже если с помощью различных диет пытаться снизить уровень этих жиров, то «убрать» его существенную долю все равно не получится.
Специалисты рекомендуют придерживаться безхолестериновой диеты не с целью профилактики, а лишь в лечебных целях, когда уровень этих жиров действительно высокий.
Помимо ограничение продуктов, которые повышают холестерин, можно добавить в свой рацион питания продукты, понижающие уровень холестерина.
авокадо;
зародыши пшеницы;
отруби коричневого риса;
семена кунжута;
семечки подсолнуха;
фисташки;
семена тыквы;
кедровые орехи;
льняное семя;
миндаль;
оливковое масло;
зелень в любом виде;
дикий лосось и сардины — рыбий жир;
черника, малина, клубника, клюква, брусника, черноплодная рябина, гранат, красный виноград.
Также исключив кофе и заменив его на качественный некрепкий зеленый чай можно сократить уровень холестерина на 15%.
Занятия спортом
Самый простой и естественный способ поддерживать сосуды в хорошей форме — это движение: физический труд, гимнастика, танцы, прогулки, словом, все, что приносит ощущение мышечной радости. У людей, физически активных, уровень общего холестерина обычно бывает ниже, а уровень «хорошего» — выше.
Получасовая ходьба в умеренном темпе 3–5 раз в неделю, чтобы пульс учащался не более чем на 10–15 ударов в минуту, — прекрасный цикл терапии.
Кроме таких способов, как повышение физической нагрузки, ведение здорового образа жизни и употребления в пищу здоровых продуктов, человеку с повышенным уровнем холестерина может быть предложен прием медикаментозных средств. #ямалздоров #нацпроектдемография89 #нацпроектздравоохранение89
Как понять свои результаты холестерина?
Повышенный уровень холестерина способствует развитию сердечно-сосудистых заболеваний. Проблемы возникают, когда уровень холестерина превышает норму, которая составляет 5,0 ммоль/л. Чтобы понять, создает ли уровень холестерина риск для вашего здоровья, важно знать все показатели холестерина – общий холестерин, холестерин низкой плотности (ЛНП) или «плохой холестерин», холестерин высокой плотности (ЛВП) или «хороший холестерин» и триглицериды.
Проблемы возникают, когда уровень холестерина превышает норму, которая составляет 5,0 ммоль/л. Чтобы понять, создает ли уровень холестерина риск для вашего здоровья, важно знать все показатели холестерина – общий холестерин, холестерин низкой плотности (ЛНП) или «плохой холестерин», холестерин высокой плотности (ЛВП) или «хороший холестерин» и триглицериды.Если у вас повышенный уровень холестерина, не вешайте нос. Вы можете понизить его, изменив свой образ жизни и меняя привычки питания — 9 привычек для здорового уровня холестерина.
Если в течение 3–6 месяцев изменения образа жизни не помогут снизить уровень холестерина в достаточной степени, тогда вам помогут медикаменты, снижающие его уровень. Проконсультируйтесь с вашим врачом о том, как лучше снизить уровень холестерина.
Общий холестерин
| Менее 5 ммоль/л | Желательный |
| 5-6,2 ммоль/л | Предельное значение – высокий |
| Выше 6,2 ммоль/л | Высокий |
Холестерин низкой плотности (ЛПНП)
Холестерин низкой плотности (ЛПНП) или «плохой» холестерин оседает на стенках кровеносных сосудов и образует холестериновые бляшки, которые со временем увеличиваются и сужают артерии, затрудняя или полностью блокируя кровоснабжение сердца, мозга и т. д. Высокий уровень ЛПНП является основной причиной сердечно-сосудистых заболеваний, инфаркта и инсульта.
д. Высокий уровень ЛПНП является основной причиной сердечно-сосудистых заболеваний, инфаркта и инсульта.
| Менее 1,8 ммоль/л | Лучший, если у человека сердечно-сосудистые заболевания, диабет |
| Менее 1,8 ммоль/л | Оптимальный для людей с сердечно-сосудистыми заболеваниями |
| 2,6-3,3 ммоль/л | Почти оптимальный, если нет сердечно-сосудистых заболеваний. Высокий при сердечно-сосудистых заболеваниях |
| 3,4-4,1 ммоль/л | Предельная величина, если нет сердечно-сосудистых заболеваний. Высокий при сердечно-сосудистых заболеваниях |
| 4,1-4,9 ммоль/л | Высокий, если нет сердечно-сосудистых заболеваний. Очень высокий при сердечно-сосудистых заболеваниях |
| Выше 4,9 ммоль/л | Очень высокий |
Холестерин высокой плотности (ЛПВП)
Холестерин высокой плотности (ЛПВП) или «хороший» холестерин не позволяет «плохому» холестерину откладываться на стенках кровеносных сосудов, привлекает «плохой» холестерин и тяжелые триглицериды и выводит их в печень для переработки. Помогает предотвратить сердечные заболевания.
Помогает предотвратить сердечные заболевания.
Если на фоне повышенного общего холестерина количество «хорошего» холестерина понижено, а количество «плохого» холестерина увеличено, то риск сердечно-сосудистых заболеваний еще более выражен.
| Менее 1 ммоль/л | Выше 1,2 ммоль/л |
| 1-1,2 ммоль/л | Лучше |
| Выше 1,2 ммоль/л | Хороший |
Триглицериды
Повышенный уровень этих опасных жиров в крови может вызвать сердечные заболевания и диабет. После еды организм превращает лишние калории, которые ему не нужны, в триглицериды, которые накапливаются в жировых клетках. Существует несколько причин высокого уровня триглицеридов – лишний вес, слишком много сладостей, чрезмерное употребление алкоголя, курение, малоподвижный образ жизни или диабет.
| Менее 1,7 ммоль/л | Желательный |
| 1,7-2,2 ммоль/л | Предельное значение – высокий |
| 2,3-5,6 ммоль/л | Высокий |
| Выше 5,6 ммоль/л | Очень высокий |
Совет!
На платформе здоровья maniveselibasdati. lv вы можете удобно следить за изменениями показателей уровня холестерина, глюкозы или любых других анализов по годам – в таблице или в виде графика. Рекомендуем следить за изменениями результатов анализов в течение нескольких лет. Если Вы заметите, что какой-либо из показателей постоянно уменьшается или увеличивается, приближаясь к пределам нормы, своевременно обратитесь к врачу и спросите, что означают эти изменения в показаниях анализов. Вы сможете показать врачу результаты ваших анализов на мобильном устройстве или дистанционно поделиться ими с вашим врачом.
lv вы можете удобно следить за изменениями показателей уровня холестерина, глюкозы или любых других анализов по годам – в таблице или в виде графика. Рекомендуем следить за изменениями результатов анализов в течение нескольких лет. Если Вы заметите, что какой-либо из показателей постоянно уменьшается или увеличивается, приближаясь к пределам нормы, своевременно обратитесь к врачу и спросите, что означают эти изменения в показаниях анализов. Вы сможете показать врачу результаты ваших анализов на мобильном устройстве или дистанционно поделиться ими с вашим врачом.
Фото: Schutterstock
Высокий уровень холестерина
Образовательная программа для пациентов
Основные сведения:
У миллионов людей во всем мире уровень холестерина в крови повышен. Это состояние описывается медицинским термином гиперлипидемия. Повышенный уровень холестерина увеличивает риск инфаркта миокарда и инсульта. Этот курс объясняет, что такое холестерин, как его повышенный уровень приводит к заболеванию сердца, и что можно сделать (с применением лекарственных средств и без них) для снижения уровня холестерина.
Повышенный уровень холестерина увеличивает риск инфаркта миокарда и инсульта. Этот курс объясняет, что такое холестерин, как его повышенный уровень приводит к заболеванию сердца, и что можно сделать (с применением лекарственных средств и без них) для снижения уровня холестерина.
1. Что такое липиды и холестерин?
Холестерин, жирные кислоты и триглицериды являются разновидностями жиров (липидов). Это занятие объясняет, что такое липиды и показывает, почему они важны для жизни.
Описание
Существуют три типа липидов: холестерин, жирные кислоты и триглицериды. Жирные кислоты бывают двух типов: насыщенные и ненасыщенные. Ненасыщенные жирные кислоты могут быть мононенасыщенными или полиненасыщенными.
Холестерин
Холестерин в норме присутствует во всех тканях организма. Тело человека состоит из миллионов клеток. В состав их стенок входят липиды, к числу которых относится холестерин. Без холестерина наши клетки не смогли бы правильно работать. Холестерин также является одним из основных элементов структуры солей желчных кислот (помогающих переваривать жиры), витамина D и гормонов. Холестерин попадает в организм из двух источников. Примерно 70% синтезируется самим организмом, в основном, в печени. Еще 30% поступает с пищей. Все мы потребляем пищу, содержащую холестерин.
Холестерин также является одним из основных элементов структуры солей желчных кислот (помогающих переваривать жиры), витамина D и гормонов. Холестерин попадает в организм из двух источников. Примерно 70% синтезируется самим организмом, в основном, в печени. Еще 30% поступает с пищей. Все мы потребляем пищу, содержащую холестерин.
Жирные кислоты
Другие важные типы липидов — жирные кислоты и триглицериды. Как и холестерин, они являются незаменимыми компонентами клеточных стенок.
Жирные кислоты образуются в организме, однако некоторые из них должны поступать с пищей. Жирные кислоты бывают двух видов: насыщенные и ненасыщенные. Ненасыщенные жирные кислоты могут быть мононенасыщенными или полиненасыщенными.
Липопротеины
Липиды нужны всем тканям организма, поэтому они транспортируются кровью при помощи химических веществ, называемых липопротеинами. Эти липопротеины могут связываться с различными структурами клеток организма и при необходимости освобождать липиды. Две основные категории липопротеинов, переносящих холестерин в организме, называются липопротеинами Высокой плотности (ЛПВП) и липопротеинами низкой плотности (ЛПНП). Они описаны более подробно в следующем разделе
Две основные категории липопротеинов, переносящих холестерин в организме, называются липопротеинами Высокой плотности (ЛПВП) и липопротеинами низкой плотности (ЛПНП). Они описаны более подробно в следующем разделе
2. В чем различие холестерина ЛПВП и ЛПНП?
ЛПВП и ЛПНП — основные липопротеины, используемые для транспорта холестерина в организме. Холестерин ЛПВП часто называют «хорошим», а холестерин ЛПНП — «плохим». В этом разделе рассказано, почему.
Описание
Липопротеины — такие, как липопротеины высокой плотности (ЛПВП), и низкой плотности (ЛПНП) — являются основными переносчиками холестерина. Они связываются с холестерином, переносят его в другую часть организма, а затем при необходимости освобождают.
ЛПНП
ЛПНП переносят 60 — 70% холестерина крови. Одна из неприятных особенностей ЛПНП состоит в их тенденции «прилипать» к стенкам кровеносных сосудов. Поэтому ЛПНП – это основной класс липопротеинов, обнаруживаемых при атеросклерозе (заболевании, сопровождающемся образованием отложений на стенках артерий), а высокие уровни холестерина ЛПНП являются важным фактором риска сердечно-сосудистых заболеваний.
Это будет описано более подробно в следующем разделе. В связи с этим холестерин ЛПНП часто называют «плохим».
ЛПВП
ЛПВП — самый малочисленный класс липопротеинов, который переносит 20 — 30% холестерина крови. ЛПВП связывают избыток холестерина и возвращают его в печень для переработки и/или удаления из организма. Таким образом, в отличие от ЛПНП, ЛПВП удаляют холестерин из циркулирующей крови. Считается, что высокий уровень ЛПВП снижает риск сердечно-сосудистых заболеваний, поэтому холестерин ЛПВП часто называют «хорошим».
Отношение
Отношение ЛПНП к ЛПВП часто используется для оценки риска сердечно-сосудистых заболеваний у пациента. Высокие значения отражают преобладание холестерина ЛПНП (плохого) и указывают на высокий риск. Низкие значения отражают преобладание холестерина ЛПВП (хорошего) и указывают на низкий риск.
3. Что такое дислипидемия?
Дислипидемия — это состояние, при котором изменены уровни липидов в крови, например, повышен уровень холестерина. Этот раздел объясняет, что такое дислипидемия, и указывает на две ее причины.
Этот раздел объясняет, что такое дислипидемия, и указывает на две ее причины.
Описание
Кроме холестерина, имеются другие важные классы липидов, в том числе жирные кислоты и триглицериды. Набор липидов и их уровни у каждого пациента обычно называются его липидным профилем. Организм регулирует уровни этих липидов, которые зависят друг от друга. У большинства людей уровни этих липидов находятся в нормальных пределах. Однако у некоторых людей количества отдельных типов липидов могут выходить за нормальные границы. Такое состояние называется дислипидемией. Так чем же может быть вызвана дислипидемия? Дислипидемия может быть либо первичной, либо вторичной. Причиной первичной дислипидемии являются генетические, или наследственные нарушения, и эти состояния довольно редки. Вторичные дислипидемии наблюдаются гораздо чаще. Они вызваны другим заболеванием, некоторыми лекарственными средствами, гормонами или факторами стиля жизни (например, жирной пищей, ожирением и недостаточной физической активностью). Несомненно, гораздо легче лечить вторичную дислипидемию.
Несомненно, гораздо легче лечить вторичную дислипидемию.
4. Повышенный холестерол — причина заболевания
Повышение уровня холестерина может привести к образованию бляшек на стенках артерий — атеросклерозу. В результате этого движение крови по сосудам может быть нарушено, а в некоторых случаях может произойти разрыв пораженного сосуда. В зависимости от того, в каком органе это произойдет, такой процесс может стать причиной тяжелого осложнения, например, инсульта или инфаркта. В этом уроке объясняется, как это происходит.
Описание
Атеросклероз — это процесс образования жировых или волокнистых отложений в виде бляшек на стенках кровеносных сосудов. При этом просвет кровеносного сосуда со временем сужается, а его стенка уплотняется.
Так какова же роль повышенного уровня холестерина в образовании этих бляшек?
Бляшка
Образование бляшки начинается с повреждения внутренней оболочки кровеносного сосуда. Такое повреждение может возникнуть в результате курения, повышения кровяного давления или слишком высокого уровня глюкозы крови (например, при диабете). Эти повреждения позволяют ЛПНП проникать в стенки сосудов. Иммунные клетки также проходят в стенку сосуда и, поглощая ЛПНП, превращаются в пенистые клетки. Скопления
Такое повреждение может возникнуть в результате курения, повышения кровяного давления или слишком высокого уровня глюкозы крови (например, при диабете). Эти повреждения позволяют ЛПНП проникать в стенки сосудов. Иммунные клетки также проходят в стенку сосуда и, поглощая ЛПНП, превращаются в пенистые клетки. Скопления
пенистых клеток под микроскопом похожи на жировые полоски. Пенистые клетки вырабатывают химические вещества, которые образуют волокнистый слой на поверхности жировой полоски, в результате чего образуется атероматозная бляшка. К каким нарушениям приводят эти бляшки? Существуют три основных события, вызванных наличием атеросклеротических бляшек.
Ишемия
Растущая бляшка может сузить просвет кровеносного сосуда, ограничивая кровоток тканей и их снабжение кислородом. Это состояние называется ишемией.
Эмболия
Мелкие части бляшки могут отрываться и циркулировать в крови, закупоривая другие сосуды. Это называется эмболией. Разрыв бляшки может также привести к освобождению накопленного холестерина в кровоток. Содержимое бляшки может также спровоцировать образование тромба в месте разрыва.
Разрыв бляшки может также привести к освобождению накопленного холестерина в кровоток. Содержимое бляшки может также спровоцировать образование тромба в месте разрыва.
Аневризма
Формирование бляшек на стенках кровеносных сосудов может ослаблять их стенки, в результате чего образуются шарообразные расширения, называемые аневризмами. По мере роста аневризмы стенки сосуда истончаются и ослабляются; повышается вероятность их разрыва и опасного для жизни кровоизлияния. Эти три процесса могут иметь серьезные последствия в зависимости от того, в какой части организма они происходят. Переместите курсор на три показанные области организма.
5. Что означает Ваш липидный профиль
Врач может назначить Вам исследование липидного профиля, если заподозрит у Вас дислипидемию. При этом в анализе крови будут определены уровни основных липидов и липопротеинов. До взятия крови на этот анализ вы не должны принимать пищу в течение 12 часов, так как уровни многих из этих липидов повышаются после еды.
Описание
При исследовании липидного профиля определяют содержание триглицеридов, общего холестерина, ЛПВП (иногда пишут «холестерин ЛПВП») и ЛПНП (иногда пишут «холестерин ЛПНП»). В сообщении о результатах исследования часто указывают отношение ЛПНП/ЛПВП. В США единицей измерения уровня липидов служат миллиграммы на децилитр (мг/дл), а в Европе и России — миллимоли на литр (ммоль/л). Рекомендуемые уровни различны в разных странах и часто изменяются. В России используются Европейские рекомендации по профилактике ССЗ. Согласно этим рекомендациям оптимальные значения липидов составляют: общий холестерин <5 ммоль/л (<200 мг/дл), холестерин ЛПНП <3,0 ммоль/л (<115 мг/дл), холестерин ЛПВП > 1,0 ммоль/л у мужчин (>40мг/дл) и > 1,2 ммоль/л у женщин (>46 мг/дл), триглицериды < 1,7 ммоль/л (< 155 мг/дл).
У больных ИБС и/или при атеросклерозе периферических артерий, сонных артерий,а также при наличии сахарного диабета, рекомендуемый уровень общего холестерина < 4,5 ммоль/л, а «плохого» холестерина <2,6 ммоль/л.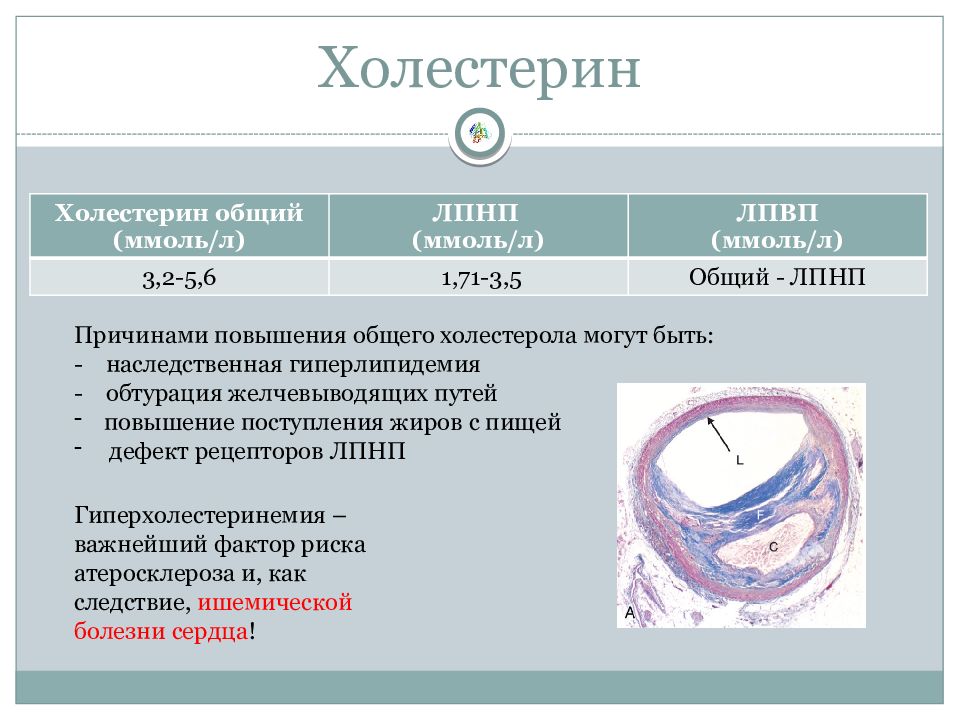
Ролловер-текст:
Триглицериды (ТГ): Триглицериды не так тесно связаны с заболеванием, как холестерин. Однако нормальные уровни не должны превышать 1,7 ммоль/л (150 мг/дл), и врач может назначить медикаментозное лечение, если обнаружит у Вас более 200 мг/дл (2,3 ммоль/л).
Общий холестерин: В идеальном случае уровень общего холестерина должен быть ниже 5,2 ммоль/л (200 мг/дл).
Холестерин ЛПВП: Уровень «хорошего холестерина» в идеальном случае должен быть выше 1,1 ммоль/л (45 мг/дл) у мужчин и 1,4 ммоль/л (55 мг/дл) у женщин до менопаузы. Уровни выше 60 мг/дл (1,55 ммоль/л) особенно благоприятны и снижают риск сердечно-сосудистых заболеваний.
Холестерин ЛПНП: Уровень этого «плохого холестерина» в идеальном случае должен быть ниже 2,6 ммоль/л (100 мг/дл).
Отношение холестерина ЛПНП к холестерину ЛПВП: Отношение ниже 3,5 считается нормальным. Отношение 5,0 или выше должно настораживать. Такое отношение часто считается показателем высокого риска сердечно-сосудистых заболеваний.
Такое отношение часто считается показателем высокого риска сердечно-сосудистых заболеваний.
6. Каков Bаш риск инфаркта?
Высокий уровень холестерина — только один из многих факторов риска, связанных с атеросклерозом и сердечно-сосудистыми событиями, например, с инфарктом миокарда. В этом разделе описаны эти факторы риска.
Описание
Фактор риска — это признак (например, ожирение или курение), повышающий вероятность развития заболевания. Факторы риска, указывающие на возможность развития заболевания сердца, подразделяются на управляемые и неуправляемые. Неуправляемыми называются факторы, на которые человек не может воздействовать, например, возраст (риск сердечно-сосудистых заболеваний с возрастом повышается), наследственность, пол и этнические факторы. К управляемым факторам риска относятся те, которые можно изменить. Среди них — курение, ожирение, диета, недостаток физической активности, дислипидемия, высокое
артериальное давление и диабет. Ответьте на следующие вопросы и нажмите «ввести», чтобы увидеть численную оценку Ваших факторов риска. Если Bы не уверены в ответе, оставьте его пустым. Нажмите «продолжить», когда закончите работу в этом разделе. Риск коронарных заболеваний сердца значительно возрастает при наличии нескольких факторов риска, поскольку влияние отдельных факторов умножается, а не суммируется. Эта диаграмма показывает, как сочетаются относительные риски. Например, если человек курит, его относительный риск равен 1,6, т.е. вероятность развития сердечно-сосудистого заболевания, которое может привести к инфаркту, в 1,6 раз выше, чем у некурящего. Если у того же человека еще и высокое артериальное давление, относительный риск возрастает до 4,5. Если у того же человека повышен уровень холестерина, относительный риск резко повышается до 16. Поэтому чем больше факторов риска Вы устраните, тем меньше Ваш риск сердечно- сосудистого заболевания.
Ответьте на следующие вопросы и нажмите «ввести», чтобы увидеть численную оценку Ваших факторов риска. Если Bы не уверены в ответе, оставьте его пустым. Нажмите «продолжить», когда закончите работу в этом разделе. Риск коронарных заболеваний сердца значительно возрастает при наличии нескольких факторов риска, поскольку влияние отдельных факторов умножается, а не суммируется. Эта диаграмма показывает, как сочетаются относительные риски. Например, если человек курит, его относительный риск равен 1,6, т.е. вероятность развития сердечно-сосудистого заболевания, которое может привести к инфаркту, в 1,6 раз выше, чем у некурящего. Если у того же человека еще и высокое артериальное давление, относительный риск возрастает до 4,5. Если у того же человека повышен уровень холестерина, относительный риск резко повышается до 16. Поэтому чем больше факторов риска Вы устраните, тем меньше Ваш риск сердечно- сосудистого заболевания.
7. Как можно понизить уровень холестерина?
Добиться снижения уровня холестерина можно многими способами. Большинство из них связаны со сменой образа жизни, например, изменением диеты и увеличением физической активности. Такие изменения описаны в этом разделе.
Большинство из них связаны со сменой образа жизни, например, изменением диеты и увеличением физической активности. Такие изменения описаны в этом разделе.
Описание
Здесь показан список пищевых продуктов и блюд. Отметьте те из них, которые Вы регулярно едите или пьете. Нажмите «продолжить», когда закончите работу в этом разделе. Здесь показана схема, описывающая различные типы липидов.
Ролловер-текст:
Жиры/Липиды: Употребляйте меньше жирной пищи. Жир должен составлять менее 30% потребляемых Вами калорий. (Для человека, потребляющего в день 2000 калорий, это означает суточное потребление не более 65 граммов жира).
Холестерин: Холестерин присутствует только в пище животного происхождения, т.е. в мясе, молочных продуктах, но не во фруктах, овощах или орехах. Ограничивайте потребление холестерина до величины не более 300 миллиграммов (мг) в день.
Жирные кислоты/триглицериды (ТГ): В отличие от холестерина, они
присутствуют в пище животного и растительного происхождения. Насыщенные жиры: Это самые плохие жиры. Насыщенные жиры имеют плотную консистенцию при комнатной температуре. Они содержатся в жирах животного происхождения и некоторых маслах тропических растений (в том числе, в пальмовом и кокосовом). Эти жиры повышают уровень холестерина ЛПНП. Насыщенные жиры должны составлять менее 10% потребляемых Вами калорий.
Насыщенные жиры: Это самые плохие жиры. Насыщенные жиры имеют плотную консистенцию при комнатной температуре. Они содержатся в жирах животного происхождения и некоторых маслах тропических растений (в том числе, в пальмовом и кокосовом). Эти жиры повышают уровень холестерина ЛПНП. Насыщенные жиры должны составлять менее 10% потребляемых Вами калорий.
Ненасыщенные жиры: Ненасыщенные жиры лучше, чем насыщенные.
Ненасыщенные жиры содержатся в растениях. При комнатной температуре они имеют жидкую консистенцию.
Полиненасыщенные жиры: Подсолнечное, кукурузное и соевое масла содержат полиненасыщенные жиры.
Мононенасыщенные жиры: Это самые хорошие жиры. Примеры: рапсовое и рисовое масла. Этот тип жиров помогает повысить уровень холестерина ЛПВП.
8. Какие лекарства можно применять?
В настоящее время существуют 5 основных классов лекарственных средств, которые могут снизить уровень липидов. Чаще всего применяются статины. Кроме того, имеются смолы (также известные как секвестранты желчных кислот), ингибиторы всасывания холестерина, фибраты и никотиновая кислота. В этом разделе описаны эти препараты.
Чаще всего применяются статины. Кроме того, имеются смолы (также известные как секвестранты желчных кислот), ингибиторы всасывания холестерина, фибраты и никотиновая кислота. В этом разделе описаны эти препараты.
Описание
Статины
Статины — самые распространенные препараты для снижения уровня липидов. Холестерин образуется во всех клетках организма, однако наибольшее его количество образуется в печени. Поэтому снижение продукции холестерина печенью стало главной целью лекарственной терапии. Чтобы понять механизм действия статинов, нужно знать пути синтеза холестерина. Холестерин образуется в результате многоступенчатого процесса, а статины угнетают один из его этапов. Основной фермент, управляющий этим процессом — ГМГ КоА-редуктаза. Статины влияют на активность этого фермента и блокируют путь синтеза холестерина в организме. Поэтому организм вырабатывает меньше холестерина, а его уровень в крови пациента снижается. В настоящее время имеются несколько статинов.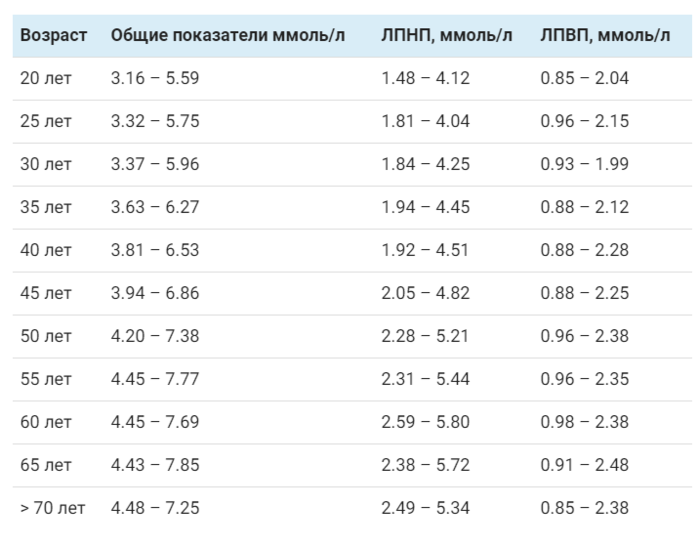 Посоветуйтесь с врачом о различных статинах и их полезных эффектах. Существуют также другие лекарственные средства, снижающие уровни холестерина и триглицеридов. Их можно использовать отдельно или в комбинации со статинами.
Посоветуйтесь с врачом о различных статинах и их полезных эффектах. Существуют также другие лекарственные средства, снижающие уровни холестерина и триглицеридов. Их можно использовать отдельно или в комбинации со статинами.
Смолы
Смолы связывают соли желчных кислот, после чего они выходят из организма с калом. Печень реагирует на потерю солей желчных кислот использованием большего количества холестерина для синтеза новых солей желчных кислот, и, таким образом, снижает уровень холестерина в организме.
Ингибиторы всасывания холестерина
Аналогичным образом, ингибиторы всасывания холестерина ограничивают его всасывание в кишечнике и, тем самым, снижают содержание липидов.
Фибраты
Фибраты — другой пример нестатиновых средств лечения дислипидемии. Эти препараты несколько снижают уровень ЛПНП, но, в основном, используются для коррекции высокого уровня триглицеридов и низкого уровня ЛПВП.
Никотиновая кислота
Наконец, никотиновая кислота, которая принадлежит к группе витаминов РР, снижает уровни холестерина ЛПНП и триглицеридов, повышая уровень холестерина ЛПВП. Это эффективное средство повышения уровня холестерина ЛПВП.
Это эффективное средство повышения уровня холестерина ЛПВП.
Спасибо!
Мы надеемся, что этот курс был Вам интересен. Если Вы полагаете, что Вы или кто-то из Ваших близких страдаете этим заболеванием — посоветуйтесь с врачом.
Анализ Холестерин общий — Сдать анализ крови: цена, подготовка, расшифровка
Референсные значения (вариант нормы):
| Возраст, годы | Мужчины | Женщины | Единицы измерения |
|---|---|---|---|
| < 5 | 2,96 — 5,26 | 2,9 — 5,18 | ммоль/л |
| 5 — 10 | 3,23 — 4,89 | 3,39 — 5,1 | |
| 10 — 15 | 3,21 — 5,29 | 3,24 — 5,31 | |
| 15 — 20 | 3,06 — 4,95 | 3,08 — 5,39 | |
| 20 — 25 | 3,06 — 5,49 | 3,14 — 6,14 | |
| 25 — 30 | 3,37 — 6,06 | 3,37 — 5,99 | |
| 30 — 35 | 3,68 — 6,68 | 3,45 — 5,87 | |
| 35 — 40 | 3,81 — 6,92 | 3,6 — 6,45 | |
| 40 — 45 | 3,89 — 6,74 | 3,78 — 6,71 | |
| 45 — 50 | 4,22 — 7,12 | 3,83 — 6,94 | |
| 50 — 55 | 4,04 — 7,1 | 4,22 — 7,28 | |
| 55 – 60 | 4,17 — 7,25 | 4,33 — 7,61 | |
| 60 – 65 | 4,22 — 7,43 | 4,46 — 7,77 | |
| 65 – 70 | 4,3 — 7,46 | 4,33 — 7,54 | |
| > 70 | 3,73 — 6,87 | 4,48 — 7,25 |
В соответствии со следующими международными рекомендациями:
2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS).
The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS).
Expert Panel on Integrated Guidelines for Cardiovascular Health and Risk Reduction in Children and Adolescents, 2012г.
National Cholesterol Education Program. ATP III Guidelines At-A-Glance. Quick Desk Reference, 2002г. Public Health Service National Institutes of Health National Heart, Lung, and Blood Institute.
Предоставлены комментарии к тесту Холестерин общий (Cholesterol):
Значения для детей и подростков до 19 лет: оптимальные — менее 4,4; пограничные 4,4, — 5,15; высокие – более 5,15 ммоль/л.
Значения для взрослых: оптимальные — менее 5,2; пограничные 5,2 – 6,19; высокие более 6,2 ммоль/л.
Для различных пациентов, имеющих разные факторы риска допустимая концентрация холестерина различна, интерпретацию должен проводить лечащий врач на основании всех имеющихся данных.
При уровне общего холестерина 5,0 ммоль/л и более для оценки риска развития атеросклероза необходимо исследовать общий холестерин в сочетании с триглицеридами, ЛПВП-холестерином и ЛПНП-холестерином и определением коэффициента атерогенности, а так же произвести расчет индивидуального риска сердечно-сосудистых осложнений по шкале SCORE. Пример результата:
| Параметр | Результат | Референсные значения | Ед. изм. |
|---|---|---|---|
| Холестерин общий (Cholesterol) | 6.25 | См. комментарий | ммоль/л |
|
Комментарий к тесту Холестерин общий (Cholesterol): Индивидуальную оценку суммарного сердечно-сосудистого риска требуется проводить с использованием шкалы SCORE подробнее на нашем сайте: www.  cmd-online.ru cmd-online.ruЗначения для взрослых: Оптимальные — < 5,2 ммоль/л. |
|||
Обращаем ваше внимание, что расчет риска невозможен у лиц моложе 40 лет и/или систолическом артериальном давлении менее 120 мм.рт.ст и/или значении общего холестерина менее 4 ммоль/л.
| Повышение значений | Снижение значений |
|---|---|
|
|
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» от 21 ноября 2011 года, должны производиться врачом соответствующей специализации.
Что вам нужно знать: MedlinePlus
Что такое холестерин?
Холестерин — воскообразное жироподобное вещество, которое содержится во всех клетках вашего тела. Ваша печень вырабатывает холестерин, и он также содержится в некоторых продуктах, таких как мясо и молочные продукты. Ваше тело нуждается в холестерине, чтобы работать должным образом. Но если у вас слишком много холестерина в крови, у вас более высокий риск ишемической болезни сердца.
Как вы измеряете уровень холестерина?
Анализ крови, называемый панелью липопротеинов, может измерить уровень холестерина.Перед тестом вам нужно голодать (не есть и не пить ничего, кроме воды) в течение 9-12 часов. Тест дает информацию о:
- Общий холестерин — показатель общего количества холестерина в крови.
 Он включает как холестерин липопротеинов низкой плотности (ЛПНП), так и холестерин липопротеинов высокой плотности (ЛПВП).
Он включает как холестерин липопротеинов низкой плотности (ЛПНП), так и холестерин липопротеинов высокой плотности (ЛПВП). - ЛПНП (плохой) холестерин – основной источник накопления холестерина и закупорки артерий
- ЛПВП (хороший) холестерин — ЛПВП помогает выводить холестерин из артерий
- Не-ЛПВП — это число представляет собой общий уровень холестерина за вычетом уровня ЛПВП.Ваш не-ЛПВП включает ЛПНП и другие типы холестерина, такие как ЛПОНП (липопротеины очень низкой плотности).
- Триглицериды — еще одна форма жира в крови, которая может повышать риск сердечных заболеваний, особенно у женщин
Что означают мои показатели холестерина?
Число холестерина измеряется в миллиграммах на децилитр (мг/дл). Вот здоровый уровень холестерина в зависимости от вашего возраста и пола:
Любой человек в возрасте 19 лет и младше:
| Тип холестерина | Уровень здоровья |
|---|---|
| Общий холестерин | Менее 170 мг/дл |
| Не-HDL | Менее 120 мг/дл |
| ЛПНП | Менее 100 мг/дл |
| HDL | Более 45 мг/дл |
Мужчины от 20 лет и старше:
| Тип холестерина | Уровень здоровья |
|---|---|
| Общий холестерин | от 125 до 200 мг/дл |
| Не-HDL | Менее 130 мг/дл |
| ЛПНП | Менее 100 мг/дл |
| HDL | 40 мг/дл или выше |
Женщины в возрасте 20 лет и старше:
| Тип холестерина | Уровень здоровья |
|---|---|
| Общий холестерин | от 125 до 200 мг/дл |
| Не-HDL | Менее 130 мг/дл |
| ЛПНП | Менее 100 мг/дл |
| HDL | 50 мг/дл или выше |
Триглицериды не являются разновидностью холестерина, но они являются частью панели липопротеинов (тест, который измеряет уровень холестерина). Нормальный уровень триглицеридов ниже 150 мг/дл. Вам может потребоваться лечение, если уровень триглицеридов у вас погранично высокий (150-199 мг/дл) или высокий (200 мг/дл или выше).
Нормальный уровень триглицеридов ниже 150 мг/дл. Вам может потребоваться лечение, если уровень триглицеридов у вас погранично высокий (150-199 мг/дл) или высокий (200 мг/дл или выше).
Как часто нужно сдавать анализ на холестерин?
Когда и как часто вам следует сдавать анализ на холестерин, зависит от вашего возраста, факторов риска и семейного анамнеза. Общие рекомендации:
Для лиц в возрасте 19 лет и младше: :
- Первый тест должен проводиться в возрасте от 9 до 11 лет
- Дети должны повторно проходить тест каждые 5 лет
- Некоторым детям этот тест может быть назначен начиная с 2-летнего возраста, если в семейном анамнезе имеется высокий уровень холестерина в крови, сердечный приступ или инсульт
Для лиц в возрасте 20 лет и старше: :
- Молодые люди должны проходить тест каждые 5 лет
- Мужчины в возрасте от 45 до 65 лет и женщины в возрасте от 55 до 65 лет должны проходить его каждые 1–2 года
Что влияет на мой уровень холестерина?
Различные факторы могут влиять на уровень холестерина.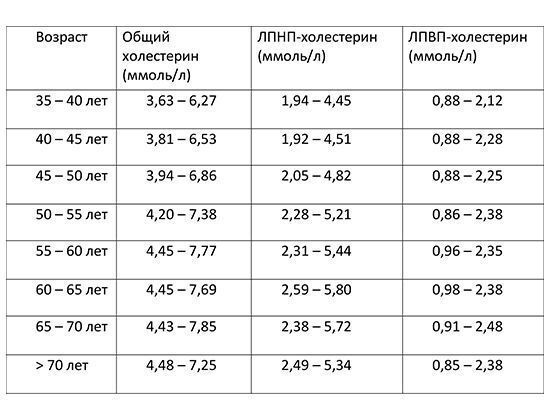 Вот некоторые вещи, которые вы можете сделать, чтобы снизить уровень холестерина:
Вот некоторые вещи, которые вы можете сделать, чтобы снизить уровень холестерина:
- Диета. Насыщенные жиры и холестерин в пище, которую вы едите, повышают уровень холестерина в крови. Насыщенные жиры — главная проблема, но холестерин в продуктах тоже имеет значение. Сокращение количества насыщенных жиров в вашем рационе помогает снизить уровень холестерина в крови. К продуктам с высоким содержанием насыщенных жиров относятся некоторые сорта мяса, молочные продукты, шоколад, выпечка, жареные во фритюре и обработанные продукты.
- Вес. Избыточный вес является фактором риска сердечно-сосудистых заболеваний. Это также имеет тенденцию повышать уровень холестерина. Потеря веса может помочь снизить уровень холестерина ЛПНП (плохого), общего холестерина и триглицеридов. Это также повышает уровень холестерина ЛПВП (хорошего).
- Физическая активность. Отсутствие физической активности является фактором риска сердечно-сосудистых заболеваний.
 Регулярная физическая активность может помочь снизить уровень холестерина ЛПНП (плохой) и повысить уровень холестерина ЛПВП (хороший). Это также помогает вам похудеть.Вы должны стараться быть физически активными в течение 30 минут в большинстве, если не во все дни.
Регулярная физическая активность может помочь снизить уровень холестерина ЛПНП (плохой) и повысить уровень холестерина ЛПВП (хороший). Это также помогает вам похудеть.Вы должны стараться быть физически активными в течение 30 минут в большинстве, если не во все дни. - Курение. Курение сигарет снижает уровень холестерина ЛПВП (хорошего). ЛПВП помогает удалить плохой холестерин из артерий. Таким образом, более низкий уровень ЛПВП может способствовать более высокому уровню плохого холестерина.
Независящие от вас факторы, которые также могут повлиять на уровень холестерина, включают:
- Возраст и пол. С возрастом у женщин и мужчин повышается уровень холестерина.До наступления менопаузы у женщин уровень общего холестерина ниже, чем у мужчин того же возраста. После наступления менопаузы уровень холестерина ЛПНП (плохого) у женщин имеет тенденцию к повышению.
- Наследственность. Ваши гены частично определяют, сколько холестерина вырабатывает ваше тело.
 Высокий уровень холестерина в крови может передаваться по наследству.
Высокий уровень холестерина в крови может передаваться по наследству. - Гонка. Некоторые расы могут иметь повышенный риск высокого уровня холестерина в крови. Например, у афроамериканцев обычно более высокий уровень холестерина ЛПВП и ЛПНП, чем у белых.
Как снизить уровень холестерина?
Существует два основных способа снизить уровень холестерина:
- Здоровые для сердца изменения образа жизни, в том числе:
- Здоровое для сердца питание. План здорового питания для сердца ограничивает количество потребляемых насыщенных и трансжиров. Примеры включают диету «Терапевтическое изменение образа жизни» и план питания DASH.
- Управление весом. Если у вас избыточный вес, похудение может помочь снизить уровень холестерина ЛПНП (плохого).
- Физическая активность. Каждый человек должен регулярно заниматься физической активностью (30 минут в большинство, если не во все дни).

- Управление стрессом. Исследования показали, что хронический стресс может иногда повышать уровень холестерина ЛПНП и снижать уровень холестерина ЛПВП.
- Отказ от курения. Отказ от курения может повысить уровень холестерина ЛПВП. Поскольку ЛПВП помогает удалять холестерин ЛПНП из артерий, увеличение количества ЛПВП может помочь снизить уровень холестерина ЛПНП.
- Лечение наркомании. Если изменение образа жизни само по себе недостаточно снижает уровень холестерина, вам также может потребоваться прием лекарств. Существует несколько типов лекарств от холестерина, в том числе статины. Лекарства действуют по-разному и могут иметь разные побочные эффекты. Поговорите со своим поставщиком медицинских услуг о том, какой из них подходит именно вам. Пока вы принимаете лекарства для снижения уровня холестерина, вы должны продолжать менять образ жизни.
NIH: Национальный институт сердца, легких и крови
LDL: «Плохой» холестерин: MedlinePlus
Что такое холестерин?
Холестерин — воскообразное жироподобное вещество, которое содержится во всех клетках вашего тела. Ваша печень вырабатывает холестерин, и он также содержится в некоторых продуктах, таких как мясо и молочные продукты. Ваше тело нуждается в холестерине, чтобы работать должным образом. Но слишком много холестерина в крови повышает риск ишемической болезни сердца.
Ваша печень вырабатывает холестерин, и он также содержится в некоторых продуктах, таких как мясо и молочные продукты. Ваше тело нуждается в холестерине, чтобы работать должным образом. Но слишком много холестерина в крови повышает риск ишемической болезни сердца.
Что такое ЛПНП и ЛПВП?
ЛПНП и ЛПВП представляют собой два типа липопротеинов. Они представляют собой комбинацию жира (липида) и белка. Липиды должны быть прикреплены к белкам, чтобы они могли перемещаться по крови. ЛПНП и ЛПВП имеют разное назначение:
- ЛПНП означает липопротеины низкой плотности.Его иногда называют «плохим» холестерином, потому что высокий уровень ЛПНП приводит к накоплению холестерина в артериях.
- HDL означает липопротеины высокой плотности. Его иногда называют «хорошим» холестерином, потому что он переносит холестерин из других частей тела обратно в печень. Затем ваша печень удаляет холестерин из вашего тела.
Как высокий уровень ЛПНП может повысить риск развития ишемической болезни сердца и других заболеваний?
Если у вас высокий уровень ЛПНП, это означает, что в вашей крови слишком много холестерина ЛПНП. Этот лишний ЛПНП вместе с другими веществами образует зубной налет. Налет накапливается в ваших артериях; это состояние называется атеросклерозом.
Этот лишний ЛПНП вместе с другими веществами образует зубной налет. Налет накапливается в ваших артериях; это состояние называется атеросклерозом.
Ишемическая болезнь сердца возникает, когда бляшки накапливаются в артериях вашего сердца. Это приводит к затвердению и сужению артерий, что замедляет или блокирует приток крови к сердцу. Поскольку ваша кровь переносит кислород к сердцу, это означает, что ваше сердце может не получать достаточное количество кислорода. Это может вызвать стенокардию (боль в груди) или, если кровоток полностью блокируется, сердечный приступ.
Как мне узнать, какой у меня уровень ЛПНП?
Анализ крови может измерить уровень холестерина, включая ЛПНП. Когда и как часто вам следует проходить этот тест, зависит от вашего возраста, факторов риска и семейного анамнеза. Общие рекомендации:
Для лиц в возрасте 19 лет и младше: :
- Первый тест должен проводиться в возрасте от 9 до 11 лет
- Дети должны повторно проходить тест каждые 5 лет
- Некоторым детям этот тест может быть назначен начиная с 2-летнего возраста, если в семейном анамнезе имеется высокий уровень холестерина в крови, сердечный приступ или инсульт
Для лиц в возрасте 20 лет и старше: :
- Молодые люди должны проходить тест каждые 5 лет
- Мужчины в возрасте от 45 до 65 лет и женщины в возрасте от 55 до 65 лет должны проходить его каждые 1–2 года
Что может повлиять на мой уровень ЛПНП?
Факторы, которые могут повлиять на уровень ЛПНП, включают:
- Диета.
 Насыщенные жиры и холестерин в пище, которую вы едите, повышают уровень холестерина в крови
Насыщенные жиры и холестерин в пище, которую вы едите, повышают уровень холестерина в крови - Вес. Избыточный вес имеет тенденцию повышать уровень ЛПНП, снижать уровень ЛПВП и повышать уровень общего холестерина
- Физическая активность. Недостаток физической активности может привести к увеличению веса, что может повысить уровень ЛПНП
- Курение. Курение сигарет снижает уровень холестерина ЛПВП. Поскольку ЛПВП помогает удалять ЛПНП из артерий, если у вас меньше ЛПВП, это может способствовать повышению уровня ЛПНП.
- Возраст и пол. С возрастом у женщин и мужчин повышается уровень холестерина. До наступления менопаузы у женщин уровень общего холестерина ниже, чем у мужчин того же возраста. После наступления менопаузы уровень ЛПНП у женщин имеет тенденцию к повышению.
- Генетика. Ваши гены частично определяют, сколько холестерина вырабатывает ваше тело.
 Высокий уровень холестерина может передаваться по наследству. Например, семейная гиперхолестеринемия (СГ) является наследственной формой высокого уровня холестерина в крови.
Высокий уровень холестерина может передаваться по наследству. Например, семейная гиперхолестеринемия (СГ) является наследственной формой высокого уровня холестерина в крови. - Лекарства. Некоторые лекарства, в том числе стероиды, некоторые лекарства от кровяного давления и лекарства от ВИЧ/СПИДа, могут повышать уровень ЛПНП.
- Другие медицинские состояния. Такие заболевания, как хроническая болезнь почек, диабет и ВИЧ/СПИД, могут вызывать более высокий уровень ЛПНП.
- Гонка. Некоторые расы могут иметь повышенный риск высокого уровня холестерина в крови. Например, у афроамериканцев обычно более высокий уровень холестерина ЛПВП и ЛПНП, чем у белых.
Каким должен быть мой уровень ЛПНП?
В случае с холестерином ЛПНП более низкие значения лучше, потому что высокий уровень ЛПНП может повысить риск ишемической болезни сердца и связанных с ней проблем:
| Уровень холестерина ЛПНП (плохой) | Холестерин ЛПНП Категория |
|---|---|
| Менее 100 мг/дл | Оптимальный |
| 100-129 мг/дл | Почти оптимальный/выше оптимального |
| 130-159 мг/дл | Граница высокого уровня |
| 160-189 мг/дл | Высокий |
| 190 мг/дл и выше | Очень высокий |
Как снизить уровень ЛПНП?
Существует два основных способа снизить уровень холестерина ЛПНП:
- Терапевтическое изменение образа жизни (TLC).
 TLC состоит из трех частей:
TLC состоит из трех частей: - Здоровое для сердца питание. План здорового питания для сердца ограничивает количество потребляемых насыщенных и трансжиров. Примеры планов питания, которые могут снизить уровень холестерина, включают диету «Терапевтическое изменение образа жизни» и план питания DASH.
- Управление весом. Если у вас избыточный вес, похудение может помочь снизить уровень холестерина ЛПНП.
- Физическая активность. Каждый человек должен регулярно заниматься физической активностью (30 минут в большинство, если не во все дни).
- Лечение наркомании. Если изменение образа жизни само по себе недостаточно снижает уровень холестерина, вам также может потребоваться прием лекарств. Существует несколько типов препаратов для снижения уровня холестерина, в том числе статины. Лекарства действуют по-разному и могут иметь разные побочные эффекты. Поговорите со своим поставщиком медицинских услуг о том, какой из них подходит именно вам.
 Пока вы принимаете лекарства для снижения уровня холестерина, вы все равно должны продолжать менять образ жизни.
Пока вы принимаете лекарства для снижения уровня холестерина, вы все равно должны продолжать менять образ жизни.
Некоторые люди с семейной гиперхолестеринемией (СГ) могут получать лечение, называемое аферезом липопротеинов.В этом лечении используется фильтрующая машина для удаления холестерина ЛПНП из крови. Затем машина возвращает остаток крови обратно человеку.
NIH: Национальный институт сердца, легких и крови
Как снизить уровень холестерина с помощью диеты: MedlinePlus
Что такое холестерин?
Ваше тело нуждается в холестерине, чтобы нормально работать. Но если его слишком много в крови, он может прилипнуть к стенкам артерий и сузить или даже заблокировать их. Это подвергает вас риску ишемической болезни сердца и других сердечных заболеваний.
Холестерин перемещается по крови в составе белков, называемых липопротеинами. Один тип, ЛПНП, иногда называют «плохим» холестерином. Высокий уровень ЛПНП приводит к накоплению холестерина в артериях. Другой тип, ЛПВП, иногда называют «хорошим» холестерином. Он переносит холестерин из других частей тела обратно в печень. Затем ваша печень удаляет холестерин из вашего тела.
Другой тип, ЛПВП, иногда называют «хорошим» холестерином. Он переносит холестерин из других частей тела обратно в печень. Затем ваша печень удаляет холестерин из вашего тела.
Каковы методы лечения высокого уровня холестерина?
Лечение высокого уровня холестерина – это изменения образа жизни и лекарства, полезные для сердца.Изменения образа жизни включают здоровое питание, контроль веса и регулярную физическую активность.
Как снизить уровень холестерина с помощью диеты?
Здоровые для сердца изменения образа жизни включают диету для снижения уровня холестерина. План питания DASH является одним из примеров. Другая диета — это диета «Терапевтическое изменение образа жизни», которая рекомендует вам
Выбирайте более полезные жиры. Вам следует ограничить как общий жир, так и насыщенный жир. Не более 25-35% ваших ежедневных калорий должны поступать из пищевых жиров, и менее 7% ваших ежедневных калорий должны поступать из насыщенных жиров. В зависимости от того, сколько калорий вы потребляете в день, вот максимальное количество жиров, которые вы должны есть:
В зависимости от того, сколько калорий вы потребляете в день, вот максимальное количество жиров, которые вы должны есть:
| Калорий в день | Общий жир | Насыщенный жир |
|---|---|---|
| 1 500 | 42-58 грамм | 10 грамм |
| 2000 | 56-78 грамм | 13 грамм |
| 2 500 | 69-97 г | 17 грамм |
Насыщенные жиры — это вредные жиры, потому что они повышают уровень ЛПНП (плохого холестерина) больше, чем что-либо еще в вашем рационе.Он содержится в некоторых видах мяса, молочных продуктах, шоколаде, выпечке, а также во фритюре и обработанных пищевых продуктах.
Трансжиры — еще один вредный жир; это может повысить уровень ЛПНП и снизить уровень ЛПВП (хорошего холестерина). Трансжиры в основном содержатся в продуктах, приготовленных из гидрогенизированных масел и жиров, таких как маргарин, крекеры и картофель фри.
Трансжиры в основном содержатся в продуктах, приготовленных из гидрогенизированных масел и жиров, таких как маргарин, крекеры и картофель фри.
Вместо этих вредных жиров попробуйте более полезные жиры, такие как нежирное мясо, орехи и ненасыщенные масла, такие как рапсовое, оливковое и сафлоровое масла.
Ограничьте употребление продуктов с холестерином. Если вы пытаетесь снизить уровень холестерина, вам следует потреблять менее 200 мг холестерина в день. Холестерин содержится в продуктах животного происхождения, таких как печень и другие субпродукты, яичные желтки, креветки и молочные продукты из цельного молока.
Ешьте много растворимой клетчатки. Продукты с высоким содержанием растворимой клетчатки помогают предотвратить поглощение холестерина пищеварительным трактом. Эти продукты включают:
- Цельнозерновые злаки, такие как овсянка и овсяные отруби
- Фрукты, такие как яблоки, бананы, апельсины, груши и чернослив
- Бобовые, такие как фасоль, чечевица, нут, черноглазый горох и лимская фасоль
Ешьте много фруктов и овощей. Диета, богатая фруктами и овощами, может увеличить количество важных соединений, снижающих уровень холестерина, в вашем рационе. Эти соединения, называемые растительными станолами или стеролами, действуют как растворимая клетчатка.
Диета, богатая фруктами и овощами, может увеличить количество важных соединений, снижающих уровень холестерина, в вашем рационе. Эти соединения, называемые растительными станолами или стеролами, действуют как растворимая клетчатка.
Ешьте рыбу с высоким содержанием омега-3 жирных кислот. Эти кислоты не снизят уровень ЛПНП, но могут помочь повысить уровень ЛПВП. Они также могут защитить ваше сердце от образования тромбов и воспаления и снизить риск сердечного приступа. Рыба, которая является хорошим источником омега-3 жирных кислот, включает лосося, тунца (консервированного или свежего) и скумбрию.Старайтесь есть эту рыбу два раза в неделю.
Ограничение соли. Вы должны попытаться ограничить количество натрия (соли), которое вы едите, не более 2300 миллиграммов (около 1 чайной ложки соли) в день. Сюда входит весь натрий, который вы едите, независимо от того, был ли он добавлен при приготовлении пищи или за столом, или уже присутствует в пищевых продуктах. Ограничение соли не снизит уровень холестерина, но может снизить риск сердечных заболеваний, помогая снизить кровяное давление. Вы можете уменьшить потребление натрия, вместо этого выбирая продукты с низким содержанием соли и «без добавления соли» и приправы за столом или во время приготовления пищи.
Ограничение соли не снизит уровень холестерина, но может снизить риск сердечных заболеваний, помогая снизить кровяное давление. Вы можете уменьшить потребление натрия, вместо этого выбирая продукты с низким содержанием соли и «без добавления соли» и приправы за столом или во время приготовления пищи.
Ограничьте потребление алкоголя. Алкоголь добавляет дополнительные калории, что может привести к увеличению веса. Избыточный вес может повысить уровень ЛПНП и снизить уровень ЛПВП. Слишком много алкоголя также может увеличить риск сердечных заболеваний, потому что он может повысить кровяное давление и уровень триглицеридов. Один напиток — это бокал вина, пива или небольшое количество крепких напитков, и рекомендуется следующее:
- Мужчины должны выпивать не более двух порций алкоголя в день
- Женщины должны выпивать не более одной порции алкоголя в день
Этикетки с пищевой ценностью помогут вам определить, сколько жиров, насыщенных жиров, холестерина, клетчатки и натрия содержится в продуктах, которые вы покупаете.
NIH: Национальный институт сердца, легких и крови
Лекарства от холестерина: MedlinePlus
Что такое холестерин?
Ваше тело нуждается в холестерине, чтобы нормально работать. Но если его слишком много в крови, он может прилипнуть к стенкам артерий и сузить или даже заблокировать их. Это подвергает вас риску ишемической болезни сердца и других сердечных заболеваний.
Холестерин перемещается по крови в составе белков, называемых липопротеинами. Один тип, ЛПНП, иногда называют «плохим» холестерином.Высокий уровень ЛПНП приводит к накоплению холестерина в артериях. Другой тип, ЛПВП, иногда называют «хорошим» холестерином. Он переносит холестерин из других частей тела обратно в печень. Затем ваша печень удаляет холестерин из вашего тела.
Каковы методы лечения высокого уровня холестерина?
Если у вас высокий уровень холестерина, изменение образа жизни может помочь вам снизить уровень холестерина. Но иногда изменения образа жизни недостаточно, и нужно принимать лекарства от холестерина. Вы все равно должны продолжать менять образ жизни, даже если вы принимаете лекарства.
Вы все равно должны продолжать менять образ жизни, даже если вы принимаете лекарства.
Кому нужны лекарства от холестерина?
Ваш поставщик медицинских услуг может выписать лекарство, если:
- У вас уже был сердечный приступ или инсульт, или у вас заболевание периферических артерий
- Ваш уровень холестерина ЛПНП (плохой) составляет 190 мг/дл или выше
- Вам 40–75 лет, у вас диабет, уровень холестерина ЛПНП составляет 70 мг/дл или выше
- Вам 40–75 лет, у вас высокий риск развития болезни сердца или инсульта, а уровень холестерина ЛПНП составляет 70 мг/дл или выше
Какие существуют виды лекарств от холестерина?
Существует несколько типов препаратов для снижения уровня холестерина, в том числе:
- Статины, которые блокируют выработку холестерина печенью
- Секвестранты желчных кислот, уменьшающие количество жира, всасываемого из пищи
- Ингибиторы всасывания холестерина, которые уменьшают количество холестерина, всасываемого из пищи, и снижают уровень триглицеридов.

- Никотиновая кислота (ниацин), которая снижает уровень холестерина ЛПНП (плохой) и триглицеридов и повышает уровень холестерина ЛПВП (хороший). Несмотря на то, что вы можете купить ниацин без рецепта, вам следует поговорить со своим лечащим врачом, прежде чем принимать его, чтобы снизить уровень холестерина. Высокие дозы ниацина могут вызывать серьезные побочные эффекты.
- ингибиторов PCSK9, которые блокируют белок под названием PCSK9. Это помогает вашей печени удалять холестерин ЛПНП из крови.
- Фибраты, снижающие уровень триглицеридов.Они также могут повышать уровень холестерина ЛПВП (хорошего). Если вы принимаете их со статинами, они могут увеличить риск мышечных проблем.
- Комбинированные лекарственные средства, включающие более одного типа лекарств, снижающих уровень холестерина
Есть также несколько других лекарств от холестерина (ломитапид и мипомерсен), которые предназначены только для людей с семейной гиперхолестеринемией (СГ). FH является наследственным заболеванием, которое вызывает высокий уровень холестерина ЛПНП.
FH является наследственным заболеванием, которое вызывает высокий уровень холестерина ЛПНП.
Как мой лечащий врач решает, какое лекарство от холестерина мне следует принимать?
При принятии решения о том, какое лекарство вам следует принимать и в какой дозе, ваш лечащий врач будет учитывать:
- Ваш уровень холестерина
- Ваш риск сердечных заболеваний и инсульта
- Ваш возраст
- Любые другие проблемы со здоровьем, которые у вас есть
- Возможные побочные эффекты лекарств.Более высокие дозы чаще вызывают побочные эффекты, особенно с течением времени.
Лекарства могут помочь контролировать уровень холестерина, но не лечат его. Вам необходимо продолжать принимать лекарства и регулярно проверять уровень холестерина, чтобы убедиться, что уровень холестерина находится в пределах нормы.
Определение, риски и способы их снижения
Что такое ЛПНП?
Холестерин ЛПНП часто называют «плохим» холестерином, потому что он накапливается в стенках ваших кровеносных сосудов, повышая вероятность возникновения проблем со здоровьем, таких как сердечный приступ или инсульт.
Но не только холестерин опасен. Ваше тело нуждается в нем, чтобы защитить свои нервы и сделать здоровые клетки и гормоны.
Некоторое количество холестерина поступает из пищи, которую вы едите, и ваша печень вырабатывает его еще больше. Он не растворяется в крови, поэтому белки доставляют его туда, куда нужно. Эти носители называются липопротеинами.
ЛПНП представляет собой крошечную каплю, состоящую из внешнего края липопротеина с холестериновым центром. Его полное название — «липопротеин низкой плотности».
ЛПНП и ЛПВП
Большую часть холестерина в организме составляет ЛПНП.Остальное — это липопротеины высокой плотности (ЛПВП) или «хороший» холестерин. ЛПВП доставляет ЛПНП в печень, где он вымывается из организма. Высокий уровень ЛПВП может защитить от сердечных приступов и инсультов.
Диагностика высокого уровня холестерина ЛПНП
С помощью анализа крови можно проверить уровни ЛПНП, ЛПВП и общего холестерина. Он также измеряет триглицериды, тип жира, который накапливает дополнительную энергию из вашего рациона.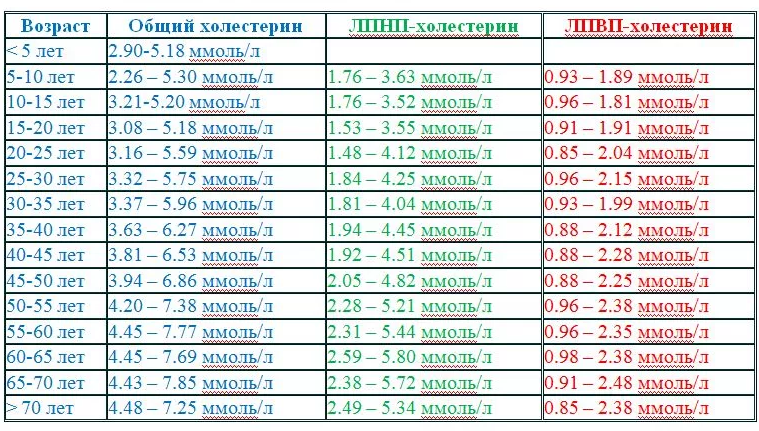 Высокий уровень триглицеридов может повысить вероятность возникновения проблем с сердцем.
Высокий уровень триглицеридов может повысить вероятность возникновения проблем с сердцем.
Эксперты рекомендуют проводить тестирование каждые 4–6 лет.Вам, вероятно, понадобится это чаще, если у вас есть болезни сердца или диабет, или если в вашей семье есть высокий уровень холестерина.
Чем ниже число, тем лучше, когда дело доходит до результатов теста на холестерин ЛПНП. Общие рекомендации для взрослых в США:
- Менее 100 миллиграммов на децилитр (мг/дл): оптимально
- 100-129 мг/дл: близко или выше оптимального высокий
- 160-189 мг/дл: высокий
- 190 мг/дл и выше: очень высокий
Если у вас есть такие заболевания, как болезни сердца или диабет, врач может порекомендовать целевой уровень ЛПНП 70 мг/дл или ниже .
Риски высокого уровня холестерина ЛПНП
Высокий уровень холестерина ЛПНП повышает вероятность возникновения проблем, включая:
Рекомендации, используемые для снижения уровня «плохого» холестерина до определенного уровня. Теперь вы и ваш врач, вероятно, будете работать вместе, чтобы найти способ снизить его на определенный процент. Он основан на том, насколько вероятно, что у вас будет болезнь сердца или инсульт.
Теперь вы и ваш врач, вероятно, будете работать вместе, чтобы найти способ снизить его на определенный процент. Он основан на том, насколько вероятно, что у вас будет болезнь сердца или инсульт.
Врачи используют калькулятор, чтобы оценить вероятность появления этих проблем в ближайшие 10 лет.Калькулятор учитывает несколько факторов, в том числе:
- Ваш уровень холестерина
- Ваш возраст
- Ваше кровяное давление
- Курите ли вы
- Принимаете ли вы лекарства от кровяного давления
Все эти факторы влияют на ваши шансы на сердце проблема. Другие риски включают:
- Диабет
- История болезни сердца в вашей семье
Как снизить высокий уровень холестерина ЛПНП
Ваш врач составит план изменения образа жизни и/или лекарств, которые могут снизить уровень холестерина и ваши общие шансы на проблемы с сердцем.Ваш план может включать:
- Здоровое питание. Старайтесь не есть продукты с высоким содержанием насыщенных жиров, холестерина или простых углеводов, такие как сахар и белая мука.
 Ешьте больше клетчатки и растительных стеролов, таких как маргарин или орехи.
Ешьте больше клетчатки и растительных стеролов, таких как маргарин или орехи. - Регулярные тренировки. Лучше всего тот, который заставляет ваше сердце биться быстрее.
- Потеря веса. Потеря даже 5-10 фунтов может улучшить уровень холестерина.
- Отказ от табака. Если вам трудно бросить курить, ваш врач может помочь вам подобрать программу, которая лучше всего подходит для вас.
- Лекарства. Некоторые лекарства, например статины, помогают предотвратить выработку холестерина в организме. Другой, эзетимиб (Zetia), снижает количество холестерина, получаемого организмом из пищи, которую вы едите. Если вы не можете принимать статины или у вас тяжелая форма высокого уровня холестерина, вам могут сделать уколы ингибиторов PCSK9. Эти лекарства помогают вашей печени удалять больше ЛПНП из крови.
Холестерин ЛПВП: «Хороший холестерин»
Хороший холестерин, плохой холестерин: в чем разница? Есть ли список «непослушных и милых» для холестерина?
Холестерин ЛПВП — это «хороший холестерин», который ведет себя хорошо. » Этот дружелюбный мусорщик циркулирует по кровотоку. При этом он удаляет вредный плохой холестерин оттуда, где ему не место. Высокий уровень ЛПВП снижает риск сердечных заболеваний, а низкий уровень повышает риск.
» Этот дружелюбный мусорщик циркулирует по кровотоку. При этом он удаляет вредный плохой холестерин оттуда, где ему не место. Высокий уровень ЛПВП снижает риск сердечных заболеваний, а низкий уровень повышает риск.
Что делает холестерин ЛПВП таким опасным Хорошо?
ЛПВП — это сокращение от липопротеинов высокой плотности. Каждая частица холестерина ЛПВП представляет собой микроскопическую каплю, состоящую из ободка липопротеина, окружающего центр холестерина. Частица холестерина ЛПВП более плотная по сравнению с другими типами частиц холестерина, поэтому она называется высокоплотным.
Холестерин не так уж плох. На самом деле холестерин является незаменимым жиром. Он обеспечивает стабильность в каждой клетке вашего тела.
Чтобы попасть в кровоток, холестерин должен транспортироваться вспомогательными молекулами, называемыми липопротеинами. У каждого липопротеина есть свои предпочтения в отношении холестерина, и каждый из них по-своему действует на переносимый им холестерин.
Эксперты считают, что холестерин ЛПВП может действовать различными полезными способами, которые, как правило, снижают риск сердечных заболеваний:
- Холестерин ЛПВП очищает и удаляет ЛПНП, или «плохой» холестерин.
- ЛПВП снижает, повторно использует и перерабатывает холестерин ЛПНП, транспортируя его в печень, где он может быть переработан.
- Холестерин ЛПВП действует как ремонтная бригада для внутренних стенок (эндотелия) кровеносных сосудов. Повреждение внутренних стенок является первой ступенью в процессе атеросклероза, вызывающего инфаркты и инсульты. ЛПВП чистит стены и сохраняет их здоровыми
Каковы хорошие уровни холестерина ЛПВП?
Тест на холестерин или панель липидов показывают уровень холестерина ЛПВП.Что означают цифры?
В целом люди с высоким уровнем ЛПВП имеют более низкий риск сердечных заболеваний. Люди с низким уровнем ЛПВП подвергаются более высокому риску.
Что делать, если у меня низкий уровень холестерина ЛПВП?
Если у вас низкий уровень ЛПВП, вы можете предпринять несколько шагов, чтобы повысить уровень ЛПВП и снизить риск сердечных заболеваний:
- Упражнения .
 Аэробные упражнения от 30 до 60 минут в большинство дней недели могут помочь накачать ЛПВП.
Аэробные упражнения от 30 до 60 минут в большинство дней недели могут помочь накачать ЛПВП. - Бросить курить .Табачный дым снижает уровень ЛПВП, а отказ от курения может повысить уровень ЛПВП.
- Поддерживайте здоровый вес . Помимо улучшения уровня ЛПВП, избегание ожирения снижает риск сердечных заболеваний и многих других заболеваний.
В некоторых случаях врач может порекомендовать лекарства для снижения уровня холестерина. Помните, что множество факторов, помимо холестерина, способствуют сердечным заболеваниям. Диабет, курение, высокое кровяное давление, ожирение и генетика также важны.
Так как многие факторы способствуют сердечным заболеваниям, холестерин — это еще не все. Люди с нормальным холестерином ЛПВП могут иметь сердечные заболевания. И люди с низким уровнем ЛПВП могут иметь здоровое сердце. Однако в целом у людей с низким уровнем холестерина ЛПВП риск развития сердечных заболеваний выше, чем у людей с высоким уровнем ЛПВП.
Специалисты рекомендуют большинству людей проходить контрольное тестирование холестерина каждые пять лет. Людям с аномальными липидными панелями или с другими факторами риска могут потребоваться более частые анализы на холестерин.
Если у вас высокий уровень холестерина или низкий уровень ЛПВП, примите меры для повышения уровня холестерина ЛПВП, например, правильно питайтесь, регулярно занимайтесь спортом и не курите. Изменения в образе жизни могут иметь большое значение для большинства людей и могут предотвратить сердечные заболевания и инсульт.
Тест на холестерин – клиника Майо
Обзор
Полный анализ на холестерин, также называемый липидной панелью или профилем липидов, — это анализ крови, который позволяет определить количество холестерина и триглицеридов в крови.
Тест на холестерин может помочь определить риск накопления жировых отложений (бляшек) в артериях, что может привести к сужению или закупорке артерий по всему телу (атеросклероз).
Испытание холестерола будет важным инструментом. Высокий уровень холестерина часто является значительным фактором риска развития ишемической болезни сердца.
Товары и услуги
Показать больше продуктов Mayo ClinicЗачем это делается
Высокий уровень холестерина обычно не вызывает никаких признаков или симптомов.Полный тест на холестерин проводится для определения высокого уровня холестерина и для оценки риска сердечных приступов и других форм сердечных заболеваний и заболеваний кровеносных сосудов.
Полный тест на холестерин включает определение четырех типов жиров в крови:
- Общий холестерин. Это сумма содержания холестерина в крови.
- Холестерин липопротеинов низкой плотности (ЛПНП). Это так называемый «плохой» холестерин.Слишком много его в крови вызывает накопление жировых отложений (бляшек) в артериях (атеросклероз), что снижает кровоток.
 Эти бляшки иногда разрываются и могут привести к сердечному приступу или инсульту.
Эти бляшки иногда разрываются и могут привести к сердечному приступу или инсульту. - Холестерин липопротеинов высокой плотности (ЛПВП). Это называется «хорошим» холестерином, потому что он помогает уносить холестерин ЛПНП , тем самым сохраняя артерии открытыми и кровь течет более свободно.
- Триглицериды. Триглицериды — это тип жира в крови.Когда вы едите, ваше тело превращает калории, которые ему не нужны, в триглицериды, которые откладываются в жировых клетках. Высокий уровень триглицеридов связан с несколькими факторами, в том числе с избыточным весом, употреблением слишком большого количества сладостей или алкоголя, курением, малоподвижным образом жизни или диабетом с повышенным уровнем сахара в крови.
Кто должен пройти тест на холестерин?
По данным Национального института сердца, легких и крови (NHLBI), первый скрининг на уровень холестерина должен проводиться в возрасте от 9 до 11 лет, а затем повторяться каждые пять лет.
NHLBI рекомендует проводить скрининг холестерина каждые 1-2 года для мужчин в возрасте от 45 до 65 лет и для женщин в возрасте от 55 до 65 лет. Людям старше 65 лет следует ежегодно сдавать анализы на холестерин.
Более частое тестирование может потребоваться, если ваши первоначальные результаты анализов были ненормальными или если у вас уже есть ишемическая болезнь сердца, вы принимаете лекарства, снижающие уровень холестерина, или у вас повышенный риск ишемической болезни сердца, потому что вы:
- Имеют семейный анамнез высокого уровня холестерина или сердечных приступов
- Лишний вес
- физически неактивны
- Диабет
- Ешьте нездоровую пищу
- Дымовые сигареты
Людям, проходящим курс лечения от высокого уровня холестерина, необходимо регулярно проверять уровень холестерина для контроля эффективности лечения.
Дополнительная информация
Показать дополнительную информациюРиски
Анализ на уровень холестерина сопряжен с небольшим риском. У вас может быть болезненность или болезненность вокруг места забора крови. В редких случаях сайт может заразиться.
У вас может быть болезненность или болезненность вокруг места забора крови. В редких случаях сайт может заразиться.
Как вы готовитесь
Как правило, вы должны голодать, не употребляя никакой пищи или жидкостей, кроме воды, в течение девяти-двенадцати часов перед тестом.Некоторые тесты на холестерин не требуют голодания, поэтому следуйте инструкциям своего врача.
Что вы можете ожидать
Во время процедуры
Тест на холестерин — это анализ крови, который обычно проводится утром, если вы голодаете в течение ночи. Кровь берут из вены, обычно из руки.
Перед введением иглы место прокола обрабатывается антисептиком, а плечо обматывается эластичной лентой. Это приводит к тому, что вены на руке наполняются кровью.
После введения иглы небольшое количество крови собирается во флакон или шприц. Затем повязку снимают, чтобы восстановить кровообращение, и кровь продолжает поступать во флакон. Как только наберется достаточное количество крови, игла извлекается, а место прокола закрывается повязкой.
Как только наберется достаточное количество крови, игла извлекается, а место прокола закрывается повязкой.
Процедура, скорее всего, займет пару минут. Это относительно безболезненно.
После процедуры
Нет никаких мер предосторожности, которые необходимо соблюдать после анализа на холестерин.Вы должны быть в состоянии отвезти себя домой и заниматься всеми своими обычными делами. Если вы голодали, вы можете взять с собой перекус после того, как сдали анализ на холестерин.
Results
В Соединенных Штатах уровень холестерина измеряется в миллиграммах (мг) холестерина на децилитр (дл) крови. В Канаде и многих европейских странах уровень холестерина измеряется в миллимолях на литр (ммоль/л). Чтобы интерпретировать результаты теста, используйте эти общие рекомендации.
| Общий холестерин (США и некоторые другие страны) | Общий холестерин*(Канада и большая часть Европы) | |
|---|---|---|
| Ниже 200 мг/дл | Ниже 5,18 ммоль/л | Желаемый |
| 200-239 мг/дл | 5,18-6,18 ммоль/л | Граница высокого уровня |
| 240 мг/дл и выше | Выше 6. 18 ммоль/л 18 ммоль/л | Высокий |
| ЛПНП холестерин (США и некоторые другие страны) | ЛПНП холестерин*(Канада и большая часть Европы) | |
|---|---|---|
| Ниже 70 мг/дл | Ниже 1,8 ммоль/л | Лучше всего подходит для людей с ишемической болезнью сердца, включая сердечные приступы, стенокардию, стентирование или коронарное шунтирование в анамнезе. |
| Ниже 100 мг/дл | Ниже 2,6 ммоль/л | Оптимально для людей с риском развития ишемической болезни сердца или страдающих диабетом в анамнезе. Близок к оптимальному для людей с неосложненной ишемической болезнью сердца. Близок к оптимальному для людей с неосложненной ишемической болезнью сердца. |
| 100-129 мг/дл | 2,6-3,3 ммоль/л | Почти оптимально, если нет ишемической болезни сердца.Высокий, если есть ишемическая болезнь сердца. |
| 130-159 мг/дл | 3,4-4,1 ммоль/л | Погранично высокий, если нет ишемической болезни сердца. Высокий, если есть ишемическая болезнь сердца. |
| 160-189 мг/дл | 4,1-4,9 ммоль/л | Высокий, если нет ишемической болезни сердца. Очень высокий, если есть ишемическая болезнь сердца. |
| 190 мг/дл и выше | Свыше 4,9 ммоль/л | Очень высокий. |
| ЛПВП холестерин (США и некоторые другие страны) | ЛПВП холестерин*(Канада и большая часть Европы) | |
|---|---|---|
| Ниже 40 мг/дл , мужчины Ниже 50 мг/дл , женщины | Ниже 1 ммоль/л , мужчины Ниже 1.3 ммоль/л , женщины | Бедный |
| 40-59 мг/дл , мужчины 50-59 мг/дл , женщины | 1-1,5 ммоль/л , мужчины 1,3-1,5 ммоль/л , женщины | Лучше |
| 60 мг/дл и выше | Более 1,5 ммоль/л | Лучший |
Триглицериды (U.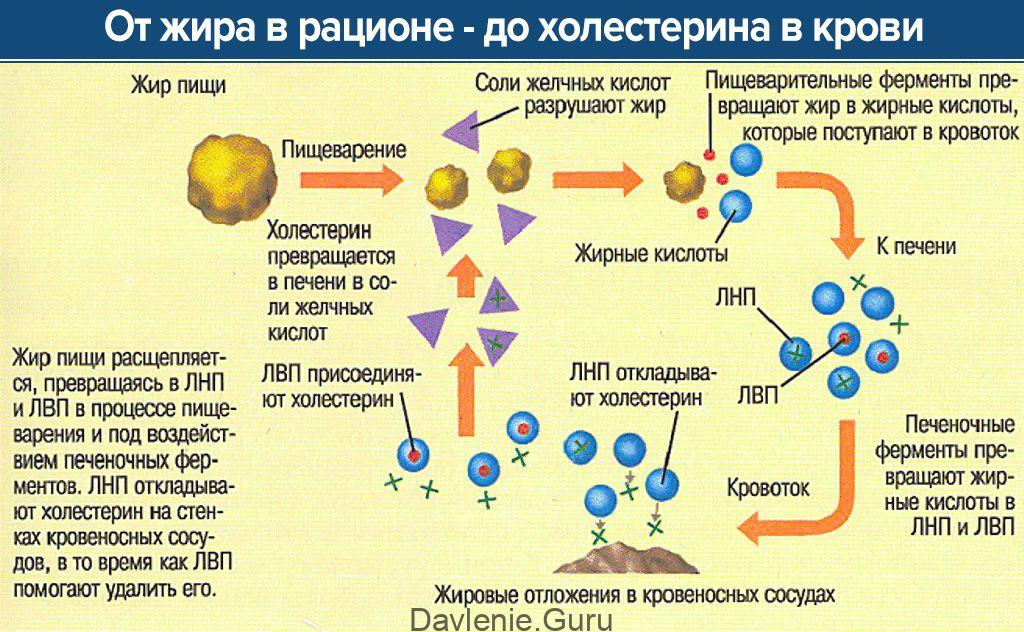 С. и некоторые другие страны) С. и некоторые другие страны) | Триглицериды* (Канада и большая часть Европы) | |
|---|---|---|
| Ниже 150 мг/дл | Ниже 1,7 ммоль/л | Желаемый |
| 150-199 мг/дл | 1,7-2,2 ммоль/л | Граница высокого уровня |
| 200-499 мг/дл | 2.3-5,6 ммоль/л | Высокий |
| 500 мг/дл и выше | Свыше 5,6 ммоль/л | Очень высокая |
*Канадские и европейские рекомендации немного отличаются от рекомендаций США. Эти преобразования основаны на правилах США.
Эти преобразования основаны на правилах США.
Если ваши результаты показывают, что у вас высокий уровень холестерина, не расстраивайтесь. Вы можете снизить уровень холестерина, изменив образ жизни, например, бросив курить, занимаясь спортом и придерживаясь здоровой диеты.
Если изменения образа жизни недостаточно, могут помочь препараты, снижающие уровень холестерина. Поговорите со своим врачом о наилучшем способе снижения уровня холестерина.
.





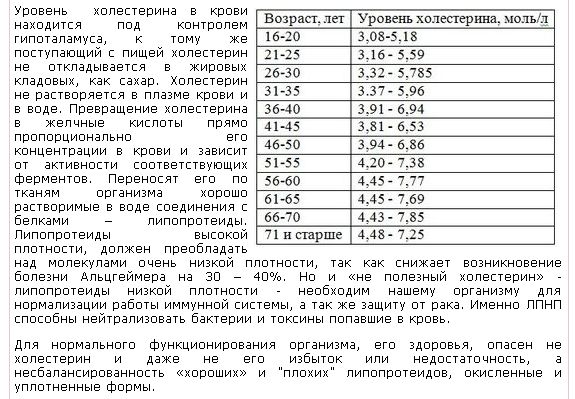
 Он включает как холестерин липопротеинов низкой плотности (ЛПНП), так и холестерин липопротеинов высокой плотности (ЛПВП).
Он включает как холестерин липопротеинов низкой плотности (ЛПНП), так и холестерин липопротеинов высокой плотности (ЛПВП). Регулярная физическая активность может помочь снизить уровень холестерина ЛПНП (плохой) и повысить уровень холестерина ЛПВП (хороший). Это также помогает вам похудеть.Вы должны стараться быть физически активными в течение 30 минут в большинстве, если не во все дни.
Регулярная физическая активность может помочь снизить уровень холестерина ЛПНП (плохой) и повысить уровень холестерина ЛПВП (хороший). Это также помогает вам похудеть.Вы должны стараться быть физически активными в течение 30 минут в большинстве, если не во все дни. Высокий уровень холестерина в крови может передаваться по наследству.
Высокий уровень холестерина в крови может передаваться по наследству.
 Насыщенные жиры и холестерин в пище, которую вы едите, повышают уровень холестерина в крови
Насыщенные жиры и холестерин в пище, которую вы едите, повышают уровень холестерина в крови Высокий уровень холестерина может передаваться по наследству. Например, семейная гиперхолестеринемия (СГ) является наследственной формой высокого уровня холестерина в крови.
Высокий уровень холестерина может передаваться по наследству. Например, семейная гиперхолестеринемия (СГ) является наследственной формой высокого уровня холестерина в крови. TLC состоит из трех частей:
TLC состоит из трех частей: Пока вы принимаете лекарства для снижения уровня холестерина, вы все равно должны продолжать менять образ жизни.
Пока вы принимаете лекарства для снижения уровня холестерина, вы все равно должны продолжать менять образ жизни.
 Ешьте больше клетчатки и растительных стеролов, таких как маргарин или орехи.
Ешьте больше клетчатки и растительных стеролов, таких как маргарин или орехи. Аэробные упражнения от 30 до 60 минут в большинство дней недели могут помочь накачать ЛПВП.
Аэробные упражнения от 30 до 60 минут в большинство дней недели могут помочь накачать ЛПВП. Эти бляшки иногда разрываются и могут привести к сердечному приступу или инсульту.
Эти бляшки иногда разрываются и могут привести к сердечному приступу или инсульту.