Железодефицитная анемия во время беременности — профилактика и лечение
Раздел только для специалистов в сфере медицины, фармации и здравоохранения!
М.А. ВИНОГРАДОВА, к.м.н., Т.А. ФЁДОРОВА, д.м.н., профессор, Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова Минздрава России
Данный обзор посвящен проблеме профилактики и лечения анемии во время беременности. Железодефицитная анемия (ЖДА) является самым распространенным дефицитным состоянием и наиболее частой формой анемии у беременных женщин. Клинические последствия ее крайне важны, т. к. неблагоприятные эффекты железодефицита затрагивают не только организм женщины, но и способны влиять на исходы беременности и здоровье новорожденных. Первая линия терапии железодефицита — это препараты железа, предназначенные для приема внутрь, наиболее эффективной и безопасной формой которых в настоящее время считается железо-полимальтозный комплекс. При недостаточной эффективности и тяжелой форме анемии предпочтительным альтернативным методом является внутривенное введение препарата железа.
Введение
Известно, что недостаток железа является наиболее распространенным пищевым дефицитным состоянием в мире [1] и наиболее распространенной причиной анемии у беременных (до 75%) [2]. По определению Всемирной организации здравоохранения, анемией при беременности считается снижение гемоглобина крови менее 110 г/л [1], а во втором триместре — менее 105 г/л [3]. Известно, что при беременности в организме женщины происходит ряд физиологических изменений, в том числе и со стороны крови. Общий объем плазмы увеличивается до 50% от исходного, а глобулярный объем возрастает только на 25% [4, 5]. Вследствие этого повышается потребность в микроэлементах и витаминах, необходимых для синтеза гемоглобина и обеспечения нормального развития плода и плаценты. При отсутствии адекватного восполнения возрастающих потребностей развивается дефицит микроэлементов, в первую очередь железа, и, как следствие, анемия.

Оценка статуса железа в организме
Для адекватной оценки показателей обмена железа и своевременного выявления железодефицита необходимо применение ряда лабораторных тестов. Кроме общего анализа крови, дающего представление об уровне гемоглобина и характеристиках эритроцитов, статус железа может быть оценен в первую очередь с помощью исследования ферритина сыворотки. Дополнительные тесты включают исследование насыщения трансферрина и сывороточного «растворимого» рецептора трансферрина (sTfR). Железо сыворотки не является надежным диагностическим параметром, поэтому его исследования недостаточно для уточнения причины анемии. Изолированное исследование уровня гемоглобина не подходит для оценки анемии во время беременности в связи с наличием у пациенток различной степени гемодилюции [8]. Ферритин предоставляет информацию о полноте запасов железа в организме, sTfR и насыщение трансферрина — информацию о развитии дефицита железа на клеточном уровне, а гемоглобин дает информацию о дефиците железа на функциональном уровне.
Потребность в железе во время беременности
Потребность в железе во время беременности возрастает от 0,8 мг/день в первом триместре до 7,5 мг/день в третьем триместре беременности (в среднем 4,4 мг/день). В среднем при нормальной беременности необходимо дополнительно около 1,240 мг железа [10, 11]. Исследования показали, что многие небеременные женщины имеют сниженные запасы железа: у 42% ферритин сыворотки менее 30 мкг/л, и только у 14—20% из них содержание ферритина превышает 70 мкг/л, [12], т.
Можно выделить группы беременных женщин, которые имеют более высокий риск развития дефицита железа: многоплодная беременность, несколько беременностей с коротким интергравидарным интервалом, доноры крови, вегетарианцы, женщины с низким социально-экономическим статусом, пациенты с хроническими заболеваниями желудочно-кишечного тракта [13]. Доказано, что существуют значимые различия между уровнем гемоглобина у женщин, получающих дополнительно железо во время беременности и не получающих [14]. Кроме того, гемодилюция вызывает физиологические колебания уровня гемоглобина во время беременности [15]. У женщин, получающих во время беременности препараты с добавлением железа, по концентрации гемоглобина отображается устойчивое снижение с конца первого триместра из-за гемодилюции, достигнув минимума в 25 недель беременности. Впоследствии, гемоглобин повышается в течение оставшегося периода беременности, чтобы достичь пикового уровня незадолго до родов.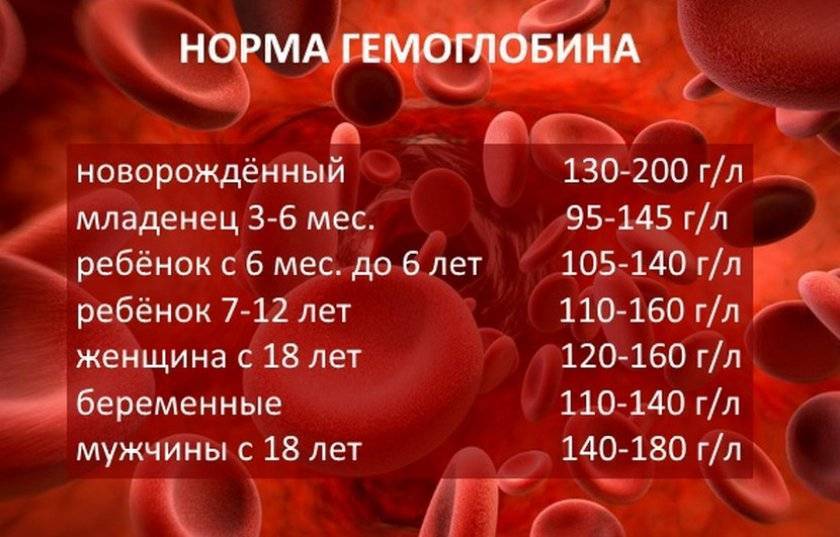
Профилактика железодефицита
Плацебо-контролируемые исследования неизменно показывают, что беременные женщины, употребляющие железо в виде добавок, имеют значительно более высокий запас железа по сравнению с женщинами, принимающими плацебо [16]. Следовательно, женщины, принимающие железо, имеют более низкую частоту анемии.
Ранее в качестве профилактики железодефицита у беременных применялись высокие дозы двухвалентного железа в диапазоне 100—200 мг/день. Доза 100 мг двухвалентного железа в сутки индуцирует максимальный рост гемоглобина, а 200 мг железа в день увеличивает ферритин и гемоглобин при родах также, как у небеременных женщин. Тем не менее результаты работы подчеркнули потенциальные негативные эффекты применения таких доз железа [14], и, следовательно, были начаты исследования по изучению эффективности меньших доз железа с попытками определить наименьшую эффективную дозу [17]. Результаты европейских исследований показали, что добавление 45—66 мг двухвалентного железа в сутки на сроке от 12—20 недель беременности до родов достаточно, чтобы предотвратить ЖДА у здоровых беременных женщин.
Таким образом, в настоящее время рекомендован индивидуальный подход к профилактике ЖДА, который основывается на оценке запасов железа (ферритин плазмы) до и в начале беременности. Женщинам с уровнем ферритина более 70 мкг/л не показаны препараты железа; при значениях ферритина 30—70 мкг/л следует принимать 30—40 мг двухвалентного железа в сутки и при показателях ферритина менее 30 мкг/л необходимо принимать 80—100 мг двухвалентного железа в сутки [14].
Лечение анемии
В случае выявления ЖДА должно быть произведено восполнение дефицита пероральным или внутривенным введением препаратов железа. Внутримышечное введение железа в настоящее время фактически не применимо в связи с ограничением дозы железа, вводимой за инъекцию, и высокой частотой болезненных местных реакций.
Препараты железа для приема внутрь
Всасывание железа регулируется в соответствии с запасами железа в организме и интенсивностью эритропоэза. Доказано, что в случае истощения запасов железа в организме увеличивается кишечная абсорбция железа [18]. Кроме того, повышенный эритропоэтин-индуцированный эритропоэз во втором и третьем триместре [19] стимулирует абсорбцию железа.
Такая сочетанная стимуляция всасывания железа была подтверждена в исследованиях, показавших, что с увеличением срока беременности происходит повышение поглощения железа, причем наиболее выраженно это происходит после 20 недель беременности. Способность усвоения через желудочно-кишечный тракт значительного количества железа благоприятна для лечения ЖДА таблетированными препаратами железа у беременных женщин. В связи с этим назначение препаратов железа внутрь является терапией первой линии, особенно в течение первого и второго триместров беременности [20]. При нетяжелой анемии с гемоглобином 90—105 г/л рекомендуемая доза составляет 100—200 мг элементарного железа в день. После перорального лечения препаратами железа в течение 2 нед. следует оценить эффект. Если гемоглобин увеличился более чем на 10 г /л, терапию следует продолжать в течение оставшегося периода беременности с последующим контролем гемоглобина и ферритина [13].
Способность усвоения через желудочно-кишечный тракт значительного количества железа благоприятна для лечения ЖДА таблетированными препаратами железа у беременных женщин. В связи с этим назначение препаратов железа внутрь является терапией первой линии, особенно в течение первого и второго триместров беременности [20]. При нетяжелой анемии с гемоглобином 90—105 г/л рекомендуемая доза составляет 100—200 мг элементарного железа в день. После перорального лечения препаратами железа в течение 2 нед. следует оценить эффект. Если гемоглобин увеличился более чем на 10 г /л, терапию следует продолжать в течение оставшегося периода беременности с последующим контролем гемоглобина и ферритина [13].
Рефрактерность анемии к терапии может быть следствием несоблюдения режима приема препарата вследствие субъективных причин, желудочно-кишечных побочных эффектов, нарушения всасывания железа из-за ахлоргидрии или воспалительного заболевания кишечника или скрыто продолжающегося кровотечения с потерями железа. Желудочно-кишечные нарушения, такие как колики, тошнота, рвота, диарея, возникают примерно у 6—12% пациентов, принимающих препараты железа [21]. Наиболее широко до последнего времени применялись внутрь соли железа. Однако их использование ограничено низким и неравномерным усвоением, в частности зависимым от пищевых продуктов [22]. Соединения трехвалентного железа были созданы, чтобы избежать этих проблем. В первом триместре беременности выраженность дефицита железа, с одной стороны, и достаточный запас времени — с другой, позволяют осуществить плавную коррекцию железодефицитных состояний с помощью наиболее безопасных препаратов перорального железа.
Желудочно-кишечные нарушения, такие как колики, тошнота, рвота, диарея, возникают примерно у 6—12% пациентов, принимающих препараты железа [21]. Наиболее широко до последнего времени применялись внутрь соли железа. Однако их использование ограничено низким и неравномерным усвоением, в частности зависимым от пищевых продуктов [22]. Соединения трехвалентного железа были созданы, чтобы избежать этих проблем. В первом триместре беременности выраженность дефицита железа, с одной стороны, и достаточный запас времени — с другой, позволяют осуществить плавную коррекцию железодефицитных состояний с помощью наиболее безопасных препаратов перорального железа.
Железо-полимальтозный комплекс был разработан в качестве молекулы, которая растворяется при нейтральном рН. Препарат содержит железо в виде полимальтозного комплекса гидроксида железа (III) (ПКЖ), например Мальтофер. Этот комплекс стабилен и не выделяет железо в виде свободных ионов в кишечник. Структура препарата схожа с ферритином. Благодаря такому сходству железо (III) поступает из кишечника в кровь путем активного всасывания. Железо, входящее в состав ПКЖ, не имеет прооксидантных свойств, присущих простым солям железа. Исследования для оценки эффективности и безопасности полимальтозных препаратов в сравнении с сульфатом железа у беременных женщин показали их несомненное преимущество. Полимальтозный комплекс железа был разработан таким образом, что элементарная форма железа находится в неионогенном состоянии. Это гарантирует, что его применение не вызывает раздражение слизистой оболочки желудка. Кроме того, высокое содержание железа исключает необходимость частой дозировки и, следовательно, улучшает соблюдение графика приема. Полимальтозный комплекс (препарат Мальтофер) следует принимать во время или сразу же после приема пищи, что также повышает удобство применения. Интересные данные были получены в эксперименте применения солей железа и ПКЖ у беременных крыс. Все методы лечения были эффективны в отношении коррекции анемии.
Благодаря такому сходству железо (III) поступает из кишечника в кровь путем активного всасывания. Железо, входящее в состав ПКЖ, не имеет прооксидантных свойств, присущих простым солям железа. Исследования для оценки эффективности и безопасности полимальтозных препаратов в сравнении с сульфатом железа у беременных женщин показали их несомненное преимущество. Полимальтозный комплекс железа был разработан таким образом, что элементарная форма железа находится в неионогенном состоянии. Это гарантирует, что его применение не вызывает раздражение слизистой оболочки желудка. Кроме того, высокое содержание железа исключает необходимость частой дозировки и, следовательно, улучшает соблюдение графика приема. Полимальтозный комплекс (препарат Мальтофер) следует принимать во время или сразу же после приема пищи, что также повышает удобство применения. Интересные данные были получены в эксперименте применения солей железа и ПКЖ у беременных крыс. Все методы лечения были эффективны в отношении коррекции анемии. Однако в результате применения солей железа отмечены признаки повреждения печени и окислительного стресса при исследовании состояния плода и плаценты. ПКЖ восстанавливает нормальную экспрессию TNF-α и IL-6 в плаценте, в то время как в случае применения сульфата железа наблюдались самые высокие уровни цитокинов, предполагая местную воспалительную реакцию. Большинство негативных эффектов, связанных с ЖДА, были решены назначением ПКЖ. Исходы беременности при использовании солей железа были хуже в случае назначения ПКЖ [23].
Однако в результате применения солей железа отмечены признаки повреждения печени и окислительного стресса при исследовании состояния плода и плаценты. ПКЖ восстанавливает нормальную экспрессию TNF-α и IL-6 в плаценте, в то время как в случае применения сульфата железа наблюдались самые высокие уровни цитокинов, предполагая местную воспалительную реакцию. Большинство негативных эффектов, связанных с ЖДА, были решены назначением ПКЖ. Исходы беременности при использовании солей железа были хуже в случае назначения ПКЖ [23].
Изучение применения различных препаратов железа у взрослых людей проводилось многократно. Исследование Badhwar и коллег [24] с участием как женщин, так и мужчин с ЖДА продемонстрировали эквивалентную эффективность и лучшую биодоступность ПКЖ в сравнении с фумаратом железа. Тем не менее это исследование было проведено у небеременных женщин. Исследование Pakar и коллег [25] также продемонстрировало эффективность и безопасность ПКЖ как у беременных, так и у небеременных женщин.
Важные результаты получены в рандомизированном двойном слепом контролируемом исследовании применения ПКЖ во время беременности [26].
Частота побочных эффектов была значительно выше в группе, получавшей соли железа, чем в группе ПКЖ (78 против 31%, р < 0,001). Увеличение числа случаев неблагоприятных эффектов приема солей железа может быть связано с высвобождением свободных радикалов, что приводит к повреждению и гибели клеток [27], тогда как ПКЖ не освобождает свободные радикалы. Снижение частоты побочных эффектов улучшает соблюдение пациентами режима приема и обеспечивает регулярное лечение. Кроме того, лучшая переносимость крайне важна для обеспечения длительной терапии во время беременности. ПКЖ является эффективным терапевтическим подходом в лечении ЖДА у беременных женщин. Улучшенный профиль переносимости в сравнении с препаратами солей железа и эквивалентный профиль эффективности убедительно свидетельствуют, что ПКЖ является предпочтительной формой железа для приема внутрь при лечении ЖДА во время беременности. Значимо лучшая переносимость ПКЖ в сравнении с быстро насыщающими, но хуже переносимыми препаратами неорганических солей железа обеспечивает более высокую комплаентность пациенток, способствуя формированию положительного стереотипа ежедневного приема лекарственного средства вплоть до конца беременности, что является принципиально необходимым.
Значимо лучшая переносимость ПКЖ в сравнении с быстро насыщающими, но хуже переносимыми препаратами неорганических солей железа обеспечивает более высокую комплаентность пациенток, способствуя формированию положительного стереотипа ежедневного приема лекарственного средства вплоть до конца беременности, что является принципиально необходимым.
Препараты железа для внутривенного введения
Лечение внутривенным препаратом железа превосходит пероральные препараты железа по быстроте восстановления гемоглобина и пополнения запасов железа в организме. Однако безопасность таких препаратов в I триместре недостаточно доказана, поэтому они могут быть рекомендованы к применению со II или III триместра беременности. Внутривенное железо уменьшает потребность в переливании крови и является альтернативой трансфузиям при тяжелой ЖДА. В настоящее время наиболее эффективным терапевтическим подходом, позволяющим в кратчайшие сроки безопасно получить максимальный эффект, является применение карбоксимальтозата железа [28]. Это комплекс, не содержащий декстран, который может быть использован в максимальных дозах (до 1000 мг на одно внутривенное введение) в короткий промежуток времени (на одну инфузию требуется 15—30 мин). Повторные инфузии проводятся еженедельно из расчета 15 мг железа на кг массы тела. По данным Cochrane Database [29], из препаратов для внутривенного применения именно карбоксимальтозат железа является препаратом выбора терапии ЖДА при беременности. Внутривенные препараты железа считаются безопасными во втором и третьем триместрах беременности [30], и тем не менее внутривенные инфузии препаратов железа должен осуществлять персонал медицинского учреждения во избежание возможных аллергических или других реакций. Лечение препаратами внутривенного железа показано в случаях неэффективности железо-содержащих средств для приема внутрь (отсутствие повышения гемоглобина на 10 г/л в течение 2 нед.), при тяжелой ЖДА (гемоглобин <90 г/л на сроках беременности более 14 нед., а также в качестве терапии первой линии ЖДА в третьем триместре.
Это комплекс, не содержащий декстран, который может быть использован в максимальных дозах (до 1000 мг на одно внутривенное введение) в короткий промежуток времени (на одну инфузию требуется 15—30 мин). Повторные инфузии проводятся еженедельно из расчета 15 мг железа на кг массы тела. По данным Cochrane Database [29], из препаратов для внутривенного применения именно карбоксимальтозат железа является препаратом выбора терапии ЖДА при беременности. Внутривенные препараты железа считаются безопасными во втором и третьем триместрах беременности [30], и тем не менее внутривенные инфузии препаратов железа должен осуществлять персонал медицинского учреждения во избежание возможных аллергических или других реакций. Лечение препаратами внутривенного железа показано в случаях неэффективности железо-содержащих средств для приема внутрь (отсутствие повышения гемоглобина на 10 г/л в течение 2 нед.), при тяжелой ЖДА (гемоглобин <90 г/л на сроках беременности более 14 нед., а также в качестве терапии первой линии ЖДА в третьем триместре. На данном сроке остается недостаточно времени, чтобы препараты для пероральной терапии могли быть эффективны. Это важно, чтобы снизить проявления ЖДА и пополнить запасы железа до родов в целях предотвращения анемии в родах и избежать переливания крови. Доза внутривенного железа должна быть достаточной для достижения уровня гемоглобина более 105 г/л. У большинства женщин суммарная доза 1 000—1 250 мг внутривенного железа является адекватной. При достижении уровня гемоглобина 105 г/л осуществляется перевод на поддерживающую терапию препаратом железа внутрь 100 мг/день до конца беременности.
На данном сроке остается недостаточно времени, чтобы препараты для пероральной терапии могли быть эффективны. Это важно, чтобы снизить проявления ЖДА и пополнить запасы железа до родов в целях предотвращения анемии в родах и избежать переливания крови. Доза внутривенного железа должна быть достаточной для достижения уровня гемоглобина более 105 г/л. У большинства женщин суммарная доза 1 000—1 250 мг внутривенного железа является адекватной. При достижении уровня гемоглобина 105 г/л осуществляется перевод на поддерживающую терапию препаратом железа внутрь 100 мг/день до конца беременности.
Заключение
Железодефицитная анемия является наиболее частой формой анемии у беременных женщин (до 95%). Диагноз ЖДА основывается на выявлении снижения гемоглобина крови и уровня сывороточного ферритина. Среди небеременных женщин репродуктивного возраста до 40% имеют недостаточные запасы железа по отношению к предстоящей беременности, поэтому вопросы своевременной коррекции дефицита железа до развития анемии крайне важны при планировании беременности. С этой целью применяются комплексные препараты, содержащие от 30 до 80 мг железа в зависимости от значений сывороточного ферритина. Учитывая возрастающие потребности в железе во время беременности, диетические меры являются недостаточными для коррекции железодефицита. Лечение ЖДА во время беременности должно проводиться с применением препаратов для приема внутрь, наиболее предпочтительным из которых является полимальтозный комплекс гидроксида железа (III) и препаратов железа для внутривенного введения. При ЖДА с уровнем гемоглобина более 90 г/л первой линией терапии является ПКЖ в дозе 100—200 мг/день. Показаниями для назначения внутривенного препарата железа является анемия с уровнем гемоглобина менее 90 г/л, недостаточный эффект от терапии пероральными препаратами (гемоглобин менее 100 г/л в течение 2 нед.) либо плохая переносимость. Своевременное выявление и эффективная терапия, безопасная для беременных, позволяет в кратчайшие сроки нормализовать уровень гемоглобина и улучшить показатели запасов железа, что, в свою очередь, улучшает качество жизни женщин и предотвращает развитие осложнений беременности.
С этой целью применяются комплексные препараты, содержащие от 30 до 80 мг железа в зависимости от значений сывороточного ферритина. Учитывая возрастающие потребности в железе во время беременности, диетические меры являются недостаточными для коррекции железодефицита. Лечение ЖДА во время беременности должно проводиться с применением препаратов для приема внутрь, наиболее предпочтительным из которых является полимальтозный комплекс гидроксида железа (III) и препаратов железа для внутривенного введения. При ЖДА с уровнем гемоглобина более 90 г/л первой линией терапии является ПКЖ в дозе 100—200 мг/день. Показаниями для назначения внутривенного препарата железа является анемия с уровнем гемоглобина менее 90 г/л, недостаточный эффект от терапии пероральными препаратами (гемоглобин менее 100 г/л в течение 2 нед.) либо плохая переносимость. Своевременное выявление и эффективная терапия, безопасная для беременных, позволяет в кратчайшие сроки нормализовать уровень гемоглобина и улучшить показатели запасов железа, что, в свою очередь, улучшает качество жизни женщин и предотвращает развитие осложнений беременности. Принимая во внимание неизбежность развития той или иной степени железодефицита в период гестации у абсолютного большинства беременных и учитывая негативные отдаленные последствия недостатка железа на анте- и постнатальное развитие ребенка, наиболее оправданной следует признать тактику раннего начала терапии анемии.
Принимая во внимание неизбежность развития той или иной степени железодефицита в период гестации у абсолютного большинства беременных и учитывая негативные отдаленные последствия недостатка железа на анте- и постнатальное развитие ребенка, наиболее оправданной следует признать тактику раннего начала терапии анемии.
Литература
1. WHO Iron Deficiency Anaemia: Assessment, Prevention and Control. WHO/NHD/01.3, World Health Organization, 2001, Geneva, Switzerland.
2. Sifakis S and Pharmakides G. Anemia in pregnancy. Ann. N. Y. Acad. Sci., 2000, 900: 125–36.
3. Ramsey M, James D & Steer P. Normal Values in Pregnancy, 2nd edn. WB Saunders, London, 2000.
4. Coad J, Conlon C. Iron deficiency in women: assessment, causes and consequences. Current opinion in clinical nutrition and metabolic care. 2011, 14, 625-634.
5. Friedman AJ et al. Iron deficiency anemia in women across the life span. Journal of women’s health, 2012, 21: 1282-1289.
6. The Obstetric Hematology Manual edited by Sue Pavord, Beverley Hunt. Cambridge University Press 2010. P. 13-27.
7. Ren A, Wang J, Ye RW, Li S, Liu JM, Li Z (2007). Low first trimester hemoglobin and low birth weight, preterm birth and small for gestational age newborns. Int J Gynaecol Obstet, 98: 124–128.
8. Koller O (1982). The clinical significance of hemodilution during pregnancy. Obstet Gynecol Surv, 37:649–652.
9. Breymann Сh et al. Diagnosis and treatment of iron-deficiency anaemia during pregnancy and postpartum. Arch Gynecol Obstet , 2010, 282: 577-580.
10. Milman N (2006). Iron and pregnancy — a delicate balance. Ann Hematol, 85: 559–565.
11. Bothwell TH (2000). Iron requirements in pregnancy and strategies to meet them. Am J Clin Nutr, 72: 257–264.
12. Milman N, Byg K-E, Ovesen L (2000). Iron status in Danes updated 1994. II. Prevalence of iron deficiency and iron overload on 1319 women aged 40–70 years. Influence of blood donation, alcohol intake, and iron supplementation. Ann Hematol, 79: 612–621.
Influence of blood donation, alcohol intake, and iron supplementation. Ann Hematol, 79: 612–621.
13. Milman N. Prepartum anaemia: prevention and treatment. Ann Hematol, 2008, 87: 949–959.
14. Milman N (2006). Iron prophylaxis in pregnancy—general or individual and in which dose? Ann Hematol, 85: 821–828 doi:10.1007/s00277-006-0145-x.
15. Milman N, Bergholdt T, Byg K-E, Eriksen L, Hvas A-M (2007). Reference intervals for haematological variables during normal pregnancy and postpartum in 433 healthy Danish women. Eur J Haematol, 79: 39–46.
16. Makrides M, Crowther CA, Gibson RA, Gibson RS, Skeaff CM (2003). Efficacy and tolerability of low-dose iron supplements during pregnancy: a randomised controlled trial. Am J Clin Nutr, 78: 145–153.
17. Milman N, Bergholt T, Eriksen L, Byg K-E, Graudal N, Pedersen P, Hertz J (2005). Iron prophylaxis during pregnancy — how much iron is needed? A randomised, controlled study of 20 to 80 mg ferrous iron daily to pregnant women. Acta Obstet Gynecol Scand, 84: 238–247.
Acta Obstet Gynecol Scand, 84: 238–247.
18. Skikne B, Baynes RD (1994). Iron absorption. In: Brock JH, Halliday JW, Pippard MJ, Powell LW (eds) Iron metabolism in health and disease. Saunders, London, pp 151–187.
19. Milman N, Graudal N, Nielsen OJ, Agger AO (1997). Serum erythropoietin during normal pregnancy: relationship to hemoglobin and iron status markers and impact of iron supplementation in a longitudinal, placebo-controlled study on 118 women. Int J Hematol, 66: 159–168.
20. Beris P, Maniatis A on behalf of the NATA working group on intravenous iron therapy (2007). Guidelines on intravenous iron supplementation in surgery and obstetrics/gynecology. TATM transfus Altern Transfus Med 9 (Suppl 1): 29.
21. Adamson JW. Fauci AS. Kasper DL, et al. Iron deficiency and other hypoproliferative anaemias. In: Braunwald E, editor; Harrison’s Principles of Internal Medicine.15th edition. Mc Graw Hill; 2001. pp 660–66.
22. Sharma N. Iron absorption: IPC therapy is superior to conventional iron salts. Obstet Gynecol., 2001: 515–19.
Iron absorption: IPC therapy is superior to conventional iron salts. Obstet Gynecol., 2001: 515–19.
23. Toblli JE, Cao G, Oliveri L, Angerosa M. Effects of iron polymaltose complex, ferrous fumarate and ferrous sulfate treatments in anemic pregnant rats, their fetuses and placentas. Inflamm Allergy Drug Targets, 2013, 12(3): 190-8.
24. Badhwar VR, Rao S, Fonseca MM. Comparative efficacy and safety of iron polymaltose+folic acid and oral ferrous fumarate in the treatment of adult patients with iron deficiency anemia. Indian Med Gazette, 2003, 136: 296–301.
25. Patkar VD, Patkar S, Khandeparker PS, Dingankar NS, Shetty RS. Evaluation of efficacy and tolerability of iron (III) – hydroxide polymaltose complex tablets in the treatment of iron deficiency anaemia in women. Indian Med Gazette, 2001, 135: 306–309.
26. Saha L, Pandhi P, Gopalan S, Malhotra S and Saha PK. Comparison of Efficacy, Tolerability, and Cost of Iron Polymaltose Complex With Ferrous Sulphate in the Treatment of Iron Deficiency Anemia in Pregnant Women. MedGenMed, 2007, 9(1): 1.
MedGenMed, 2007, 9(1): 1.
27. McCord JM. Iron, free radicals, and oxidative injury. Semin Hematol., 1998, 35: 5–12.
28. Christoph P, Schuller C, Studer H et al. Intravenous iron treatment in pregnancy: comparison of high-dose ferric carboxymaltose vs. iron sucrose. J Perinat Med, 2012, 13, 40(5), 469-474.
29. Reveiz L, Gyte GML, Cuervo LG, Casasbuenas A. Treatments for iron-deficiency anaemia in pregnancy (Review), Cochrane library, 2011.
30. Beris P, Maniatis A, on behalf of the NATA working group on intravenous iron therapy (2007) Guidelines on intravenous iron supplementation in surgery and obstetrics/gynecology. TATM transfus Altern Transfus Med 9 (Suppl 1): 29.
Источник: Медицинский совет, № 9, 2015
Препараты для лечения анемии (при снижении уровня гемоглобина)
{{/if}} {{each list}} ${this} {{if isGorzdrav}}Удалить
{{/if}} {{/each}} {{/if}}На сайте «Горздрав» вы можете заказать препараты для поднятия гемоглобина в крови у взрослых по доступной цене. На сайте предусмотрена
возможность сравнения стоимости во всех пунктах сети для удобного подбора подходящего варианта. Представленные лекарства при низком гемоглобине
прошли обязательную сертификацию и сопровождаются подробной инструкцией по применению. Чтобы приобрести средства с повышенным содержанием железа в
составе, достаточно заказать товар на сайте. Оплата и выдача покупки проводятся в кассе аптеки.
На сайте предусмотрена
возможность сравнения стоимости во всех пунктах сети для удобного подбора подходящего варианта. Представленные лекарства при низком гемоглобине
прошли обязательную сертификацию и сопровождаются подробной инструкцией по применению. Чтобы приобрести средства с повышенным содержанием железа в
составе, достаточно заказать товар на сайте. Оплата и выдача покупки проводятся в кассе аптеки.
Заказать препараты для повышения гемоглобина
В сеть аптек «Горздрав» входит более 800 отделений в Москве и Санкт-Петербурге и в их прилегающих областях. При заказе онлайн вы можете посмотреть расположение всех аптек и подобрать удобную аптеку для получения товара. В каталоге представлены только препараты для повышения гемоглобина, прошедшие сертификацию, которые можно посмотреть на странице интересующего лекарства. Благодаря продуманной сортировке по действующему веществу на сайте можно ознакомиться с аналогами препаратов.
Применение препаратов при низком гемоглобине
Гемоглобин обеспечивает транспортировку кислорода ко всем внутренним органам. При его недостатке снижается трудоспособность человека,
ухудшается общее состояние, появляется слабость, головокружения, развивается анемия. Это заболевание наблюдается у 10-30% взрослого населения.
Причинами снижения гемоглобина и появления анемии могут быть:
При его недостатке снижается трудоспособность человека,
ухудшается общее состояние, появляется слабость, головокружения, развивается анемия. Это заболевание наблюдается у 10-30% взрослого населения.
Причинами снижения гемоглобина и появления анемии могут быть:
- Несбалансированное питание;
- Хронические кровопотери;
- Язвы желудка и кишечника;
- Глистные инвазии;
- Грыжи.
На организм также влияют курение, алкоголь, стресс, переутомления. При низком уровне гемоглобина назначается специальная диета и курс препаратов железа. Лекарства принимают не менее 1,5-2 месяцев, а после нормализации гемоглобина продолжают прием в половинной дозе еще 4-6 недель[1].
Формы выпуска
Лекарства для повышения уровня гемоглобина в крови выпускаются в различных формах, что не влияет на их действие:
- Таблетки,
- Капсулы,
- Сиропы,
- Растворы,
- Ампулы.
Для кого
Препараты железа при низком гемоглобине могут назначаться как взрослым, так и детям:
- У женщин анемия наблюдается чаще, чем у мужчин, поэтому женщинам следует регулярно сдавать анализ крови и, при необходимости,
принимать железосодержащие препараты.

- Для беременных разработаны сбалансированные лекарственные комплексы для поднятия уровня гемоглобина.
- Анемия может появиться и у детей. Для нормализации уровня железа в крови прописываются специальные детские лекарства.
Противопоказания
Средства для поднятия уровня гемоглобина обладают определенными противопоказаниями. Перед покупкой обязательно ознакомьтесь с инструкцией. Особое внимание стоит уделить людям с:
- Индивидуальной непереносимостью компонентов;
- Нарушениями механизма усваивания железа;
- Анемией не железодефицитного характера.
ПЕРЕД ПРИМЕНЕНИЕМ ПРЕПАРАТОВ НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ПО ПРИМЕНЕНИЮ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
Список литературы:
- [1] Руководство по первичной медико-санитарной помощи. А. А. Баранов, Денисов И.Н., Чучалин А.Г. ГЭОТАР-Медиа, 2006. — 1584 с.
Как повысить уровень гемоглобина без дорогих лекарств
Содержание гемоглобина определяет самочувствие человека
Фото: focus online
Привычные нам продукты нормализуют уровень гемоглобина без медицинских препаратов.

Гемоглобин отвечает за транспортировку кислорода в крови. Если его уровень слишком низкий, вы будете чувствовать усталость и недостаток энергии. С помощью простых домашних средств можно естественным образом повысить уровень гемоглобина.
Главную роль в борьбе с низким гемоглобином выполняют следующие продукты:
- Содержащие витамин С. Организму необходим витамин С, чтобы усваивать железо, которое влияет на уровень гемоглобина. Продукты с большим содержанием витамина С — это не только цитрусовые, но и клубника. Из овощей подойдут перец, помидоры, брокколи и шпинат.
- Мясо и морепродукты. Красное и белое мясо является отличным источником железа. С мидиями и устрицами, а также с некоторыми видами рыб, такими как тунец, сом, лосось и сардина, вы также можете повысить уровень гемоглобина.
- Зерновые и бобовые. Фасоль, нут, горох, чечевица, пшеница и овес, являются хорошими источниками железа.

- Овощи. Некоторые овощи содержат не только витамин С, но и железо. К ним относятся листовая зелень, такая как шпинат. Наши бабушки и дедушки ели свеклу, когда хотели оздоровить свою кровь. Кстати, картофель также является хорошим источником железа.
Вышеназванные продукты снабжают организм железом, но есть и такие, что обладают обратным эффектом. Среди них:
-
безалкогольные напитки с кофеином, такие как кола;
-
танины в кофе и черном чае мешают организму усваивать железо;
-
пища, богатая кальцием, полезна для здоровья, но ее следует употреблять только в умеренных количествах, когда речь идет об уровне гемоглобина. Кальций снижает усваиваемость железа, поэтому с молочными продуктами, если у вас низкий гемоглобин, лучше подождать.
Ранее «Кубанские новости» рассказали о необычных продуктах, повышающих гемоглобин.
Как повысить гемоглобин при беременности?
Перед многими женщинами, вынашивающими ребенка, встает проблема: как повысить гемоглобин при беременности?
Нехватка гемоглобина вызывает анемию и приводит к неприятным и зачастую опасным для жизни будущей роженицы и ребенка последствиям.
Учитывая это обстоятельство, наблюдающий врач направляет беременную женщину на подробное обследование.
Лабораторные процедуры проводятся, чтобы выяснить причину этого явления и назначить соответствующие процедуры, в том числе диету.
В чем опасность?
Качество здоровья человека определяется многими факторами. Один из основных параметров, которые формируют жизненный тонус, считается качество крови.
При относительной стабильности крови ее состав постоянно меняется. Именно по таким характерным изменениям терапевты определяют состояние человеческого организма.
Уровень гемоглобина, являющийся одним из важнейших компонентов крови, влияет на все без исключения органы человека.
Этот показатель необходимо поддерживать в определенных границах. Нужно, чтобы у женщины в период беременности данный показатель не опускался ниже критической черты.
По своей химической структуре, гемоглобин – это органическое соединение, в составе которого присутствуют молекулярные белки и атомарное железо.
Это соединение является основным элементом красных кровяных телец, которые называются эритроцитами.
В организме функция белка сводится к тому, чтобы донести молекулы кислорода до всех тканей.
Если гемоглобин понижен, то у беременной появляется общая слабость, сонливость и утомляемость. Такого состояния допускать нельзя.
Гемоглобин необходимо обязательно и в короткий отрезок времени повысить. Если с этим делом затянуть, то неприятные последствия почувствуют и будущая мать, и плод в утробе.
Многолетняя практика свидетельствует, что низкий уровень гемоглобина у женщин при беременности встречается нередко.
Когда сохраняется значительное и продолжительное по времени отклонение от принятой нормы, то могут возникнуть следующие патологии:
- гипотония матки;
- гипоксия;
- задержка развития плода.
В результате длительной кислородной недостаточности ребенок рождается ослабленным, с низкой массой тела и нарушениями нервной системы.
За отведенный природой период плод не в состоянии развиться до нормальных параметров.
Перинатальные центры, оборудованные современным оборудованием, способны оказать эффективную помощь такому ребенку, но риск отставания от сверстников все равно остается.
Видео:
Нередко поднимать гемоглобин у будущей матери рекомендуется с первых недель беременности. Когда в организме начинается гормональная перестройка, усиливается нагрузка практически на все функциональные системы – кровеносную, пищеварительную, нервную.
При этом вскрываются ранее затушеванные болезни и патологии. Как правило, это заболевания желудка или мочеполовой системы.
Хотя причины, вызывающие понижение гемоглобина, бывают самыми разными. Некоторые специалисты склонны считать, что колебания уровня гемоглобина не представляют серьезной опасности. С этим мнением можно согласиться только отчасти.
Симптомы низкой концентрации
Как показывает практика, повышенный гемоглобин в период беременности нежелателен. В начальный период концентрация гемоглобина может составлять 160 г/л.
При обычном состоянии организма норма колеблется от 120 до 150 г/л.
Специалисты отмечают, что к низкому гемоглобину приводят следующие причины:
- недостаточное содержание железа в повседневном рационе;
- нехватка предварительных запасов железа;
- токсикозы разного свойства.
На первых неделях у беременной могут возникнуть нарушения функций пищеварительной системы. В результате токсикоза усвояемость пищи ухудшается.
Следовательно, и поступление необходимых организму питательных веществ, витаминов и микроэлементов уменьшается.
По утверждениям агентств, занимающихся изучением социальных процессов, питание у граждан, в том числе и у беременных, можно назвать удовлетворительным.
Если в определенные периоды годового цикла и возникает нехватка витаминов и микроэлементов, то недостаток легко покрывается летним рационом.
В то же время многие женщины увлечены разнообразными диетами, которые не всегда способствуют подготовке к беременности.
Зачастую к моменту зачатия ребенка в женском организме нет даже минимального запаса микроэлементов и железа. Чтобы повысить гемоглобин, требуется перейти на более насыщенный калориями и витаминами рацион.
Нужно отметить, что гемоглобин во время беременности снижается по объективным причинам. Физиологическая анемия считается нормой и не требует специальных мер по устранению.
По концентрации красных кровяных телец выделяют следующие степени анемии:
- концентрация гемоглобина 90 – 110 г/л – легкая степень;
- концентрация 71 – 90 г/л – средняя степень;
- концентрация ниже 70 г/л – тяжелая степень.

Когда уровень гемоглобина опускается до средней и тяжелой степени, надо принимать срочные меры и повысить его концентрацию. При этом необходимо выявить причины, которые привели женский организм к такому состоянию.
Характерные признаки низкого гемоглобина у беременной можно легко заметить еще до проведения соответствующих исследований.
Если беременная женщина заметила излишнюю ломкость ногтей и секущиеся волосы, учащенное сердцебиение и шум в ушах, вялость и сухость кожи, то ей надо как можно скорее обратиться к наблюдающему врачу.
Симптомы подобного свойства свидетельствуют о том, что нужно обязательно повысить гемоглобин.
О том, как поднять гемоглобин при беременности, хорошо известно специалистам. Прежде чем назначить железосодержащие препараты и соответствующий режим питания, очень важно определить причины, вызвавшие это осложнение.
Методы устранения анемии
На сегодняшний день наиболее эффективным методом повышения гемоглобина при беременности считается соответствующим образом составленный рацион.
Однако многие специалисты считают, что без применения определенных лекарственных препаратов справиться с этой проблемой невозможно.
Следует отметить, что одновременно с лечением беременной женщины проводится мониторинг состояния плода. С этой целью оценивается кровоток в плаценте и прирост массы.
Процедуры такого рода можно проводить только в условиях стационарного лечения. При этом учитывается, что слишком высокий уровень гемоглобина способен привести к тромбообразованию.
Лекарственные препараты
Повышающие гемоглобин таблетки назначают в том случае, когда у беременной женщины диагностировали значительное отклонение уровня гемоглобина от нормы.
К медикаментозному лечению анемии прибегают после того, если соответствующая диета не принесла желаемых результатов.
К числу эффективных препаратов, хорошо себя зарекомендовавших, относится «Сорбифер-Дурулес». В составе таблеток присутствуют аскорбиновая кислота и сульфат железа.
Принимается по одной таблетке два раза в день. Таблетку нельзя толочь или делить на части. Препарат назначается при беременности как для лечения, так и в профилактических целях.
Таблетку нельзя толочь или делить на части. Препарат назначается при беременности как для лечения, так и в профилактических целях.
Быстро и без особых последствий повысить гемоглобин при беременности, как это делается и в других случаях, можно, принимая мультивитаминные комплексы в сочетании с таблетками, содержащими железо.
Витаминный комплекс, включающий высокую концентрацию железа, «Фенюльс» назначается при резком падении гемоглобина. Препарат отпускается в аптеке без рецепта.
Принимать капсулы следует по 1-й в день, запивая большим количеством воды. В этом контексте следует подчеркнуть, что при беременности все препараты, в том числе и витаминные с железом, принимаются только по назначению врача.
Народные средства
Многолетний опыт свидетельствует, что чтобы повысить гемоглобин в период беременности, применяется комплексный подход.
Прежде чем назначать беременной женщине витамины, нужно привести в соответствие повседневный рацион.
О том, что в период вынашивания плода будущая мать должна полноценно питаться, знают все. Однако не каждой женщине известно, какие продукты повышают гемоглобин при беременности.
Однако не каждой женщине известно, какие продукты повышают гемоглобин при беременности.
Оптимально составленная диета позволяет быстро повысить гемоглобин и тем самым устранить основные патологии, которые могут навредить здоровью роженицы и младенца.
Чтобы повысить гемоглобин при беременности, надо обязательно включать в повседневное меню нежирное мясо, готовить блюда из печени.
Высокую концентрацию железа содержит гречка, именно поэтому гречневая каша должна присутствовать на столе как можно чаще. При составлении диеты необходимо соблюдать оптимальный баланс продуктов.
Любое отклонение от нормы при беременности может вызвать серьезные осложнения. Яблоки, свекла в любом виде, орехи и свежий мед хорошо помогают при анемии. В то же время нужно следить за состоянием пищеварительной системы.
Женщине при подготовке к беременности приходится учитывать большое количество факторов. В числе прочих важное значение имеют режим дня и повседневный рацион.
Если колебания гемоглобина происходит в пределах установленной нормы, то никаких дополнительных действий производить не следует.
Когда возникает необходимость повысить гемоглобин, то все процедуры нужно проводить под наблюдением врача.
Важно помнить, что низкий гемоглобин не считается страшным явлением. Главное, своевременно заметить характерные симптомы и повысить концентрацию красных кровяных телец.
Вы здесь:
Как поднять гемоглобин при беременности
Примерно 20-25% будущих мам сталкиваются с проблемой пониженного уровня гемоглобина в крови. Это происходит из-за дефицита железа – важнейшего минерала для нормального функционирования организма.
При беременности небольшое снижение гемоглобина считается нормой в силу того, что ресурсы организма тратятся не только на обеспечение жизнедеятельности матери, но и на развитие плода. Об этом многие наслышаны, поэтому железодефицитная анемия на фоне прочих патологий беременности часто не воспринимается женщинами всерьез. Однако нужно обязательно прислушиваться к рекомендациям врача по повышению гемоглобина. Иначе есть риск развития опасных патологий с самыми печальными последствиями. Уже когда Hb приближается к нижней границе нормы, нужно начинать принимать меры. При незначительном отклонении есть все шансы поднять гемоглобин самыми простыми средствами. Иногда бывает достаточно просто подкорректировать рацион в сторону продуктов, богатых железом.
Чем опасен пониженный гемоглобин
Для начала о том, почему так важно отслеживать данный показатель. Низкий гемоглобин может привести к следующим последствиям:
- Могут возникнуть трудности с вынашиванием – риск отслойки плаценты и родов раньше срока.
- Осложнения при родах. Возрастает риск кровотечения. Это связано с тем, что кровь при анемии разжижается, ее свертываемость снижается. Другое осложнение: роды могут оказаться затяжными, поскольку сократительная способность матки при анемии ухудшается.
- Проблемы с сердцем у женщины. Организму недостаточно кислорода, что сказывается на работе сердечно-сосудистой системы. Могут возникать боли в сердце.
- Анемия опасна не только для матери, но и для ребенка. Она может привести к гипоксии плода. Это означает риск задержки внутриутробного развития малыша. В дальнейшем младенец может отставать в физическом и психическом развитии.
Состояние анемии само по себе неприятно. С ним связаны постоянная усталость, сонливость, вероятны обмороки. Ухудшается иммунитет, который у беременных и так того понижен, значит, выше риск подхватить ОРВИ или другую инфекцию.
Уровень гемоглобина при беременности: нормы
Нормальный уровень гемоглобина в крови при беременности составляет 110-140 г/л. Это ниже, чем у обычной здоровой (небеременной) женщины: 120-150 г/л.
Если гемоглобин у беременной низкий в I триместре, здесь уже дело в нехватке железа, белка или витаминов, которое, скорее всего, наблюдалась и ранее, до наступления беременности.
Небольшое снижение гемоглобина физиологично для начала второго триместра. К этому периоду увеличивается объем циркулирующей крови. Она заметно меняется по содержанию воды и солей. Организм реагирует на данные метаморфозы разжижением слишком густой крови и расслаблением сосудов. Этим и объясняется резкое падение уровня гемоглобина. Но иногда он снижается слишком сильно.
Если количество вещества 91-110 г/л, речь идет о легкой степени анемии. 71- 90 г/л – среднетяжелая анемия. 70 и менее – тяжелое состояние, требующее срочного медицинского вмешательства. В домашних условиях можно справиться лишь с легкой степенью анемии или исправить ситуацию, когда показатель подкрадывается к нижней границе нормы.
В каких продуктах содержится много железа
Большое количество Fe содержится в сушеных грибах, икре, свиной печени, говяжьем сердце и языке, гречке, чечевице, гранате, пшеничных отрубях, бобовых, морской капусте, пивных дрожжах, яичном желтке, помидорах, молодом картофеле, черной смородине, клюкве, клубнике, землянике, орехах.
Недостаточно просто начать усиленно налегать на эти продукты. Чрезмерное увлечение некоторыми из них небезопасно. Например, мясные субпродукты (печень, почки, язык, сердце) содержат много витаминов A и D. Избыток этих веществ может неблагоприятно сказаться на состоянии будущего ребенка.
С осторожностью нужно пить гранатовый сок, он вызывает запоры.
Нельзя запивать пищу молоком и употреблять перечисленные выше продукты вместе с рыбой. Это мешает усвоению железа.
Также нужно внимательно отнестись к другой еде и напиткам, употребляемым в этом период. Желательно пить зеленый чай вместо черного. Он содержит тинин, который препятствует усвоению железа.
И наоборот, есть вещества, помогающие организму брать железо из пищи. Среди них – витамин C. Поэтому одновременно с продуктами, богатыми железом, полезно пить овощные и фруктовые соки, морсы. Например, за обедом можно выпить стакан свежевыжатого томатного сока.
Повышение гемоглобина: народные средства
Народных рецептов для повышения гемоглобина множество. Ниже – несколько самых простых и популярных. Выберите из списка тот или те, которые вам наиболее подходят и нравятся.
- В равных пропорциях берется гречневая крупа, мед и грецкие орехи. Тщательно перемешать. Принимать по 1 столовой ложке ежедневно.
- Смешать по 100 мл свекольного и морковного сока. Выпить сразу.
- Смешиваем по ½ стакана яблочного сока и клюквенного морса (домашнего, а не из пачки), добавляем 1 ст. ложку сока свеклы. Пить тоже нужно сразу, иначе польза улетучивается.
- По ¼ части стакана свекольного и морковного соков смешать с ½ стакана яблочного сока. Напиток употреблять 1-2 раза в день.
- Гречка заливается кефиром в соотношении 1:2, настаивается около 6-8 часов. Удобнее делать это с вечера: к завтраку будет готовая кашка.
***
Рецептов по поднятию гемоглобина много. Однако не следует испытывать на себе сразу все. Это может навредить здоровью. Кроме того, многие полезные для гемоглобина продукты могут быть противопоказаны в связи с другими заболеваниями. Поэтому обязательно нужно проконсультироваться с врачом, который подскажет оптимальный вариант, подходящий конкретно в вашем случае.
Почему уровень гемоглобина в крови скачет то вверх, то вниз и как его держать в норме. — Верис
Гемоглобин в крови ниже нормы — это плохо. Выше нормы — ещё хуже. Почему его уровень в крови скачет и что делать, чтобы этот показатель всегда был в норме?
1. Главная функция гемоглобина — транспортировка кислорода во все органы и ткани. Понятия нормы гемоглобина у мужчин и женщин разнятся (для женщин нормальный уровень гемоглобина — 120-140 г/л, у мужчин — 130-160 г/л).
Для беременных женщин (организм которых работает за двоих) и для младенцев нормальным уровнем гемоглобина считается 110 г/л. Однако будущим мамам необходимо постоянно контролировать уровень гемоглобина. Его недостаток может вызвать преждевременные роды или задержку развития плода, а избыток — смерть ребёнка.
2. Умеренное снижение гемоглобина (анемия, малокровие) — явление обычное, особенно у женщин. Это объясняется физиологически обусловленной ежемесячной потерей крови. Если месячные обильные, уровень гемоглобина может опускаться до 90 г/л.
Даже у здоровых женщин при длительном снижении уровня гемоглобина может отмечаться слабость, головокружение, снижение аппетита, сонливость, падение работоспособности, сухость кожи, ломкость ногтей, хрупкость и выпадение волос.
Нередко это отмечается у пациентов с воспалительными заболеваниями желудочно-кишечного тракта: воспалённая слизистая желудка не может полноценно усваивать железо.
Самые опасные состояния — внутренние кровотечения (язвы, эрозии, опухоли, в том числе злокачественные). Бледность — отличительная особенность пациентов, страдающих этими заболеваниями.
3. Однако высокий уровень гемоглобина — это не повод для радости. Чаще всего это симптом опасных заболеваний (эритроцитоза, сгущения крови, врождённого порока сердца, последствий ожога, кишечной непроходимости, сердечной и лёгочной недостаточности, обезвоживания).
4. У детей высокие показатели гемоглобина — косвенный признак болезни крови или онкологических заболеваний. Поэтому оставлять без внимания высокий гемоглобин крайне опасно: нужно обязательно выяснять причину.
5. Признаки низкого уровня гемоглобина
Непреходящая слабость, снижение аппетита, сонливость, головокружения, извращение вкуса, сухая кожа, ломкие ногти, выпадение волос, заеды в уголках рта.
6. Признаки высокого гемоглобина
Сходны с признаками гепатитов. Желтушное окрашивание кожи, склер, нёба и языка, зуд, увеличение печени, нарушение сердечного ритма, бледность, худоба.
Сдать анализ крови в лаборатории и оперативно получить консультацию врача-гематолога (взрослого или детского) можно у нас в Семейной клинике. Приемы ВЗРОСЛЫХ и ДЕТЕЙ! Запись по тел. 43-03-03 и 41-03-03.
Анемия при беременности
Очень часто во время беременности у женщин наблюдается снижение уровня гемоглобина. Появляются головокружение, бледность, плохое самочувствие, женщина быстро устает.
Что такое анемия?
Врачи определяют это состояние при одновременном уменьшении количества эритроцитов и концентрации гемоглобина в крови. Гемоглобин переносит к тканям тела от легких кислород, при этом увеличивается нагрузка на сердце. Оно должно прокачать большие объемы крови, чтобы в полной мере обеспечить кислородом все органы не только будущей мамы, но и будущего малыша.
Различают несколько видов анемии. У беременных женщин наблюдают следующие разновидности дефицитной анемии:
Железодефицитная
Фолиеводефицитная
Витамин B12 дефицитная анемия
Железодефицитная анемия
При этом виде анемии снижается образование кровяных телец из-за дефицита железа. Именно этот вид анемии чаще всего встречается у беременных. Такая анемия возникает по двум основным причинам:
1. Из-за увеличения объема крови.
2. Из-за повышения расхода железа, которое необходимо для развития ребенка и плаценты.
Дополнительные факторы, которые влияют на возникновение анемии:
- Хронические заболевания ЖКТ.
- Вегетарианство.
- Анемия, возникшая еще до беременности.
Витамин B12 дефицитная анемия
Витамин В12 очень важен, он выполняет в организме сразу несколько функций:
- Содействует правильному функционированию нервных клеток.
- Активирует фолиевую кислоту.
Если в организме не хватает витамина В12, размножение клеток крови тормозится. При анемии появляется покалывание в стопах и кистях рук, возникают спазмы мышц, теряется чувствительность в конечностях.
Витамина В12 нет в растительных продуктах, поэтому обязательно есть молоко, яйца, мясо, в которых содержится данный витамин.
Данный вид анемии легко поддается лечению, хотя у беременных он встречается достаточно редко.
Фолиеводефицитная анемия
Это часто встречающийся у беременных вид анемии. Она возникает из-за того, что потребность в фолиевой кислоте во время беременности увеличивается. Запасы этой кислоты в организме ограничены, при беременности, а последствие лактации возникает дефицит. Фолиевая кислота содержится в шпинате, данях, бананах, брокколи.
Фолиеводефицитная анемия опасна тем, что ребенок может родиться с малым весом, есть риск преждевременных родов и отслойки плаценты.
Как избавиться от анемии и поднять гемоглобин?
- Полностью излечить анемию во время беременности сложно. Необходимо изменить рацион питания, а также под контролем врача принимать витамины, фолиевую кислоту и витамин В12. Врач подберет необходимую дозировку и будет контролировать процесс лечения. Обычно лечение занимает от 5 до 8 недель. Сразу после того, как показатели вошли в норму, препарат сразу не отменяется, его нужно будет применять еще некоторое время, чтобы закрепить результат.
- Питание во время беременности должно быть рационально. В рацион обязательно нужно включить такие продукты, как мясо птицы, говядина, фасоль, капуста, брокколи, свекла, гранаты, сыр, крупы, сухофрукты, сметана, бананы.
- Мясопродукты необходимо подвергать кулинарной обработке, не следует есть мясо слабой прожарки (с кровью), есть вероятность гельминтоза, инфекций.
- Рекомендуется есть зеленые яблоки. В них содержится витамин С, который улучшает всасывание железа из мяса.
- Усвояемость железа снижается из-за употребления большого объема кофе и чая. При беременности необходимо употреблять их как можно реже.
- Полезны прогулки в хвойном лесу, они должны быть частыми и продолжительными.
- Полезны напитки, приготовленные из шиповника, рябины, черной смородины, листьев земляники, двудомной крапивы. Но их можно употреблять только после согласования с врачом.
Анемия и беременность — Hematology.org
Ваше тело претерпевает значительные изменения, когда вы забеременеете. Количество крови в вашем теле увеличивается примерно на 20-30 процентов, что увеличивает поступление железа и витаминов, необходимых организму для выработки гемоглобина. Гемоглобин — это белок в красных кровяных тельцах, который переносит кислород к другим клеткам вашего тела.
Многим женщинам не хватает железа, необходимого во втором и третьем триместрах. Когда вашему организму требуется больше железа, чем доступно, у вас может развиться анемия.
Легкая анемия — это нормальное явление во время беременности из-за увеличения объема крови. Однако более тяжелая анемия может повысить риск развития анемии у ребенка в младенчестве. Кроме того, если вы страдаете значительной анемией в течение первых двух триместров, вы подвергаетесь большему риску преждевременных родов или рождения ребенка с низкой массой тела. Анемия также обременяет мать, увеличивая риск потери крови во время родов и затрудняя борьбу с инфекциями.
Я в опасности?
Вы подвержены более высокому риску развития анемии во время беременности, если вы:
- Две близкие беременности
- Беременны более чем одним ребенком
- Частая рвота из-за утреннего недомогания
- Недостаточно железа
- Обильные менструальные выделения до беременности
Многие симптомы анемии во время беременности также являются симптомами, которые могут возникнуть, даже если у вас нет анемии; в их число входят:
- Чувство усталости или слабости
- Прогрессирующая бледность кожи
- Учащенное сердцебиение
- Одышка
- Проблемы с концентрацией
Врачи обычно проводят несколько тестов, чтобы проверить процентное содержание эритроцитов в плазме и количество гемоглобина в крови.Это индикаторы того, есть ли у вас риск развития анемии.
Можно ли предотвратить анемию, связанную с беременностью?
Правильное питание — лучший способ предотвратить анемию, если вы беременны или пытаетесь забеременеть. Употребление в пищу продуктов с высоким содержанием железа (таких как темно-зеленые листовые овощи, красное мясо, обогащенные злаки, яйца и арахис) может помочь обеспечить поддержание поступления железа в организм, необходимого для правильного функционирования. Ваш акушер также пропишет вам витамины, чтобы обеспечить достаточное количество железа и фолиевой кислоты.Убедитесь, что вы получаете не менее 27 мг железа каждый день. Если во время беременности у вас действительно развивается анемия, ее обычно можно вылечить, принимая добавки железа.
Спросите своего врача о своем риске развития анемии и убедитесь, что вы прошли тестирование при первом дородовом посещении. Вы также можете пройти тестирование через четыре-шесть недель после родов. В зависимости от вашего состояния врач может направить вас к гематологу, врачу, который специализируется на заболеваниях крови.
Где я могу найти дополнительную информацию?
Если вы обнаружите, что хотите узнать больше о болезнях и расстройствах крови, вот еще несколько ресурсов, которые могут вам помочь:
Результаты клинических исследований, опубликованные в
КровьНайдите Кровь , официальный журнал ASH, чтобы найти результаты последних исследований крови.В то время как последние статьи обычно требуют входа в систему, пациенты, заинтересованные в просмотре статьи с контролируемым доступом в Blood , могут получить копию, отправив запрос по электронной почте в издательство Blood Publishing Office.
Группы пациентов
Список веб-ссылок на группы пациентов и другие организации, предоставляющие информацию.
Анемия при беременности | Сидарс-Синай
Не то, что вы ищете?Что такое анемия?
Анемия — это когда в крови тоже мало эритроцитов.Слишком мало красных кровяных телец затрудняет кровообращение. переносят кислород или железо. Это может повлиять на работу клеток в нервах и мышцах. В течение беременность, вашему ребенку также нужна ваша кровь.
Кто подвержен риску анемии во время беременности?
Женщины чаще болеют анемией во время беременности, если они:
- Строгие вегетарианцы или веганы. Они подвержены большему риску дефицита витамина B12.
- Страдаете глютеновой болезнью или болезнью Крона заболевание, или перенесли операцию по снижению веса, когда желудок или часть желудка удалено
Женщины чаще получают железодефицитная анемия при беременности, если они:
- Имеют 2 близких беременных
- Беременны двойней или более
- Часто рвота по утрам болезнь
- Не получают достаточно железа из своих витамины для питания и беременных
- Раньше были тяжелые периоды беременность
Что вызывает анемию при беременности?
Вы можете получить несколько видов анемии. во время беременности.Причина зависит от типа.
- Анемия беременности. Во время беременность, объем крови увеличивается. Это означает, что больше железа и витаминов необходимо для производства большего количества красных кровяных телец. Если у вас недостаточно железа, это может вызвать анемия. Это не считается ненормальным, если у вас тоже не падает количество красных кровяных телец. низкий.
- Железодефицитная анемия. Во время во время беременности ваш ребенок использует ваши эритроциты для роста и развития, особенно в последние 3 месяца беременности. Если у вас есть дополнительные эритроциты, хранящиеся в вашем костный мозг до того, как вы забеременеете, ваше тело может использовать эти запасы во время беременности. Женщины, у которых недостаточно запасов железа, могут заболеть железодефицитной анемией. Это самый частый вид анемии при беременности. Полноценное питание перед беременностью — это важно помочь создать эти магазины.
- Дефицит витамина B12. Витамин B12 важен для выработки красных кровяных телец и белка. Употребление пищи, полученной из животные, такие как молоко, яйца, мясо и птица, могут предотвратить дефицит витамина B12. Женщины, которые не употребляют в пищу продукты животного происхождения (веганы), чаще всего болеют дефицит витамина B12. Строгим веганам часто необходимо принимать уколы витамина B12 во время беременность.
- Дефицит фолиевой кислоты. Фолат (фолиевая кислота) — это витамин B, который взаимодействует с железом, помогая росту клеток. Если вы не получите достаточное количество фолиевой кислоты во время беременности может вызвать дефицит железа. Фолиевая кислота помогает сократить риск рождения ребенка с определенными врожденными дефектами головного и спинного мозга, если его принимают перед беременностью и на ранних сроках беременности.
Каковы симптомы анемии при беременности?
У вас могут не быть явных симптомов анемия во время беременности, если количество ваших клеток не очень низкое.Симптомы могут включать:
- Бледная кожа, губы, ногти, ладони руки или нижняя сторона век
- Чувство усталости
- Ощущение вращения (головокружение) или головокружение
- Затрудненное дыхание
- Учащенное сердцебиение (тахикардия)
- Проблемы с концентрацией
Симптомы анемии могут быть похожи на другие состояния здоровья.Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется анемия при беременности?
Ваш лечащий врач проверит на анемию во время дородовых осмотров. Обычно это обнаруживается во время рутинной сдачи крови. контрольная работа. Другие способы проверки на анемию могут включать другие анализы крови, такие как:
- Гемоглобин. Это часть крови который переносит кислород из легких в ткани тела.
- Гематокрит. Это измеряет порцию красных кровяных телец, обнаруженных в определенном количестве крови.
Как лечится анемия при беременности?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это также будет зависеть от степени тяжести состояния.
Лечение дефицита железа анемия включает прием препаратов железа.Некоторые формы выпущены с ограниченным сроком действия. Остальные должны быть принимать несколько раз в день. Прием железа с соком цитрусовых, например апельсина, может помочь вашему телу лучше усвоить его. . Прием антацидов может усложнить ваше тело впитывают железо. Добавки железа могут вызвать тошноту и сделать стул темно-зеленоватым. или черного цвета. Они также могут вызвать запор.
Какие возможные осложнения анемии во время беременность?
Если у вас анемия во время беременности, ваш ребенок может не вырасти до здоровый вес, может появиться раньше срока (преждевременные роды) или иметь низкий вес при рождении.Также будучи сильная усталость может помешать вам выздороветь так же быстро после рождения.
Можно ли предотвратить анемию во время беременности?
Хорошее питание до беременности не только помогает предотвратить анемию, но также помогает накапливать другие запасы питательных веществ в организме. Соблюдение здоровой и сбалансированной диеты до и во время беременности помогает поддерживать уровень железо и другие важные питательные вещества, необходимые вашему растущему ребенку.
Хорошие источники железа в пище включают:
- Мясо. Говядина, свинина, баранина, печень и другие субпродукты.
- Птица. Курица, утка, индейка и печень, особенно темное мясо.
- Рыба. Моллюски, включая (полностью приготовленные) моллюски, мидии и устрицы хороши.А также сардины и анчоусы. FDA рекомендует беременным женщинам съедать от 8 до 12 унций в неделю рыбы, которая меньше ртути. К ним относятся лосось, креветки, минтай, треска, тилапия, тунец (светлый консервы), и сом. Не ешьте рыбу с высоким содержанием ртути, например кафельную рыбу. из Мексиканского залива, акула, рыба-меч и королевская макрель. Предел белого (альбакор) тунца всего до 6 унций в неделю.
- Листовая зелень капусты семья. Сюда входят брокколи, капуста, зелень репы и капуста.
- Бобовые. Лимская фасоль и зеленый горошек; сушеные бобы и горох, такие как фасоль пинто, черноглазый горох и запеченные консервы бобы.
- Цельнозерновой хлеб дрожжевой и рулоны
- обогащенный железом белый хлеб, макаронные изделия, рис, и крупы
Специалисты рекомендуют всем женщинам детородного возраста и все беременные женщины принимают витаминные добавки не менее 400 мкг фолиевой кислоты.Фолиевая кислота — это форма фолиевой кислоты, которая содержится в пище. Хорошо источники:
- Листовые, темно-зеленые овощи
- Сушеная фасоль и горох
- Цитрусовые фрукты и соки и многое другое ягоды
- Обогащенные хлопья для завтрака
- Зерновые обогащенные
Основные сведения об анемии при беременности
- Анемия — это состояние недостаточного количества красного клетки крови.
- Четыре вида анемии могут возникнуть во время беременность: анемия беременных, железодефицитная анемия, дефицит витамина B12 и дефицит фолиевой кислоты.
- Анемия может помешать вашему ребенку расти к здоровому весу. Ваш ребенок также может родиться раньше срока (преждевременные роды) или иметь низкий вес при рождении.
- Анемия обычно обнаруживается во время стандартный анализ крови на уровень гемоглобина или гематокрита.
- Лечение зависит от типа анемия и насколько она плоха.
- Хорошее питание — лучший способ предотвратить анемию во время беременности.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего врача провайдер:
- Знайте причину вашего визита и что вы хотите.
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам спросить вопросы и запомните, что вам говорит ваш поставщик.
- При посещении запишите имя новый диагноз и любые новые лекарства, методы лечения или тесты. Также запишите любые новые инструкции, которые дает вам ваш провайдер.
- Знайте, почему новое лекарство или лечение прописан, и как он вам поможет.Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему тест или процедура рекомендуются и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство или пройти тест или процедуру.
- Если вам назначен повторный прием, запишите дату, время и цель визита.
- Узнайте, как можно связаться со своим провайдером Если у вас есть вопросы.
Как я лечу анемию во время беременности: железо, кобаламин и фолиевая кислота | Кровь
Анемия является важным фактором риска как материнской, так и внутриутробной заболеваемости. Железодефицитная анемия связана с более высокими показателями преждевременных родов, новорожденных с низкой массой тела при рождении (LBW) и малыми для гестационного возраста (SGA). 7 Дефицит железа у матери влияет на концентрацию железа в пуповинной крови. 8 Дефицит железа у плода и новорожденного вызывает снижение слуховой памяти распознавания у младенцев, что отражает его влияние на развивающийся гиппокамп. 9 Дети, рожденные от железодефицитных матерей, демонстрируют нарушения обучения и памяти, которые могут сохраняться во взрослом возрасте. 10 Дефицит фолиевой кислоты, особенно во время зачатия, сильно коррелирует с увеличением дефектов нервной трубки (NTD). 11 Низкий уровень фолиевой кислоты в эритроцитах матери также связан с LBW и повышенным риском SGA. 12 Материнский статус витамина B12 (кобаламина) влияет на рост и развитие плода. Низкий уровень кобаламина связан с повышенным риском снижения мышечной массы плода и избыточного ожирения, повышенной инсулинорезистентности и нарушениями нервного развития. 13 Риски для матери включают усталость, бледность, тахикардию, плохую переносимость физических нагрузок и низкую производительность труда. 14 Истощение запасов крови во время родов может увеличить потребность в переливании крови, 15 преэклампсия, 16 отслойка плаценты, 17 сердечная недостаточность и связанная с этим смерть. 18 В этой статье мы представляем 3 случая лечения наиболее распространенных пищевых причин анемии беременных: дефицита железа, кобаламина и фолиевой кислоты.
Женщина 35 лет, поступившая в клинику на 35 неделе беременности, с утомляемостью, начавшейся на ранних сроках беременности, одышкой при физической нагрузке и беспокойным сном. В анамнезе был илеит Крона, длительная меноррагия и ранее были преждевременные роды из-за тяжелой преэклампсии.Ее пульс был 109; ее артериальное давление было 145/96 мм рт. В общем анализе крови: лейкоцитов 10,9 × 10 9 / л; Hb, 8,8 г / дл; гематокрит (Hct) 28,1%; средний корпускулярный объем (MCV) — 71 мкл; тромбоциты, 270 × 10 9 / л; ширина распределения эритроцитов 17,1. Месяцем ранее (для Hb, 8,5 г / дл, Hct, 26,9% и MCV, 76 мкл) пероральный прием железа был назначен акушером и вызвал тяжелый запор.
Дополнительные лабораторные данные по нашей 35-летней пациентке на 36 неделе беременности включали: сывороточное железо, 24 мкг / дл; TIBC, 623 мкг / дл; и ферритин, 6 мкг / л (нг / мл), что позволяет установить диагноз железодефицитной анемии.
Восполнение запасов железа может быть достигнуто пероральным или внутривенным введением железа. Выбор терапии зависит от степени анемии, срока беременности и факторов, влияющих на всасывание железа в желудочно-кишечном тракте.
Пероральное железо является передовой терапией железодефицитной анемии. Это недорого, доступно и эффективно. Однако до 70% пациентов испытывают значительные побочные эффекты со стороны желудочно-кишечного тракта (тошнота, запор, диарея, расстройство желудка и металлический привкус), которые препятствуют соблюдению режима лечения. 36 Во время беременности снижение перистальтики кишечника, вызванное повышенным содержанием прогестерона и увеличивающейся маткой, давящей на прямую кишку, усугубляется пероральным приемом железа. 37,38
Рекомендации по дозировке перорального железа варьируются от 60 до 200 мг элементарного железа в день. 2,21 Этого можно достичь с помощью таблеток по 325 мг (каждая из которых содержит 50-65 мг элементарного железа) от одного до трех раз в день. Кислый рН желудка способствует растворимости железа за счет превращения трехвалентного (Fe 3+ ) в двухвалентное (Fe 2+ ) железо для поглощения двенадцатиперстной кишкой.Всасыванию железа способствует аскорбат (который способствует переходу от Fe 3+ к Fe 2+ ), аминокислоты и дефицит железа, и замедляется из-за фитатов, дубильных веществ, антацидов и избытка железа. Наиболее часто назначаемыми препаратами железа являются сульфат железа, глюконат железа и фумарат железа. Сульфат железа с пролонгированным высвобождением (комплекс сульфата железа с полимерным комплексом) является наиболее переносимым пероральным препаратом и ассоциируется с хорошей комплаентностью, 39 , хотя замедленное высвобождение нарушает всасывание.Пациенты с дефицитом железа усваивают до 28% перорального железа при приеме без еды. 40 Общее количество абсорбированного железа увеличивается с увеличением дозы до максимальной 160 мг в день. Однако пероральный прием железа резко увеличивает гепсидин, и недавние данные показывают, что прием добавок два или три раза в день может иметь небольшое дополнительное преимущество по сравнению с приемом один раз в день. 41 Через две недели после начала приема перорального железа повышение гемоглобина на 1 г или более предполагает адекватное всасывание. 42 Замену следует продолжать до пополнения запасов железа (обычно 2–3 месяца) и до 6 недель после родов.
Внутривенное введение железа препятствует всасыванию в желудочно-кишечном тракте и поэтому является предпочтительным средством для пациентов с чувствительностью к глютену, воспалительными заболеваниями кишечника, желудочно-кишечной мальабсорбцией, после операции обходного желудочного анастомоза, гиперемезиса беременных или непереносимости перорального железа в анамнезе. Внутривенное введение железа превосходит пероральное железо в достижении устойчивого ответа на гемоглобин, снижении необходимости переливания эритроцитов и улучшении качества жизни при хронической сердечной недостаточности, 43 воспалительных заболеваний кишечника, 44 хронических заболеваний почек и гемодиализа, 45 и анемия, связанная с раком. 46
Несколько авторов сообщили, что парентеральная терапия железом во время беременности и в послеродовом периоде связана с более быстрым увеличением гемоглобина и / или лучшим восполнением запасов железа, чем пероральная терапия. 18,47-54 Пациентка 1 страдала илеитом Крона, меноррагией в анамнезе и, возможно, начала беременность с неоптимальными запасами железа. При сроке беременности 32 недели мы рекомендуем вводить железо внутривенно.
В первом триместре мы лечим дефицит железа пероральным приемом железа, оставляя внутривенное введение железа после 13-й недели. Это соответствует рекомендациям Комитета по лекарственным средствам для человека (CHMP) Европейского медицинского агентства. 55 Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) прямо не ограничивает использование внутривенного железа до окончания первого триместра. Поскольку было показано, что внутривенное введение железа повышает гемоглобин быстрее, чем пероральное железо, 45,51 мы предпочитаем лечить пациентов внутривенным введением железа во второй половине беременности.Некоторые исследователи сообщают о дополнительных преимуществах внутривенного введения железа по сравнению с пероральным приемом железа помимо более быстрого увеличения Hb. Брейманн и его коллеги набрали 252 женщины во втором и третьем триместре (недели 16-33), случайным образом назначив им пероральный сульфат железа или карбоксимальтозу железа (III) внутривенно. Улучшение гемоглобина и исходы новорожденных были одинаковыми в обеих группах, но жизнеспособность и социальное функционирование были лучше при внутривенном введении железа. 53
Все доступные препараты железа для внутривенного введения состоят из комплексов железо-углевод, состоящих из небольших сфероидальных частиц железо-углевод (Таблица 1).Углеводы служат оболочкой вокруг геля гидроксида железа ядра, позволяя медленное высвобождение элементарного железа, в то время как оставшиеся частицы остаются в коллоидной суспензии. 56,57 Доступные в настоящее время препараты железа для внутривенного введения обладают приемлемой безопасностью и эквивалентной эффективностью для населения в целом. 58,59 Все внутривенные препараты могут быть связаны с аллергическими реакциями, характеризующимися тошнотой, гипотонией, тахикардией, болью в груди, одышкой и отеком конечностей, которые обычно возникают в течение 24 часов после инфузии.Эти незначительные инфузионные реакции проходят самостоятельно, не требуют лечения, 60 и не должны ошибочно восприниматься как анафилаксия, 61 , и они редко повторяются при повторном введении. Эмпирическое использование стероидов перед повторным лечением может уменьшить незначительные реакции, которые возникают на следующий день. 62 Пациенты могут также испытывать самостоятельно купирующуюся артралгию, миалгию и / или головную боль в течение нескольких дней после инфузии, которые обычно реагируют на нестероидные противовоспалительные препараты.
| . | Препараты . | |||||
|---|---|---|---|---|---|---|
| Родовое название | Сахароза железа | Глюконат натрия и железа | LMW декстран железа | Ферумокситол | FCM | Изомальтозид железа | c 903 903 , CosmoFer | Feraheme | Ferinject, Injectafer, | Monofer (только для Европы) |
| Производитель | American Regent Inc | Sanofi Aventis Inc | Watson Pharma | AMAG 90 Pharmaceuticals | ||
| Углеводы | Сахароза | Глюконат | LMW декстран железа | Полиглюкозный сорбитол карбоксиметиловый эфир | Карбоксимальтоза | Изомальтозид |
| 366 90 мл 20 мг элементарного железа | 12.5 мг / мл | 50 мг / мл | 30 мг / мл | 50 мг / мл | 100 мг / мл | |
| TDI | Нет | Нет | Да | Нет | Да | Да |
| Требуемая тестовая доза | Нет | Нет | Да | Нет | Нет | Нет |
| Рекомендуемая максимальная доза | Несколько доз 200-300 мг | Несколько доз 125-187 .5 мг | Множественные дозы 100 мг или однократная инфузия 1000 мг | 2 инфузии 510 мг с интервалом 3-8 дней или разовая доза 1020 мг | 2 дозы 750 мг с интервалом 7 или более дней ( вес <50 кг) | Однократная инфузия в дозе 20 мг / кг (или 1000 мг) или до 3 доз по 500 мг в течение 7 дней |
| 2 дозы 15 мг / кг (или 1000 мг). мг) с интервалом в 7 или более дней, если вес> 50 кг | ||||||
| Время инфузии | В течение не менее 15 минут | 1 час | 1 час | 15 минут | 15 минут | 15 минут |
| Категория беременности | B | B | C | C | C | Не указано |
| . | Препараты . | |||||
|---|---|---|---|---|---|---|
| Родовое название | Сахароза железа | Глюконат натрия и железа | LMW декстран железа | Ферумокситол | FCM | Изомальтозид железа | c 903 903 , CosmoFer | Feraheme | Ferinject, Injectafer, | Monofer (только для Европы) |
| Производитель | American Regent Inc | Sanofi Aventis Inc | Watson Pharma | AMAG 90 Pharmaceuticals | ||
| Углеводы | Сахароза | Глюконат | LMW декстран железа | Полиглюкозный сорбитол карбоксиметиловый эфир | Карбоксимальтоза | Изомальтозид |
| 366 90 мл 20 мг элементарного железа | 12.5 мг / мл | 50 мг / мл | 30 мг / мл | 50 мг / мл | 100 мг / мл | |
| TDI | Нет | Нет | Да | Нет | Да | Да |
| Требуемая тестовая доза | Нет | Нет | Да | Нет | Нет | Нет |
| Рекомендуемая максимальная доза | Несколько доз 200-300 мг | Несколько доз 125-187 .5 мг | Множественные дозы 100 мг или однократная инфузия 1000 мг | 2 инфузии 510 мг с интервалом 3-8 дней или разовая доза 1020 мг | 2 дозы 750 мг с интервалом 7 или более дней ( вес <50 кг) | Однократная инфузия в дозе 20 мг / кг (или 1000 мг) или до 3 доз по 500 мг в течение 7 дней |
| 2 дозы 15 мг / кг (или 1000 мг) с интервалом в 7 или более дней, если вес> 50 кг | ||||||
| Время инфузии | В течение не менее 15 минут | 1 час | 1 час | 15 минут | 15 минут | 15 минут |
| Категория беременности | B | B | C | C | C | Не указано |
Мета-анализ 103 рандомизированных контролируемых испытаний, сравнивающих 10 391 пациента, получавшего внутривенное введение железа, с 4044 пациентами, получавшими пероральное железо, 1329 — без железа и 3335 — с плацебо, показал, что ни серьезные побочные эффекты, ни инфекции не увеличились при внутривенном введении железа. 63
Сахароза железа и глюконат натрия и железа отнесены к категории B при беременности FDA на основании исследований безопасности при беременности. Как высокомолекулярные (HMW), так и низкомолекулярные (LMW) декстраны железа сохраняют обозначение категории беременности C, несмотря на доказательства, свидетельствующие о том, что нежелательные явления, приписываемые декстрану железа, в основном связаны с препаратом HMW. 64 Примечательно, что в эти исследования не входили беременные женщины.Декстран железа HMW связан с повышенным риском анафилаксии и больше не доступен. 65 Наблюдательное исследование 189 женщин, получавших низкомолекулярный декстран железа во втором и третьем триместре, не выявило серьезных нежелательных явлений и только 2% временных инфузионных реакций. 66 Эти результаты подтвердили результаты других исследований, показывающих безопасность низкомолекулярного декстрана железа, 67,68 , который позволяет полностью заменить внутривенное введение железа за одну инфузию в течение 15-60 минут.Несмотря на хорошо установленную безопасность, низкомолекулярный декстран железа по-прежнему требует испытательной дозы.
Новые препараты железа для внутривенного введения, ферумокситол, FCM и изомальтозид железа основаны на углеводах с пониженными иммуногенными свойствами; Хотя не установлено, что эти аллергические реакции уменьшились, тестовая доза не требуется. Тем не менее, FCM и ферумокситол также отнесены FDA к категории C для беременных. Было показано, что FCM эффективен и безопасен при беременности (таблица 2).В проспективном исследовании Froessler и его коллеги пролечили 65 беременных женщин с FCM и сообщили об отсутствии серьезных побочных эффектов и изменений в мониторинге сердца плода. 69 Кроме того, Christoph et al обследовали 206 беременных женщин в сравнительном исследовании сахарозы железа и FCM и показали эквивалентные профили безопасности для обоих препаратов. 70 Мы рекомендуем проводить лечение беременных женщин с любой степенью дефицита железа для коррекции анемии и восполнения запасов ферритина как можно раньше.
Таблица 2.Примеры испытаний препаратов и дозирования железа внутривенно при беременности
| Ссылка / идентификатор исследования . | Дизайн . | Состав железа . | Участники . | Дозирование . | ||||
|---|---|---|---|---|---|---|---|---|
| Сахароза железа | ||||||||
| 47 | RCT | IS по сравнению с пероральным | 271 анемичная женщина IS, разделенная на 148 поздних беременностей | 200 мг инфузии -мг продолжительностью 30 минут с интервалом минимум 24 часа|||||
| 48 | РКИ | IS по сравнению с пероральными | 100 беременных пациентов, 24-34 недели | IS разделенные дозы 200 мг через день | ||||
| 113 | РКИ | IS против IM сорбита железа лимонной кислоты | 60 беременных, 12-32 недели | IS 200 мг, более 30 минут, каждая инфузия (в сумме согласно формуле общего дефицита железа ) | ||||
| 49 | РКИ | IS по сравнению с пероральным | 89 беременных пациенток, недели 14-36 | IS 200 мг каждая инфузия (в сумме по формуле общего l дефицит железа) | ||||
| 70 | Ретроспективное сравнительное наблюдение | IS vs FCM | 206 беременных женщин через 13 недель | IS 400 мг железа в неделю в 2 инфузиях с интервалом 48 ч, большинство пациентов FCM 1000 мг | ||||
| 50 | РКИ | IS по сравнению с пероральным | 260 беременных, 21-37 недели | IS 200 мг, либо всего 2 дозы (первая неделя 21-24, вторая неделя 28-32) или 3 дозы (третья неделя 35-37) | ||||
| 51 | РКИ | IS против перорального | 106 женщин в третьем триместре | IS при каждой инфузии, максимальная общая введенная доза составляла 200 мг, вводимая за 20-30 минут, общая доза составляла вводили в течение 5 дней, максимальная суточная доза составляла 400, обычно через день | ||||
| 52 | РКИ | IS по сравнению с пероральным | Неделя 24-28 | IS вводили по формуле * | ||||
| LMWID | ||||||||
| 66 | Ретроспективное обсервационное исследование | LMWID | 189 s и беременные женщины в третьем триместре | 67365 инфузия 100066 9036 1 час 903 | Нерандомизированное проспективное исследование | LMWID | 100 беременных через 12 недель | Однократная инфузия, количество вводится в соответствии с расчетным дефицитом железа |
| FCM | 365 | РКИ | FCM против перорального железа (сульфат железа) | 252 беременные женщины во втором или третьем триместре (гестационные недели 16-33) | 1000-1500 мг, в зависимости от веса и уровня гемоглобина: Вес < 66 кг, Hb 8-9: 3 × 500 мг железа в течение 2 недель от исходного уровня; Вес <66 кг, Hb 9-10.5/11: 2 × 500 мг железа в течение 2 недель от исходного уровня; Вес> 66 кг, Hb 8-9: 1 × 1000 мг железа, затем 1 × 500 мг железа через 1 неделю; Вес> 66 кг, Hb 9-10,5 / 11: 1 × 1000 мг железа | |||
| 69 | Проспективное наблюдение | FCM | 65 беременных, второй и третий триместры | FCM 15 мг / кг | ||||
| 114 | Ретроспективное наблюдение | FCM | 64 беременных | FCM 1000 мг однократной инфузией продолжительностью 15 минут еженедельно.Большинство из них получили только 1 дозу. | ||||
| 68 † | Ретроспективное сравнительное наблюдение | FCM против LMWID | 92 беременных | FCM в дозах до 1000 мг. LMWID максимум 1000 мг | ||||
| 115 | Открытое пилотное исследование | FCM | 19 женщин в третьем триместре беременности с синдромом беспокойных ног | Вводили 500 или 700 мг FCM в течение 20 минут |
| Ссылка / идентификатор исследования . | Дизайн . | Состав железа . | Участники . | Дозирование . | ||||
|---|---|---|---|---|---|---|---|---|
| Сахароза железа | ||||||||
| 47 | RCT | IS по сравнению с пероральным | 271 анемичная женщина IS, разделенная на 148 поздних беременностей | 200 мг инфузии -мг продолжительностью 30 минут с интервалом минимум 24 часа|||||
| 48 | РКИ | IS по сравнению с пероральными | 100 беременных пациентов, 24-34 недели | IS разделенные дозы 200 мг через день | ||||
| 113 | РКИ | IS против IM сорбита железа лимонной кислоты | 60 беременных, 12-32 недели | IS 200 мг, более 30 минут, каждая инфузия (в сумме согласно формуле общего дефицита железа ) | ||||
| 49 | РКИ | IS по сравнению с пероральным | 89 беременных пациенток, недели 14-36 | IS 200 мг каждая инфузия (в сумме по формуле общего l дефицит железа) | ||||
| 70 | Ретроспективное сравнительное наблюдение | IS vs FCM | 206 беременных женщин через 13 недель | IS 400 мг железа в неделю в 2 инфузиях с интервалом 48 ч, большинство пациентов FCM 1000 мг | ||||
| 50 | РКИ | IS по сравнению с пероральным | 260 беременных, 21-37 недели | IS 200 мг, либо всего 2 дозы (первая неделя 21-24, вторая неделя 28-32) или 3 дозы (третья неделя 35-37) | ||||
| 51 | РКИ | IS против перорального | 106 женщин в третьем триместре | IS при каждой инфузии, максимальная общая введенная доза составляла 200 мг, вводимая за 20-30 минут, общая доза составляла вводили в течение 5 дней, максимальная суточная доза составляла 400, обычно через день | ||||
| 52 | РКИ | IS по сравнению с пероральным | Неделя 24-28 | IS вводили по формуле * | ||||
| LMWID | ||||||||
| 66 | Ретроспективное обсервационное исследование | LMWID | 189 s и беременные женщины в третьем триместре | 67365 инфузия 100066 9036 1 час 903 | Нерандомизированное проспективное исследование | LMWID | 100 беременных через 12 недель | Однократная инфузия, количество вводится в соответствии с расчетным дефицитом железа |
| FCM | 365 | РКИ | FCM против перорального железа (сульфат железа) | 252 беременные женщины во втором или третьем триместре (гестационные недели 16-33) | 1000-1500 мг, в зависимости от веса и уровня гемоглобина: Вес < 66 кг, Hb 8-9: 3 × 500 мг железа в течение 2 недель от исходного уровня; Вес <66 кг, Hb 9-10.5/11: 2 × 500 мг железа в течение 2 недель от исходного уровня; Вес> 66 кг, Hb 8-9: 1 × 1000 мг железа, затем 1 × 500 мг железа через 1 неделю; Вес> 66 кг, Hb 9-10,5 / 11: 1 × 1000 мг железа | |||
| 69 | Проспективное наблюдение | FCM | 65 беременных, второй и третий триместры | FCM 15 мг / кг | ||||
| 114 | Ретроспективное наблюдение | FCM | 64 беременных | FCM 1000 мг однократной инфузией продолжительностью 15 минут еженедельно.Большинство из них получили только 1 дозу. | ||||
| 68 † | Ретроспективное сравнительное наблюдение | FCM против LMWID | 92 беременных | FCM в дозах до 1000 мг. LMWID максимум 1000 мг | ||||
| 115 | Открытое пилотное исследование | FCM | 19 женщин в третьем триместре беременности с синдромом беспокойных ног | Вводили 500 или 700 мг FCM в течение 20 минут |
Пациентка 1 была на 35 неделе беременности и без происшествий лечилась декстраном железа с низким молекулярным весом.Если бы она обратилась до 13-й недели беременности и была способна переносить пероральное введение железа, мы бы лечили пероральным железом с последующим наблюдением через 2 недели (и после 13-й недели) для оценки ответа и определения потребности в внутривенном введении. утюг. В таблицах 1 и 2 показаны характеристики и схемы дозирования препаратов железа для внутривенного введения, обеспечивающие безопасность во время беременности.
До введения общенациональных программ обязательного обогащения фолиевой кислотой дефицит фолиевой кислоты был второй по частоте причиной анемии во время беременности. 71 Распространенность дефицита фолиевой кислоты во время беременности колеблется от 1% до 50% и выше в экономически неблагополучных регионах мира. Многочисленные исследования показывают, что распространенность дефицита как фолиевой кислоты, так и кобаламина увеличивается с приближением срока беременности. 72
Фолат и кобаламин участвуют в метаболизме тетрагидрофолатов и необходимы для синтеза ДНК для роста плода и роста тканей матери. 73 Пищевой фолат всасывается в тощей кишке. Плохое питание, кишечная мальабсорбция и повышенная потребность в росте плода могут способствовать дефициту фолиевой кислоты. Кобаламин присутствует в животном белке и всасывается в подвздошной кишке. R-белок (гаптокоррин), секретируемый слюнными железами, связывает кобаламин в желудке и транспортирует кобаламин в двенадцатиперстную кишку, где протеазы поджелудочной железы расщепляют R-белок. Затем кобаламин высвобождается и связывается с внутренним фактором, высвобождаемым париетальными клетками желудка.Комплекс кобаламин-внутренний фактор впоследствии связывается с рецепторами на энтероцитах подвздошной кишки. Атрофический гастрит, ингибиторы протонной помпы и мальабсорбция увеличивают риск дефицита кобаламина. 74
Бариатрическая хирургия в США увеличилась на 800% в период с 1998 по 2005 год, при этом на долю женщин приходилось 83% операций в возрастной группе от 18 до 45 лет. 75 В ретроспективном исследовании анемия была обнаружена у 17% пациентов, перенесших бариатрическую операцию, низкий уровень ферритина — у 15%, низкий уровень кобаламина — у 11% и низкий уровень фолиевой кислоты в эритроцитах — у 12%. 76
У большинства беременных женщин с дефицитом фолиевой кислоты или кобаламина не наблюдается макроцитоза, 74,77 , который может быть замаскирован дефицитом железа или лежащим в основе незначительным талассемическим фенотипом. Кроме того, от 2% до 5% беременных с нормоцитарной анемией имеют легкие мегалобластические изменения в костном мозге, которые разрешаются при приеме добавок фолиевой кислоты. 74
Кобаламин в сыворотке измеряет кобаламин, связанный с 2 циркулирующими связывающими белками, гаптокоррином и транскобаламином.У небеременных пациентов уровень кобаламина в сыворотке <200 пг / мл (<148 пмоль / л) является диагностическим признаком дефицита кобаламина, тогда как уровни выше 300 считаются нормальными. Уровни в диапазоне от 200 до 300 пг / мл являются пограничными, и возможен дефицит кобаламина. 78 Примечательно, что нет разницы в уровнях метаболитов гомоцистеина и метилмалоновой кислоты у беременных с субнормальным уровнем кобаламина по сравнению с беременными женщинами с нормальным уровнем 79,80 , что позволяет предположить, что низкий уровень кобаламина во время беременности может не отражать истинную ткань дефицит.«Физиологическое» снижение уровня кобаламина наблюдается у 20% беременных женщин, что невозможно отличить от явного дефицита при обычных лабораторных исследованиях. 79,81,82 Холотранскобаламин (биологически активный кобаламин, связанный с транскобаламином) не снижается во время беременности и был предложен в качестве маркера дефицита кобаламина во время беременности. 83 Холотранскобаламин недоступен для клинического использования. Концентрация фолиевой кислоты в сыворотке крови <2 нг / мл является диагностическим признаком дефицита фолиевой кислоты, тогда как уровни выше 4 нг / мл эффективно исключают дефицит.Уровни в диапазоне от 2 до 4 нг / мл являются пограничными. 84 На фолат сыворотки может повлиять недавнее пероральное / диетическое потребление, что ограничивает ценность одного теста. Хотя фолиевая кислота в эритроцитах не подвержена такому влиянию, сывороточный фолат более доступен, и в большинстве случаев измерение фолиевой кислоты в эритроцитах может быть зарезервировано для пациентов с погранично низкими значениями сыворотки.
Из-за значительных последствий дефицита фолиевой кислоты для развития нервной трубки добавление фолиевой кислоты является стандартным компонентом дородовой помощи в США и Канаде.Инициативы общественного здравоохранения национального масштаба, требующие обогащения муки фолиевой кислотой в Соединенных Штатах и Канаде, оказались эффективными в значительном сокращении распространенности NTD. 85 Напротив, Хошнуд и др. В обсервационном исследовании 11 353 случаев ДНТ у ~ 12,5 миллионов рождений в 19 странах Европы не показали изменений в распространенности ДНТ в период с 1991 по 2011 год, несмотря на давние рекомендации, поощряющие добавление фолиевой кислоты. и наличие добровольного обогащения фолиевой кислотой. 86 При отсутствии обязательного обогащения, распространенность NTD в Европе осталась неизменной.
Обогащение пищевых продуктов фолатом в Соединенных Штатах рекомендуется, потому что нервная трубка закрывается примерно на 26 день беременности, когда большинство женщин еще не знают, что они беременны. Однонуклеотидный полиморфизм (SNP) C677T MTHFR представляет более высокий риск NTD, и такие матери имеют более высокие потребности в фолиевой кислоте.Тем не менее, SNP может обеспечить большую защиту от развития анемии и, возможно, даже выживание матери. Это может объяснить высокую частоту аллелей этого полиморфизма в некоторых популяциях за счет давления отбора. 87
ВОЗ рекомендует беременным женщинам принимать 400 мкг фолиевой кислоты в день на ранних сроках беременности и до 3 месяцев после родов. Служба общественного здравоохранения США и CDC рекомендуют то же самое для всех женщин детородного возраста (15-45 лет) для предотвращения расщелины позвоночника и анэнцефалии. 88
Большинство витаминов для беременных содержат 1 мг фолиевой кислоты, чего более чем достаточно для удовлетворения повышенных потребностей беременных. Более высокая доза добавок, 5 мг в день, рекомендуется женщинам с повышенной потребностью в фолиевой кислоте (многоплодная беременность, гемолитические расстройства, нарушения метаболизма фолиевой кислоты) и женщинам с повышенным риском NTD (личный или семейный анамнез NTD, прегестационный диабет, эпилепсия на вальпроате или карбамазепине).
Из-за относительно большого количества кобаламина, хранящегося в организме человека, дефицит кобаламина во время беременности встречается гораздо реже, чем дефицит фолиевой кислоты. Однако чем больше беременных женщин подверглись бариатрической хирургии, тем выше риск дефицита кобаламина. Мид и др. Обследовали 113 женщин, перенесших операцию обходного желудочного анастомоза и родивших 150 детей, и показали низкий уровень кобаламина более чем у 10% пациентов после билиопанкреатического отведения, желудочного обходного анастомоза по Ру или рукавной гастрэктомии. 89
ВОЗ и Национальные институты здравоохранения США (NIH) рекомендуют более высокую суточную дозу кобаламина у беременных женщин, чем у небеременных (2,6 против 2,4 мкг в день) 90,91 для поддержки неврологического развития плода. Задержка роста, общая гипотония и потеря нейромоторных навыков описаны у младенцев от матерей с дефицитом кобаламина. 92 Кроме того, добавка кобаламина улучшает двигательные функции и регургитацию у младенцев с дефицитом кобаламина. 93 Примечательно, что гематологические нарушения, вызванные дефицитом кобаламина, могут реагировать на добавление фолиевой кислоты, оставляя без внимания другие последствия дефицита кобаламина. Поэтому быстрое распознавание дефицита кобаламина и быстрое лечение имеют большое значение.
Пациент 2 подвергался риску дефицита кобаламина (и железа) в результате бариатрических процедур. Она получала внутримышечно 1000 мкг кобаламина каждые 4 недели во время беременности и в послеродовой период с рекомендацией для пожизненной заместительной терапии.Наша практика заключается в лечении всех беременных женщин с лабораторными данными, указывающими на дефицит кобаламина, независимо от причины.
Лечение дефицита кобаламина во время беременности аналогично лечению вне беременности и может быть достигнуто путем перорального или парентерального восполнения. При пероральном приеме 1000 мкг витамина кобаламина в день следует контролировать уровни сыворотки, чтобы обеспечить адекватное восполнение. Для пациентов, перенесших бариатрическую операцию или другие состояния, которые могут препятствовать всасыванию в кишечнике, сублингвальный кобаламин является альтернативой пероральному, 94 , а пациентам с неврологическими особенностями, связанными с дефицитом кобаламина, предпочтительным является парентеральное лечение.
Дополнительные результаты у 27-летнего пациента из Нигерии с лихорадкой включали: сывороточное железо, 20 мкг / дл; TIBC, 600 мкг / дл; ферритин, 4 мкг / л; и кобаламин 113 пг / мл. В мазке крови обнаружены малярийные паразиты. ВИЧ, гепатиты B и C были отрицательными. Лактатдегидрогеназа и билирубин в норме. Абсолютное количество ретикулоцитов составляло 20 000 / мкл. Был установлен диагноз анемии из-за сочетанного дефицита железа, дефицита кобаламина и малярии.Было проведено лечение малярии. Она получала 6 единиц эритроцитов и 1000 мкг гидроксикобаламина внутримышечно в день в течение 1 недели. После разрешения паразитемии назначали 200 мг сульфата железа и 5 мг фолиевой кислоты в день.
Малярия представляет серьезную угрозу для здоровья беременных женщин. Ежегодно 23 миллиона женщин заболевают в эндемичных по малярии зонах в Африке. 95 Распространенность выше у первородящих, чем у небеременных женщин. Plasmodium falciparum — преобладающий вид. Малярия, заразившаяся во время беременности, увеличивает риск развития анемии у матери, заражает плод (врожденная малярия) и ассоциируется с низкой массой тела и повышенной детской смертностью. 96
Профилактика малярии снижает неонатальную смертность. 97 Для беременных женщин в районах со средним и высоким уровнем передачи малярии ВОЗ рекомендует периодическое профилактическое лечение во время беременности с использованием не менее 3 доз сульфадоксин-пириметамина во втором и третьем триместрах, 98 в сочетании с применением инсектицидов. обработанные москитные сетки.Пациент в случае 3 получил сульфадоксин-пириметамин в соответствии с рекомендациями.
Тяжелая анемия наблюдается в районах с очень высокой степенью передачи малярии и чаще всего встречается у маленьких детей и беременных женщин. 99 Распространенность малярийной анемии в эндемичных районах Африки составляет от 60% до 80% среди беременных женщин. 100 Патогенез включает прямое разрушение паразитизированных и непаразитизированных эритроцитов (внесосудистый и внутрисосудистый гемолиз), секвестрацию эритроцитов в селезенке и печени, подавление костного мозга и дизеритропоэз. 101
Взаимосвязь между дефицитом железа и малярией была предметом интенсивных исследований, поскольку эти два фактора часто сосуществуют. In vitro, P falciparum инфицирует эритроциты людей с дефицитом железа менее эффективно, чем эритроциты людей с высоким содержанием железа, 102 — результат, подтвержденный клиническими исследованиями. Поперечное исследование 445 беременных женщин Танзании показало, что дефицит железа снижает риск плацентарной малярии. 103 В исследовании случай-контроль, проведенном в Малави, дефицит железа у 112 женщин с плацентарной малярией встречался реже, чем у 110 женщин без него. 104 В Кокрановском систематическом обзоре 35 рандомизированных контролируемых исследований, посвященных оценке приема добавок железа у детей, живущих в районах с гиперэндемической или голоэндемической передачей малярии, железо не вызывало чрезмерного клинического проявления малярии. 105 В этот обзор не вошли беременные женщины. Предоставление дополнительных препаратов железа беременным женщинам в эндемичных по малярии районах вызывает споры из-за опасений, что терапия препаратом железа может усугубить инфекцию.Было показано, что пероральное введение железа ex vivo способствует росту бактерий. 106 В двух исследованиях беременных женщин в странах с малярией не было различий в плацентарной малярии и паразитемии между теми, кто получал железо, и теми, кто не получал. 107
Третий случай иллюстрирует сложность анемии во время беременности в районах, где наблюдается малярия.
Пациент 3 получил кровь.Наряду с профилактическими мерами, быстрый доступ к безопасным продуктам крови имеет решающее значение для снижения связанной с анемией смертности среди женщин в развивающихся странах. 108 Наиболее частыми показаниями для взятия крови в странах Африки к югу от Сахары являются материнское кровотечение, травма и анемия, связанная с малярией. 109 В исследовании служб переливания крови в Малави средний уровень гемоглобина у переливаемых пациентов составлял 4,8 г / дл, и 17% (18 из 104) получали беременные женщины. 110
Рекомендации по лечению послеродовых кровотечений были опубликованы рядом акушерских обществ.Последние французские руководства рекомендуют переливание крови при послеродовом кровотечении, чтобы поддерживать концентрацию гемоглобина> 8 г / дл. 111
Последние рекомендации по переливанию крови AABB (ранее Американская ассоциация банков крови) основаны на 12 587 пациентах, включенных в 31 подходящее рандомизированное контролируемое исследование в неакушерских условиях. Они рекомендуют использовать ограничительный порог трансфузии гемоглобина 7 г / дл для гемодинамически стабильных госпитализированных взрослых пациентов.Доказательная база, поддерживающая этот подход в акушерстве, ограничена. Поэтому клиницисты должны учитывать гемоглобин, общий клинический контекст, предпочтения пациента и альтернативные методы лечения при принятии решения о переливании крови пациенту. 112
Уровни материнского гемоглобина во время беременности и их связь с массой новорожденных при рождении
Иран J Ped Hematol Oncol. 2015; 5 (4): 211–217.
Опубликовано онлайн 10 декабря 2015 г.
F Moghaddam Tabrizi
1 Доцент кафедры сестринского дела и акушерства, Исследовательский центр репродуктивного здоровья, Университет медицинских наук Урмия, Урмия, Иран.
S Barjasteh
2 Студент со степенью магистра акушерства, Студенческий исследовательский центр Университета медицинских наук Урмия, Урмия, Иран
1 Доцент кафедры сестринского дела и акушерства Исследовательского центра репродуктивного здоровья Университета медицинских наук Урмии , Урмия, Иран.
2 Студент магистратуры по акушерству, Студенческий исследовательский центр, Университет медицинских наук Урмия, Урмия, Иран
* Автор для переписки: Могхаддам Табризи Ф. MD, доцент кафедры сестринского дела и акушерства, Исследовательский центр репродуктивного здоровья, Урмия Университет медицинских наук, Урмия, Иран. E-mail: [email protected]
Поступила в редакцию 24 июля 2015 г .; Принято 5 ноября 2015 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution, (http: // creativecommons.org / licenses / by / 3.0 /), который разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. Эта статья цитируется в других статьях PMC.Abstract
Предпосылки
Анемия во время беременности связана с повышенным уровнем материнской и перинатальной смертности, преждевременными родами, низкой массой тела при рождении и другими неблагоприятными исходами
Материалы и методы
Проспективное исследование было проведено на 1405 иранских беременных женщинах. которые доставили в течение 2015 года.У всех субъектов брали кровь для измерения гемоглобина (Hb) в течение 16-19 недель, 22-24 недель и 34-36 недель беременности. По уровню гемоглобина делится на 4 группы. Группа 1; Hb> 10,1 г / 100 мл (контрольная группа), группа 2; Hb = 8,1-10 г / 100 мл (легкая анемия) Группа 3; Hb = 6,5-8 г / 100 мл (умеренная анемия) Группа 4; Hb <6,5 г / 100 мл (тяжелая анемия). После родов новорожденных взвешивали в течение 24 часов после рождения. Сравнивали материнский гемоглобин и вес при рождении.
Результаты
Распространенность анемии составила 20,2% (Hb <10 г / дл). Из них 16,2% имели умеренную анемию (Hb = 6,5-8 г / дл) и 83,8% имели легкую анемию (Hb = 8,1-10 г / дл). Тяжелой анемии у беременных не выявлено. Уровень гемоглобина в группе без анемии снизился во втором триместре. Беременные женщины с гемоглобином менее 10 г / дл, считающиеся анемичными, рожали новорожденных с массой тела при рождении 2,6 кг, в то время как беременные женщины с более высоким уровнем гемоглобина (> 10 г / дл), считающиеся нормальными, рожали более тяжелых и нормальных детей. (3.3 кг). Тяжесть анемии в течение трех триместров была тесно связана с массой новорожденных при рождении.
Заключение
Низкие значения гемоглобина в течение трех триместров беременности были связаны с низкой массой тела при рождении в Иране. Анемия может привести к задержке внутриутробного роста.
Ключевые слова: Уровень гемоглобина, масса тела при рождении, беременность
Введение
Анемия — серьезная проблема здоровья, от которой страдают от 25% до 50% населения мира и примерно 50% беременных женщин (1).Анемия во время беременности связана с повышенным уровнем материнской и перинатальной смертности, преждевременными родами, низкой массой тела при рождении и другими неблагоприятными исходами (2). Барути в систематическом обзоре проиллюстрировал, что частота анемии в Иране составляет 4,8-17,5 процента (3).
Во время беременности анемия увеличилась более чем в четыре раза с первого по третий триместр (4). Это хорошо известный факт, что в середине триместра наблюдается физиологическое падение гемоглобина (Hb) (5). Это физиологическое падение объясняется увеличением объема плазмы и, следовательно, уменьшением вязкости крови (6), что приводит к улучшению кровообращения в плаценте (7).
Исследования показали, что концентрации гемоглобина и гематокрита (Hct) обычно снижаются в течение первого триместра и достигают самых низких уровней в конце второго триместра и снова повышаются в третьем триместре беременности (9). Согласно классификации Всемирной организации здравоохранения (ВОЗ), беременные с уровнем гемоглобина менее 11,0 г / дл в первом и третьем триместрах и менее 10,5 г / дл во втором триместре считаются страдающими анемией () (11). Анемия у беременных женщин, пагубно влияющая на рост плода и исход беременности (12, 13).Низкая масса тела при рождении и преждевременные роды постоянно связаны с анемией во время беременности (14-17). Yi et al., Показали, что анемия, но не концентрация гемоглобина до беременности, была связана с повышенным риском преждевременных родов (18). Kozuki et al. Сообщили, что материнская анемия от умеренной до тяжелой, но не легкой степени, по-видимому, связана с задержкой внутриутробного роста (19). Улучшение пренатальной средней концентрации гемоглобина линейно увеличивало массу тела при рождении (14). В другом исследовании низкий вес при рождении и маленький для гестационного возраста увеличивались с увеличением тяжести анемии у корейских женщин (18).Haggaz et al. в метаанализе показал, что анемия на ранних сроках беременности, но не на поздних сроках беременности, была связана с несколько повышенным риском преждевременных родов и низкой массой тела при рождении (20), в то время как Ahankari et al. в исследовании систематического обзора обнаружили, что анемия на первых порах и третий триместр был связан с повышенным риском низкой массы тела при рождении, и они подчеркнули, что гемоглобин необходимо регулярно исследовать во время беременности, а женщин с низким уровнем гемоглобина следует лечить, чтобы минимизировать вредное воздействие на здоровье новорожденных (1).На основании обзора литературы, оценка уровня гемоглобина, в котором триместр следует принимать за стандарт, все еще не ясна. Таким образом, важно понимать наиболее уязвимое время для плода в связи с анемией во время беременности. Настоящее исследование было разработано для наблюдения за влиянием уровня гемоглобина в течение различных триместров беременности на исход бесплодной беременности и рост плода.
Таблица I
Корректировка уровня гемоглобина для неизвестного ВОЗ триместра (10).
| Гемоглобин (г / дл) | |
|---|---|
| Первый | -1.0 г / дл |
| Второй | -1,5 г / дл |
| Третий | -1,0 г / дл |
| Неизвестно | -1,0 г / дл |
Вес пациентов измеряли по стандартной методике в течение 24 часов после рождения (21). Для взвешивания младенцев использовались весы-балки с точностью до 50 г.Младенцев взвешивали в минимальном количестве одежды, пока ребенок отдыхал. Из-за нормального распределения всех данных для определения различий в трех группах использовался дисперсионный анализ (ANOVA) с последующим апостериорным тестом.
Результаты
В данном исследовании было отобрано 1405 беременных женщин, и изучались изменения концентрации гемоглобина в течение 3 триместров и ее связь с массой тела новорожденных при рождении. Демографический профиль матерей показан в. Средний возраст беременных — 26 лет.1 ± 5,8 года, возраст — от 18 до 40 лет. Большинство (41%) беременных были в возрастной группе 26-36 лет. Содержание гемоглобина в течение трех триместров беременности представлено в. Как видно, распространенность анемии составила 20,2% (Hg <11 г / дл). Из них 16,2% имели анемию средней степени (Hg = 7-8,9 г / дл) и 83,8% имели легкую анемию (Hg = 9-10,9 г / дл). В настоящем исследовании тяжелой анемии у беременных женщин не выявлено. Из этого следует, что наблюдалась значительная разница в среднем уровне гемоглобина у женщин без анемии в течение трех триместров.Средний уровень гемоглобина во втором триместре значительно снизился (p <0,05) во втором триместре беременности. Уровни гемоглобина в настоящем исследовании были разделены на разные уровни на основе классификации ВОЗ. Согласно классификации Всемирной организации здравоохранения беременные с уровнем гемоглобина менее 10 г / дл в первом и третьем триместрах относились к категории женщин с анемией. Женщины с анемией в третьем триместре беременности и с уровнем гемоглобина 8.1-10 г / дл, 6,5-8 г / дл и <6,5 г / дл были классифицированы как имеющие легкую, среднюю и тяжелую анемию соответственно (ВОЗ / ЮНИСЕФ / UNO.IDA, 1998). Как показано в, беременные женщины с гемоглобином менее 10 г / дл, считающиеся анемичными, рожали новорожденных с массой тела при рождении 2,6 кг, в то время как беременные женщины с более высоким уровнем гемоглобина (> 10 г / дл), считавшимися нормальными, рожали. более тяжелым и нормальным малышам (3,3 кг). Эти данные показали, что уровень гемоглобина у беременных женщин увеличился, а также увеличилась масса новорожденных при рождении.Разные верхние индексы указывают на значительную разницу на уровне 5%, как показывает тест Post hoc Bonferroni.
Таблица II
Демографическая информация о беременных женщинах (n = 1405)
| Категория | N | Процент | |
|---|---|---|---|
| Возрастная группа (лет) | 90664 <2014 903 18 | ||
| 20-26 | 506 | 36 | |
| 26-36 | 576 | 41 | |
| 7036614 9017 | |||
| 26.1 ± 5,8 | |||
| Уровень образования | |||
| ≤ Среднее | 253 | 18 | |
| Окончил колледж | 478 | 34 | |
| Финансовое положение | |||
| Нет проблем с деньгами | 281 79017 966 966 966281 9017 966 96651 | ||
| Недостаточно | 407 | 29 |
Таблица III
Сравнение изменений концентрации гемоглобина (Среднее ± стандартное отклонение) в течение трех триместров беременности
| 90 358 | Неанемичный (79.8%) | Анемичный (20,2%) | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Триместры | n = 1121 (79,8%) | значение p | легкое n = 83 (83,8%) | значение P | 16умеренное = 46 (16,2%) | P-значение | ||||||||
| Первый | 10,65 ± 1,90 a | 0,035 | 9,40 ± 1,40 a | 0,082 | 8,33 ± 1,08 | 0,082 | 8,33 ± 1,08| Второй | 9.395 ± 1,10 б | 9,42 ± 1,81 а | 8,38 ± 0,99 а | Третий | 11,30 ± 0,83 в | 8,99 ± 0,80 7,31 Ь 0,0 | |
Таблица IV
Классификация анемии на основе оценки гемоглобина в течение трех триместров беременности (n = 1405
| триместры Гемоглобин | Классификация гематоглобина | dl) | Вес при рождении (г) | |
|---|---|---|---|---|
| Первый | Средний | 6.5-8 | 2609 ± 431 a | |
| Легкий | 8.1-10 | 2701 ± 512 b | ||
| Нормальный | 14 | 14 | ||
| Второй | Умеренный | 6,5-8 | 2615 ± 611 a | |
| Мягкий | 8,1-10 | 2697 ± 610 b 9017 | 914 936 914 914 > 10.13271 ± 504 c | |
| Третий | Умеренный | 6.5-8 | 2604 ± 634 a | |
| 70366 | 10 | |||
| Нормальный | > 10,1 | 3301 ± 623 c |
Обсуждение
Это исследование продемонстрировало, что распространенность анемии среди беременных женщин Ирана в Урмии составляет 20,2% (n = 1405).Другие исследования показали более высокую степень анемии во время беременности, например, 87% в Индии (22), 58,6% в Китае (23), 50% в Южной Азии (24) и 43% в Турции (25).
Низкая распространенность анемии в настоящем исследовании может быть связана с более частым употреблением добавок железа. Поскольку женщин чаще посещали для дородового наблюдения, поэтому при каждом посещении им предлагали принимать добавки. Таким образом, похоже, что показатели железодефицитной анемии в этом исследовании относительно ниже, чем в других исследованиях.По результатам, уровень гемоглобина в группе без анемии снизился во втором триместре. Снова уровень гемоглобина увеличился в третьем триместре, и было обнаружено, что он похож на первый триместр.
Это сопоставимо со средним уровнем гемоглобина, зарегистрированным во время беременности в других исследованиях (26-29), в которых они обнаружили U-образную кривую уровней гемоглобина во время беременности, с более высоким средним уровнем гемоглобина при ранних беременностях (12-16 недель) и при поздних сроках беременности (≥37 недель), чем в середине беременности (28–33 недели).Снижение среднего гемоглобина во втором триместре беременности связано с увеличением плазмы. Спад в середине триместра у матерей без анемии не наблюдался у матерей с анемией. Аналогичные результаты были получены и в других исследованиях (22, 30). Средний вес новорожденных при рождении в обеих группах матерей с анемией и без анемии находился в клинических нормальных пределах независимо от триместра. Между тремя группами в течение трех триместров наблюдались значительные различия в значениях массы тела при рождении. Более высокий уровень гемоглобина связан с более высокими значениями массы тела при рождении.Младенцы, рожденные от матерей с анемией, имели меньшую массу тела при рождении по сравнению с матерями, не страдающими анемией. Другие исследования (14, 28, 29, 32, 33) согласуются с текущим исследованием и демонстрируют важность нормального уровня гемоглобина для исхода беременности. Существует множество доказательств того, что железодефицитная анемия у матери во время беременности может приводить к низкой массе тела при рождении (34). Например, Bodeau-Livinec et al., Обнаружили, что женщины без анемии в течение третьего триместра по сравнению с женщинами с тяжелой анемией имели более высокий риск рождения с низкой массой тела после корректировки на возможные мешающие факторы (35).
Заключение
Это исследование показало, что низкий статус пренатального гемоглобина связан с низкой массой тела при рождении у новорожденных.
Список литературы
1. Аханкари А., Леонарди-Би Дж. Гемоглобин матери и вес при рождении: систематический обзор и метаанализ. Международный журнал медицинской науки и общественного здравоохранения. 2015; 4 (4) [Google Scholar] 2. Sukrat B, Wilasrusmee C, Siribumrungwong B, McEvoy M, Okascharoen C, Attia J и др. Концентрация гемоглобина и исходы беременности: систематический обзор и метаанализ.Международное исследование BioMed. 2013; 2013 [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Барути Э., Резазадехкермани М., Садегирад Б., Мотагипишех С., Тайери С., Араби М. и др. Распространенность железодефицитной анемии среди беременных женщин Ирана; систематический обзор и метаанализ. Журнал репродукции и бесплодия. 2010; 11 (1) [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Чанг С.С., О’Брайен К.О., Натансон М.С., Манчини Дж., Виттер ФР. Концентрация гемоглобина влияет на исход родов у беременных афроамериканских подростков.Журнал питания. 2003. 133 (7): 2348–2355. [PubMed] [Google Scholar] 5. Калайвани К. Распространенность и последствия анемии у беременных. Индийский J Med Res. 2009. 130 (5): 627–633. [PubMed] [Google Scholar] 6. Карлин А., Альфиревич З. Физиологические изменения беременности и наблюдение. Лучшие практики и исследования в области клинического акушерства и гинекологии. 2008. 22 (5): 801–823. [PubMed] [Google Scholar] 7. Тан Э.К., Тан ЭЛ. Изменения физиологии и анатомии во время беременности. Лучшие практики и исследования в области клинического акушерства и гинекологии.2013. 27 (6): 791–802. [PubMed] [Google Scholar] 8. Нестель П. Корректировка значений гемоглобина в программах обследований. Вашингтон, округ Колумбия: Международная консультативная группа по пищевой анемии, Институт питания человека ILSI; 2002. С. 2–4. [Google Scholar] 9. Laflamme EM. Концентрация материнского гемоглобина и исход беременности: исследование эффектов повышения в Эль-Альто, Боливия. Журнал медицины Макгилла. 2011; 13 (1) [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. ВОЗ U; УООН. Железодефицитная анемия: оценка, профилактика и контроль.Руководство для руководителей программ. Женева: Всемирная организация здравоохранения; 2001. WHO / NHD / 01.3, 2013. [Google Scholar] 11. ВОЗ / ЮНИСЕФ / ООН; ИДА. Профилактика, оценка и контроль. Отчет о консультации ВОЗ / ЮНИСЕФ / ООН. Женева: ВОЗ; 1998. [Google Scholar] 13. Аль-Фарси Ю.М., Брукс Д.Р., Верлер М.М., Кабрал Х.Дж., Аль-Шафей М.А., Валленбург ХК. Влияние высокого паритета на возникновение анемии у беременных: когортное исследование. BMC при беременности и родах. 2011; 11 (1): 7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Haider BA, Olofin I, Wang M, Spiegelman D, Ezzati M, Fawzi WW.Анемия, пренатальное употребление железа и риск неблагоприятных исходов беременности: систематический обзор и метаанализ. Bmj. 2013: 346. [Бесплатная статья PMC] [PubMed] [Google Scholar] 15. Себастьян Т., Ядав Б., Джеясилан Л., Виджаяселви Р., Хосе Р. Смолл для родов в гестационном возрасте среди южно-индийских женщин: временная тенденция и факторы риска с 1996 по 2010 год. Беременность и роды BMC. 2015; 15 (1): 7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16. ван ден Брук Н. Р., Жан-Батист Р., Нейлсон Дж. П. Факторы, связанные с преждевременными, ранними и поздними преждевременными родами в Малави.ПлоС один. 2014; 9 (3): e. [Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Брейманн С. Железодефицитная анемия при беременности. 2013. [Google Scholar] 18. Yi S, Han Y, Ohrr H. Анемия перед беременностью и риск преждевременных родов, низкой массы тела при рождении и родов с малым для гестационного возраста родами у корейских женщин. Европейский журнал лечебного питания. 2013. 67 (4): 337–342. [PubMed] [Google Scholar] 19. Kozuki N, Lee AC, Katz J. От умеренной до тяжелой, но не легкой, материнская анемия связана с повышенным риском малых для гестационного возраста исходов.Журнал Nutritio. 2012. 142 (2): 358–362. [PubMed] [Google Scholar] 20. Haggaz AD, Radi EA, Adam I. Анемия и низкая масса тела при рождении в западном Судане. Труды Королевского общества тропической медицины и гигиены. 2010. 104 (3): 234–236. [PubMed] [Google Scholar] 21. Xu X, Yang H, Chen A, Zhou Y, Wu K, Liu J и др. Исходы рождаемости, связанные с неформальной переработкой электронных отходов в Гуйюй, Китай. Репродуктивная токсикология. 2012; 33 (1): 94–98. [PubMed] [Google Scholar] 22. Кумар К.Дж., Аша Н., Мурти Д.С., Суджата М., Манджунатх В.Материнская анемия в различных триместрах и ее влияние на вес и зрелость новорожденного: обсервационное исследование. Международный журнал профилактической медицины. 2013; 4 (2): 193. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Чанг С., Цзэн Л., Брауэр И. Д., Кок Ф. Дж., Ян Х. Влияние железодефицитной анемии во время беременности на умственное развитие детей в сельских районах Китая. Педиатрия. 2013; 131 (3): e755 – e763. [PubMed] [Google Scholar] 24. Сешадри С. Распространенность дефицита питательных микроэлементов, особенно железа, цинка и фолиевой кислоты, у беременных женщин в Юго-Восточной Азии.Британский журнал питания. 2001; 85 (2): S87. [PubMed] [Google Scholar] 25. Йылдыз Ю., Озгу Э, Унлу С.Б., Салман Б., Эйи ЭГИ. Связь между гемоглобином матери в третьем триместре и массой тела / длиной тела при рождении; результаты из высшего учебного заведения в Турции. Журнал материнско-фетальной и неонатальной медицины. 2013. 27 (7): 729–732. [PubMed] [Google Scholar] 26. Форд Дж. Б., Элджерт Ф. Х., Паттерсон Дж. А. Изменения гемоглобина во время беременности: ретроспективное когортное исследование последовательных беременностей. 2014. [Google Scholar] 27.Расмуссен KM. Существует ли причинно-следственная связь между железодефицитной или железодефицитной анемией и массой тела при рождении, сроком беременности и перинатальной смертностью. Журнал питания. 2001; 131 (2): 590S – 603S. [PubMed] [Google Scholar] 28. Джеймс ТР. Концентрация гемоглобина и показатели статуса железа в трех триместрах беременности и их связь с исходом для плода. 2012. [Google Scholar] 29. Шобейри Ф., Бегум К., Назари М. Проспективное исследование статуса материнского гемоглобина у индийских женщин во время беременности и исход беременности.Исследования питания. 2006. 26 (5): 209–213. [Google Scholar] 30. Госвами Т.М., Патель В.Н., Пандья Н.Х., Мевада А.К., Десаи К.С., Соланки КБ. Материнская анемия во время беременности и ее влияние на перинатальный исход. Международный журнал биомедицинских и передовых исследований. 2014. 5 (2): 99–102. [Google Scholar] 31. Ахмад М.О., Калсум У., Сугра У, Хади У, Имран М. Влияние материнской анемии на вес при рождении. Дж. Аюб Мед Колл Абботтабад. 2011; 23 (1): 77–79. [PubMed] [Google Scholar] 32. Scholl TO. Статус материнского железа: связь с ростом плода, сроком беременности и обеспеченностью железом новорожденного.Обзоры питания. 2011; 69 (приложение 1): S23 – S29. [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Рибо Б., Аранда Н., Витери Ф., Эрнандес-Мартинес С., Каналс Дж., Ария В. Истощенные запасы железа без анемии на ранних сроках беременности связаны с повышенным риском снижения массы тела при рождении даже при ежедневном добавлении умеренного железа. Репродукция человека. 2012. 27 (5): 1260–1266. [PubMed] [Google Scholar] 34. Аллен Л.Х. Анемия и дефицит железа: влияние на исход беременности. Американский журнал лечебного питания. 2000; 71 (5): 1280–1284.[PubMed] [Google Scholar] 35. Bodeau-Livinec F, Briand V, Berger J, Xiong X, Massougbodji A, Day KP и др. Материнская анемия в Бенине: распространенность, факторы риска и связь с низкой массой тела при рождении. Американский журнал тропической медицины и гигиены. 2011. 85 (3): 414–420. [Бесплатная статья PMC] [PubMed] [Google Scholar]Анемия при беременности — симптомы, причины, лечение низкого уровня железа
Чувствуете вялость и слабость? Если вы настолько истощены, что часто испытываете проблемы с повседневной жизнью, возможно, виновата анемия.
Хорошая новость в том, что анемия во время беременности легко поддается лечению и довольно часто встречается, особенно во втором и третьем триместрах. Сделав несколько незначительных изменений в питании (и, возможно, добавив добавки) для снижения уровня железа, вы можете иметь здоровую беременность.
Что такое анемия при беременности?
Анемия — это состояние, при котором организм не может вырабатывать достаточно красных кровяных телец. Низкое количество эритроцитов затрудняет доставку кислорода по всему телу, что может привести к таким симптомам, как чрезмерная усталость.
Тяжелая нелеченная анемия во время беременности может увеличить риск осложнений, включая преждевременные роды. Вот почему так важно посещать все дородовые консультации и сообщать врачу, если вы испытываете необычные симптомы.
Что вызывает анемию во время беременности?
Низкий уровень железа вызывает около 75 процентов случаев анемии, обычно потому, что вы не получаете достаточного количества этого важного минерала в своем рационе.
Вот краткое изложение того, почему анемия вызывает у вас чувство усталости: к 24 неделе беременности количество крови в вашем теле увеличивается до 45 процентов, чтобы поддерживать вас и вашего растущего ребенка.
Красные кровяные тельца содержат гемоглобин, белок, богатый железом, который переносит кислород от легких к остальному телу. Вашему организму нужно железо для производства гемоглобина — примерно в два раза больше, чем вам было нужно, прежде чем вы рассчитывали учесть увеличенный объем крови.
Без достаточных запасов железа производство красных кровяных телец замедляется, обеспечивая организм меньшим количеством кислорода. Результат? Одна усталая мама.
Факторы риска анемии во время беременности включают:
- Беременность более чем одним ребенком
- Частая рвота из-за тяжелого утреннего недомогания
- Беременность вскоре после последней беременности
- Наличие в анамнезе анемии или обильных менструальных выделений
- Недостаточное потребление железа в рационе
Реже анемия может быть вызвана:
- Дефицит витаминов (витамин B12, витамин C или витамин B9, который является фолиевой кислотой), еще одна причина, по которой так важно принимать витамин для беременных
- Основное заболевание, например, заболевание щитовидной железы
Симптомы анемии во время беременности
На раннем этапе вы можете принять симптомы анемии за нормальные симптомы беременности.Фактически, некоторые беременные женщины даже не подозревают, что у них анемия, пока она не обнаружится в анализе крови.
По мере прогрессирования состояния признаки анемии во время беременности могут включать:
- Чрезмерная усталость или слабость
- Головные боли
- Головокружение
- Одышка
- Учащенное или нерегулярное сердцебиение
- Онемение или ощущение холода в руках и ступни
- Низкая температура тела
- Бледная кожа, особенно потеря цвета лица, губ или ногтей
- Боль в груди
- Раздражительность (в частности, из-за дефицита B12)
- Проблемы с концентрацией внимания
Если вы ‘ Если вы испытываете какие-либо из этих симптомов и опасаетесь, что это может быть анемия, обязательно сообщите об этом своему врачу.
Как диагностируется анемия
Ваш практикующий проведет полный анализ крови (CBC), который вычислит количество различных клеток, составляющих вашу кровь. Если у вас низкий уровень эритроцитов, ваш врач диагностирует у вас анемию и может дать вам другие анализы крови, чтобы определить тип вашей анемии.
Общий анализ крови — это стандартная часть медицинской помощи на ранних сроках беременности — обычно во время первого дородового осмотра в рамках первоначального анализа крови на беременность — и снова на более поздних сроках беременности.
Риск анемии во время беременности
Если анемия не лечить, она может стать серьезной. Нелеченная тяжелая анемия, особенно в течение первых двух триместров, может увеличить риск:
Хорошая новость: даже если вы страдали анемией на протяжении всей беременности, у ребенка также крайне редко бывает дефицит железа. Почему? Ваш ребенок в первую очередь получит все железо, которое ему нужно для нормального развития.
Может ли анемия вызвать выкидыш?
Анемия сама по себе не вызывает выкидыша.Но это может быть признаком заболевания щитовидной железы, которое может немного увеличить риск потери беременности.
Очень редко гипотиреоз может вызвать анемию во время беременности. Этот тип заболевания щитовидной железы (часто вызываемый болезнью Хашимото) побуждает антитела атаковать щитовидную железу. Некоторые исследования показывают, что гипотиреоз связан с несколько повышенным риском осложнений беременности.
Постарайтесь не подчеркивать. Сообщите своему врачу, есть ли у вас семейный или личный анамнез заболевания щитовидной железы, и сообщите о любых симптомах заболеваний щитовидной железы, которые вы заметили.
Ваш практикующий врач может обнаружить и эффективно лечить анемию и проблемы с щитовидной железой до того, как они вызовут более серьезную проблему.
Как лечить анемию
В большинстве случаев лечение анемии, вызванной беременностью, простое: больше железа. Ваш лечащий врач может назначить ежедневный прием добавок железа в дополнение к витаминам для беременных.
Принимайте и то, и другое, только с разрешения врача, в разное время дня, чтобы обеспечить ежедневное поступление всех питательных веществ.Для достижения максимальных результатов принимайте их со стаканом апельсинового сока, но избегайте продуктов, обогащенных кальцием (витамин С помогает повысить усвоение железа, но кальций может его уменьшить) или сливового сока (который также помогает при неизбежных запорах, которые приносит дополнительное железо с Это).
Имейте в виду, что время очень важно. За час до приема добавки железа и через два часа после нее избегайте молока, сыра, йогурта, яиц, шпината, цельнозерновых продуктов, кофе и чая, поскольку они могут препятствовать усвоению железа.
Кроме приема пищевых добавок, убедитесь, что в вашем рационе много продуктов, богатых железом, включая птицу, листовую зелень, чечевицу, фасоль и говядину.
Также имейте в виду, что добавки железа могут усугубить тошноту. Если это ваш случай, попробуйте стандартные методы лечения утреннего недомогания, в том числе более частые и частые приемы пищи небольшими порциями (шесть небольших приемов пищи вместо трех больших) и пить много воды.
Вы также можете попробовать принимать железосодержащую добавку прямо перед сном, так как вы с меньшей вероятностью заметите тошноту во сне.
Поскольку лечение зависит от причины, важно поговорить с врачом о ваших конкретных потребностях. В редких случаях, когда ваша анемия вызвана дефицитом витаминов или заболеванием, вам могут потребоваться добавки фолиевой кислоты или другие методы лечения для лечения основного заболевания.
Как предотвратить анемию во время ожидания
Хотя не все случаи анемии во время беременности можно предотвратить, получение достаточного количества железа в вашем рационе имеет большое значение, чтобы помочь вам избежать этого состояния.Перед беременностью это означает потребление 18 миллиграммов (мг) железа в день; после зачатия вам следует стремиться к дозе 27 мг.
В то время как витамин для беременных покрывает ваши основы — наряду с вашими потребностями в других важных питательных веществах, таких как фолиевая кислота и витамин B12, — вам также следует попробовать разнообразную здоровую пищу с высоким содержанием железа. К ним относятся:
- обогащенные железом злаки (18 мг на порцию)
- Постная говядина (2 мг в 3 унциях)
- Печень (5 мг в 3 унциях говяжьей печени)
- Фасоль и бобовые (4 мг в 1 порции). / 2 стакана белой фасоли; 3 мг в 1/2 стакана чечевицы)
- Зеленые листовые овощи (6 мг на 1 стакан вареного шпината)
- Семена и орехи (2 мг в 1 унции или 18 кешью)
- Темный шоколад (7 мг в 3 унциях)
- Запеченный картофель (2 мг для среднего окорочка)
Приготовление пищи в чугунных кастрюлях также может немного повысить потребление железа, поскольку продукты поглощают часть железа из сковороды.Также обратите внимание, что железо животного происхождения (из мяса) усваивается организмом лучше, чем железо растительного происхождения.
Анемия во время беременности — довольно распространенное явление, но ее также легко диагностировать и лечить. Просто убедитесь, что вы употребляете много свежих и полезных продуктов, богатых железом, посещайте запланированные дородовые консультации и сообщите своему врачу, если вы испытываете какие-либо необычные симптомы.Изменение концентрации гемоглобина между первым и третьим триместрами беременности: популяционное исследование | BMC по беременности и родам
Результаты этого исследования показывают, что падение концентрации гемоглобина во время беременности, по-видимому, намного больше, чем часто описывается в руководствах, и составляет порядка 14 г / л по сравнению с уровнем первого триместра.Этот результат следует рассматривать в свете долгой истории определения пороговых значений гемоглобина для здоровья и болезней с использованием выбранных образцов «нормальных» беременных женщин. Об определении анемии во время беременности, используемом многими, впервые сообщила Всемирная организация здравоохранения 50 лет назад [3], в которой нижний предел нормы для беременности был установлен на уровне 110 г / л. Интересно, что в отчете признается, что, хотя эти эталоны были необходимы, они также были «несколько произвольными». Ограничения методов, используемых для определения анемии, подробно описывались на протяжении многих лет, но специфичным для беременности была неспособность системы ВОЗ учесть нормальные физиологические изменения материнской сердечно-сосудистой и гематологической систем.Этот эффект был подтвержден в более позднем отчете и Центром по контролю и профилактике заболеваний в США, в котором говорилось, что концентрация гемоглобина при беременности может снизиться на 5 г / л из-за увеличения объема плазмы [2]. Другие органы признали это и включили эффект в свои рекомендации. В рекомендациях Британского общества гематологии нижний предел нормы для гемоглобина установлен в 110 г / л в первом триместре, 105 г / л во втором и третьем триместрах и 100 г / л в послеродовом периоде, последний — до учитывают кровопотерю при родах [1].
Физиологические изменения, происходящие в сердечно-сосудистой и гематологической системах во время беременности, были тщательно изучены. Увеличение объема плазмы с первого по третий триместр составляет от 1100 до 1250 мл, что представляет собой увеличение общего объема крови от 40 до 50% [18]. Напротив, технические трудности не позволяют установить более точные измерения изменения массы эритроцитов во время беременности [13]. В настоящее время подсчитано, что у женщин с высоким содержанием железа увеличение количества железа составляет 250 мл, а у женщин, принимающих добавки железа, увеличение может достигать 400 мл.Это само по себе значительно изменяет концентрацию гемоглобина и диапазон гемоглобина на разных сроках беременности по сравнению с женщинами, не принимающими добавки железа [10]. Суммарный эффект от этих изменений на гематокрит — падение с 40 до 33% с надиром между 24 и 32 неделями беременности. Известно, что физиологические изменения объема плазмы и массы эритроцитов неизбежно изменят измеренную концентрацию гемоглобина и должны быть приняты во внимание при оценке риска, приписываемого беременности из-за «анемии».
Наше исследование предполагает, что падение концентрации гемоглобина с первого по третий триместр может быть в два-три раза выше, чем падение на 5 г / л, учитываемое в рекомендациях при определении нижнего предела нормальности во время беременности. Наши данные показали, что среднее падение концентрации гемоглобина постоянно составляет порядка 14 г / л или 11% от гемоглобина первого триместра. Это также было больше, чем в других исследованиях, в которых пытались определить контрольные диапазоны во время беременности.В некоторых исследованиях кривые строились на основе представленных цифр, и все они, как правило, проводились на небольших тщательно отобранных выборках женщин, считавшихся «нормальными» во время беременности [6,7,8,9,10].
Стратификация населения была разработана для оценки подгрупп, характеризуемых факторами, которые, как известно, прямо или косвенно связаны с изменениями концентрации гемоглобина. Например, индекс массы тела (ИМТ) также положительно коррелирует с гемоглобином, этническая принадлежность оказывает влияние через признаки гемоглобинопатии, а социальная депривация с большей вероятностью связана с плохим питанием и / или сопутствующими хроническими заболеваниями, которые являются факторами риска анемии.Мы использовали IMD как меру депривации, которая в своих 7 областях также учитывает питание и здоровье, а также другие факторы, которые имеют прямое отношение к обоим из них, такие как доход и жилье и т. Д.
Подгруппы были уточнены кроме того, устранением осложнений / состояний беременности, которые могут привести к ослаблению изменений в объеме плазмы и, таким образом, к изменению гемоглобина в течение триместров. Даже после исключения женщин с гипертонией, вызванной беременностью, преждевременными родами, дородовым кровотечением и медицинскими проблемами до беременности, диабетом, гипертонией, почечной недостаточностью и анемией в первом триместре, мы обнаружили заметную стабильность в падении концентрации гемоглобина между общими показателями. население и большинство подгрупп.
Точные причины различных уровней падения концентрации гемоглобина для некоторых групп женщин неизвестны, но могут иметь значение для клинической практики. Женщины в наиболее обездоленной подгруппе, IMD1, возможно, находились под чрезмерным влиянием таких факторов, как ранее существовавшие медицинские расстройства. Когда мы удалили женщин с медицинскими нарушениями, включая анемию в первом триместре как фактор, падение в этой группе стало больше — 15,1 г / л (11,7%). В качестве альтернативы на эту группу могли повлиять другие косвенные факторы.В наиболее социально-экономически обездоленной группе нашего населения снижение уровня гемоглобина может отражать плохое питание и, следовательно, большую вероятность назначения перорального железа в профилактических или терапевтических целях.
Наконец, мы оценили влияние на снижение гемоглобина путем оценки различий для двух общих диагностических пороговых значений уровня ферритина, 30 мкг / л и 15 мкг / л для определения железодефицитной недостаточности. Не наблюдалось влияния на разную степень падения гемоглобина, что подтверждает мнение о том, что при беременности ферритин бесполезен при попытке оценить уровень дефицита железа, требующий лечения [19].
Судя по распределению населения, у женщин выше 95-го процентиля уровень гемоглобина падал гораздо сильнее; 26,6 г / л (18,0%). Объяснение этого открытия неясно, но потенциально оно может указывать на некоторый, пока неизвестный гомеостатический механизм увеличения объема плазмы, чтобы гарантировать, что вязкость крови не препятствует потоку через сосудистую сеть плаценты.
Индекс массы тела (ИМТ), по-видимому, не повлиял на каждую из трех категорий: ожирение, недостаточный вес и нормальный плюс избыточный вес, у всех было очень похожее падение концентрации гемоглобина.
Следует признать ограничения нашего исследования. Данные взяты из одного места и из многоэтнического населения в промышленном центре английских центральных графств. Следовательно, существует вероятность некоторых местных эффектов, которые могут повлиять на результаты, хотя последовательность результатов после стратификации предполагает, что любой такой эффект, вероятно, ограничен. Некоторые категории наших подгрупп содержат небольшое количество женщин, хотя различия в среднем значении в основном постоянны.Тем не менее, остается неопределенность в отношении результатов для этих подгрупп.
Связь между уровнем гемоглобина в первые 20 недель беременности и исходами беременности
Абстрактные
Фон
Низкий уровень гемоглобина связан с неблагоприятными исходами беременности. Наше исследование было направлено на оценку связи гемоглобина (Hb) в первые 20 недель беременности и восстановления низкого уровня Hb с исходами беременности в Австралии.
Методы
Клинические данные по одноплодной беременности из двух государственных больниц третьего уровня в Новом Южном Уэльсе были получены за 2011–2015 годы. Связь между самым низким результатом Hb в первые 20 недель беременности и неблагоприятными исходами определялась с помощью скорректированной регрессии Пуассона. Пациенты с гемоглобином <110 г / л были классифицированы как «восстановленные» и «не восстановленные» на основании результатов Hb, начиная с 21 недели, и риск неблагоприятных исходов исследован с помощью скорректированной регрессии Пуассона.
Результаты
Из 31 906 одноплодных беременностей 4,0% имели Hb <110 и 10,2% - ≥140 г / л на сроке ≤20 недель. Женщины с низким уровнем гемоглобина имели значительно более высокий риск послеродового кровотечения, переливания крови, преждевременных родов, очень низкой массы тела при рождении и передачи ребенка в учреждение более высокого уровня или мертворождения. Высокий гемоглобин также был связан с более высоким риском преждевременных родов, очень низкой массой тела при рождении и переходом к более высокому уходу / мертворождению. Переливание крови было единственным исходом, при котором риск снижался с увеличением Hb.Риск переливания был значительно ниже в «восстановленной» группе по сравнению с «невосстановленной» (OR 0,39, 95% ДИ 0,22–0,70), но восстановление Hb не оказало значительного влияния на другие измеренные исходы.
Выводы
Женщины с низким и высоким уровнем гемоглобина в первые 20 недель беременности имели более высокий риск неблагоприятных исходов, чем женщины с нормальным уровнем гемоглобина. Восстановление гемоглобина через 20 недель не улучшило показатели большинства неблагоприятных исходов, но снизило риск переливания крови.
Образец цитирования: Randall DA, Patterson JA, Gallimore F, Morris JM, McGee TM, Ford JB, et al.(2019) Связь между уровнем гемоглобина в первые 20 недель беременности и исходами беременности. PLoS ONE 14 (11): e0225123. https://doi.org/10.1371/journal.pone.0225123
Редактор: Массимо Чиккоцци, университет биомедицинского кампуса, ИТАЛИЯ
Поступила: 11 июля 2019 г .; Одобрена: 29 октября 2019 г .; Опубликован: 13 ноября 2019 г.
Авторские права: © 2019 Randall et al. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Доступность данных: Набор данных, используемый в этой статье, был создан путем извлечения клинических данных матерей из базы данных ObstetriX и электронных медицинских записей в больнице Royal North Shore и больнице Westmead за период с 2011 по 2015 годы. Наборы данных были получены из местного округа здравоохранения Северного Сиднея Комитетом по этике медицинских исследований, а также из дополнительных приложений оценки для каждой больницы. Извлечение данных для базы данных ObstetriX осуществлялось хранителями данных в каждой больнице, а извлечение данных eMR было предпринято третьей стороной по контракту.Деидентифицированные данные были безопасно переданы и затем собраны авторами. Как авторы, мы не можем делиться предоставленными нам наборами данных. Процедуры получения доступа к данным можно получить в Исследовательском отделе местного здравоохранения Северного Сиднея (тел. +61 2 9926 4590, https://www.nslhd.health.nsw.gov.au/AboutUs/Research/Office), и Женский институт исследований и сбора данных Вестмид (W 2 IRED; связаться с доцентом / профессором Сенг Чай Чуа +61 2 8850 8100, https: // www.wslhd.health.nsw.gov.au/WNH/Health-Professionals/Research).
Финансирование: Исследование финансировалось за счет средств пилотного проекта Австралийского национального управления крови. Спонсор не принимал участия в планировании исследования, сборе и анализе данных, принятии решения о публикации или подготовке рукописи.
Конкурирующие интересы: Авторы заявили, что никаких конкурирующих интересов не существует.
Введение
Каждая десятая женщина страдает обильным кровотечением после родов, и 15% этих женщин будут переливать эритроциты.[1] Отмечено увеличение количества переливаний крови среди беременных женщин, что вызывает озабоченность. [2, 3] Дородовое и дородовое выявление и коррекция анемии могут быть эффективной стратегией снижения последствий кровопотери после родов. и улучшить исходы родов. [4]
Потребность в железе увеличивается во время беременности, в основном для увеличения массы красных кровяных телец, удовлетворения потребности плода в железе и для компенсации кровопотери при родах. [5] Хотя во время беременности наблюдается увеличение объема красных кровяных телец, наблюдается большее увеличение объема плазмы, и это дифференциальное увеличение приводит к разбавлению гемоглобина (Hb) в крови во время беременности.[6] В Австралии не существует согласованного нормального диапазона для концентрации гемоглобина у беременных [7] и нет данных о состоянии здоровья населения, в которых можно было бы проспективно собирать уровни гемоглобина для изучения диапазонов и их влияния на исходы. Всемирная организация здравоохранения (ВОЗ) считает беременных женщин с гемоглобином <110 г / л анемией [8], однако пороговые значения получены в основном из развивающихся стран и не обязательно могут быть обобщены. [7] Пороговые значения, рекомендованные Центрами по контролю и профилактике заболеваний США, были разработаны на основе четырех европейских исследований здоровых беременных женщин, получающих добавки железа.[9] Они определили следующие максимальные уровни гемоглобина для диагностики анемии: 110 г / л в первом триместре, 105 г / л во втором триместре и 110 г / л в третьем триместре. [9] На сегодняшний день исследований среди беременных в Австралии не проводилось.
Анемия при поступлении при рождении была связана с более высокой частотой кесарева сечения и неблагоприятными исходами, такими как более высокая частота послеродовых кровотечений (ПРК), переливание крови и перевод младенца в отделение интенсивной терапии новорожденных [10]. Анемия в первом и втором триместре беременности связана с низкой массой тела при рождении и преждевременными родами [11, 12], а также с высоким уровнем гемоглобина.[13]
Национальные рекомендации по уходу за беременными рекомендуют всем женщинам проверять уровень гемоглобина при первом дородовом посещении и еще раз примерно на 28 неделе беременности [14]. Хотя рекомендуется обследовать и лечить любую анемию, регулярный прием добавок железа не рекомендуется при каждой беременности. [15] Рекомендации по контролю за кровью пациентов направлены на сокращение акушерских переливаний крови за счет индивидуального подхода, который пытается снизить потребность в переливании и, следовательно, избежать ненужного контакта с кровью и продуктами крови.[16] Учитывая потенциальную важность уровня железа до родов в помощи женщинам в преодолении кровопотери, связанной с родами, важно понимать влияние низкого уровня гемоглобина на ранних сроках беременности на неблагоприятные исходы. На этом этапе, возможно, удастся восстановить уровень гемоглобина. Таким образом, наше исследование было направлено на оценку уровней гемоглобина на сроке ≤20 недель и связи с ПРК и переливанием крови при рождении или послеродовом периоде, а также на снижение уровня гемоглобина на вероятность ПРК или переливания крови и / или улучшение исходов беременности.
Материалы и методы
Устройство и установка
Исследование было ретроспективным когортным исследованием с использованием данных больниц и проводилось в двух крупных государственных больницах в Новом Южном Уэльсе, Австралия, Королевской больнице Северного побережья и больнице Вестмид. Включены одноплодные беременности за пятилетний период с 1 января 2011 г. по 31 декабря 2015 г.
Источники данных
Подробные данные о характеристиках матери, истории беременности и факторах родов были получены из базы данных ObstetriX («данные о рождении»), клинической базы данных, которая заполняется акушерками при бронировании, во время дородовых посещений и при поступлении при родах, записывая информацию о рождении. сроком беременности не менее 20 недель или массой тела при рождении 400 г.Данные о возрасте матери, стране рождения (COB), стационарных и амбулаторных обращениях в перинатальный период (от начала беременности до шести недель послеродового периода) для матери были получены из электронной медицинской карты («eMR»). Большинство диагнозов и процедур были закодированы в соответствии с Международной статистической классификацией болезней и проблем, связанных со здоровьем, Австралийской модификацией (ICD10-AM) и Австралийской классификацией медицинских вмешательств [17], при этом небольшое меньшинство было закодировано с использованием классификации SNOMED.[18] Результаты Hb и дата тестирования были получены либо из базы данных ObstetriX, где они были введены вручную, либо из данных патологии eMR (где результаты были получены из местной лаборатории патологии больницы или из внешней лаборатории только для Вестмида).
Переменные
Для выявления женщин с низким уровнем гемоглобина был проведен поиск всех результатов гемоглобина, полученных в первые 20 недель беременности, и самый низкий результат был классифицирован по категориям 10 г / л (<90, 90–99, 100–109 и т. Д. 150–159 г / л), а также три широкие категории <110 (диапазон 45–109), 110–139 и 140+ (диапазон 140–159) г / л.Результаты Hb между 8 и 14 (n = 24) были перекодированы на 80–140 из-за вероятных ошибок транскрипции. Все другие результаты за пределами вероятных значений (от 45 до 159 г / л), определенных клиническими авторами и сравнений с уровнями гематокрита, были пропущены. Мы выбрали самый низкий уровень гемоглобина в первые 20 недель, так как нас интересовал уровень гемоглобина перед любым лечением. Те, у кого не было результата Hb в течение первых 20 недель, были исключены из исследования, и распределение их характеристик сравнивалось с распределением тех, кто участвовал в исследовании, с использованием стандартизованных процентных различий.[19] Женщины с результатом Hb <110 г / л на сроке ≤20 недель были дополнительно обследованы, чтобы определить их последующее среднее значение Hb в оставшейся части гестационного периода до рождения (> 20 недель). Эти женщины были классифицированы как «выздоровевшие», если их средний гемоглобин после 20 недель беременности составлял 110 г / л или более, «не восстановленные», если средние результаты Hb были <110 г / л, и «без дальнейших результатов», если больше не было Hb результаты были записаны через 20 недель и до родов.
Основными исходами были послеродовое кровотечение (ПРК; комбинированный показатель с использованием данных о рождении и eMR) и переливание крови при рождении или через 6 недель после рождения (данные о рождении и eMR).Дальнейшие исходы включали преждевременные роды (срок беременности <37 недель; данные о родах), разделенные на запланированные (индукционное или предродовое кесарево сечение) и самопроизвольные, мертворождение (данные о рождении), перевод новорожденных в специализированный детский сад (SCN) или отделение интенсивной терапии новорожденных (NICU). ; данные о рождении), малый для гестационного возраста <10% (SGA; данные о рождении) [20] и очень низкий вес при рождении (<1500 г; данные о рождении). См. Более подробную информацию в таблице S1.
Возраст матери, COB и почтовый индекс проживания были получены из eMR.Равенство, курение, индекс массы тела (ИМТ), гестационный диабет, гипертензия при беременности, аномальное расположение плаценты, анемия, диабет, гипертония и обширные операции на матке в анамнезе были получены на основе данных о рождении. Социально-экономический статус был сопоставлен с Индексом относительных социально-экономических преимуществ и недостатков (IRSAD) [21] с использованием почтового индекса и разделен на квинтили населения. Дополнительные факторы рождения, которые могли быть опосредующими причинами ПРК или переливания крови, т.е. начало родов, способ родов и разрыв промежности, были получены из данных о рождении.
Статистические методы
Характеристики женщин в трех широких группах гемоглобина (<110, 110–139, 140+ г / л) сравнивались с использованием тестов χ 2 . Данные по исходам также сравнивались между этими широкими группами гемоглобина с использованием процентов. Относительная частота ПРК, переливания крови, преждевременных родов, малых для гестационного возраста, очень низкой массы тела при рождении и перевода в отделение интенсивной терапии / SCN или мертворождений исследовалась более детально в группах гемоглобина (<90, 90–99, 100–109, 110–119 , 120–129, 130–139, 140–149, 150–159 г / л) с использованием модифицированных моделей регрессии Пуассона с поправкой на материнские характеристики (возраст, ИМТ, страна рождения, родство, квинтиль SES), факторы риска беременности (курение , гестационный диабет и гипертензия, ранее существовавший диабет и гипертензия, предыдущие операции на матке, аномальное расположение плаценты, дородовое кровотечение) и потенциально опосредующие факторы (начало родов, способ родов, разрывы промежности).Использовался составной показатель мертворождения или перевода на более высокий уровень помощи, поскольку не было достаточного количества мертворожденных, чтобы рассматривать их отдельно. Риск тех же исходов для женщин с «восстановленным» и «не восстановленным» гемоглобином был также оценен с использованием модифицированного Пуассона и скорректирован с помощью меньшего набора ковариат, которые различались в группах гемоглобина и также влияли на исходы (страна рождения, Квинтиль SES, паритет, курение, ИМТ, начало родов, способ родов, слезы промежности). Не было достаточного количества мертворожденных или младенцев с очень низкой массой тела при рождении для отдельного обследования, поэтому они были объединены в комбинированный показатель неблагоприятного исхода новорожденных с переводом на более высокий уровень оказания медицинской помощи.
Этика
Этическое одобрение для этого исследования было получено от этического комитета местного медицинского округа Северного Сиднея (LNR / 17 / HAWKE / 32).
Результаты
За период с 1 января 2011 г. по 31 декабря 2015 г. в больницах Royal North Shore и Westmead было зарегистрировано 40 352 родов. После исключения (см. Рис. 1) осталось 31 906 родов одиночек. Некоторые женщины были исключены из анализа из-за отсутствия гемоглобина в первые 20 недель (n = 4621). Сравнение характеристик тех женщин, у которых отсутствует гемоглобин, и популяции окончательного анализа приведено в таблице S2.Женщины, у которых в течение первых 20 недель беременности отсутствовал результат Hb, были аналогичны женщинам в исследуемой популяции, но с меньшей вероятностью родились в Южной Азии и с большей вероятностью родились в Океании, имели 2 или более предыдущих беременностей, имели в анамнезе дефицит B12 / фолиевой кислоты и курили во время беременности (стандартизованная разница> 0,1).
Среднее значение самого низкого уровня гемоглобина на сроке ≤20 недель, зарегистрированное для каждой женщины, составило 127,4 г / л (стандартное отклонение 10,0), а медиана составила 128 (межквартильный размах 13).В целом, 4,0% женщин имели Hb <110 г / л, 85,7% имели Hb 110–139 г / л и 10,2% имели Hb 140+ г / л на сроке ≤20 недель. Женщины с Hb <110 г / л на сроке ≤20 недель с меньшей вероятностью, чем женщины с Hb 110–139 и 140+, родились в Австралии, Европе, Южной и Северо-Восточной Азии и Америке, и с большей вероятностью родились. родиться в Африке, на Ближнем Востоке, в Южной и Центральной Азии (Таблица 1). Также имел место социально-экономический градиент, при котором вероятность проживания в наиболее благополучных районах возрастала с повышением уровня гемоглобина.Женщины с более низким уровнем гемоглобина имели более высокий паритет, с большей вероятностью имели ИМТ <18,5 и имели в анамнезе железодефицитную анемию, чем женщины со средним уровнем гемоглобина, у которых, в свою очередь, были более высокие показатели, чем у женщин с гемоглобином 140+. В группе с низким уровнем гемоглобина чаще было запланировано кесарево сечение, реже рождались естественные роды без посторонней помощи, а среди вагинальных родов частота травм промежности была аналогичной.
Наиболее частыми неблагоприятными исходами беременности были младенцы, переведенные в специализированные учреждения (16,0%), ПРК (13.6%), малолетних для гестационного возраста (9,5%) и преждевременных родов (7,1%) (таблица 2). Пациенты с Hb <110 г / л имели более высокий процент всех неблагоприятных исходов по сравнению с группой с Hb 110–139 г / л. У пациентов с гемоглобином 140+ г / л вероятность возникновения многих неблагоприятных исходов была несколько выше, чем у пациентов с нормальным гемоглобином, но вероятность переливания была ниже, чем у пациентов с более низким уровнем гемоглобина.
На рис. 2 показаны скорректированные отношения частоты неблагоприятных исходов по детализированным группам гемоглобина. После поправки на коварианты в многомерных моделях наблюдалась U-образная связь между гемоглобином и всеми неблагоприятными исходами, за исключением переливания крови.Для большинства исходов риск был сравнительно выше при более низких уровнях Hb, чем при более высоких, причем риск начинал увеличиваться при уровнях Hb менее 120 (по сравнению с 120–129 г / л). U-образная зависимость была очень незначительной для ПРК, при этом скорректированные показатели среди лиц с самым высоким Hb (150–159) составляли всего 1,1 и не были значительными. Наблюдалась линейная зависимость между гемоглобином и скоростью переливания, причем скорость переливания была значительно выше в группах гемоглобина <120 г / л и ниже в группах гемоглобина ≥130 г / л (хотя и не достигала значимости) по сравнению с 120–129 г / L группа.
Из 1282 женщин с Hb <110 г / л на сроке ≤20 недель 38% (n = 492) имели средний Hb от 21 недели до рождения ≥110 г / л («восстановлен»), 38% (n = 488) нет («не восстановлен»), и еще 24% (n = 302) не имели результатов по гемоглобину после 21 недели (таблица 3). Мы сравнили риск неблагоприятных исходов для «восстановленных» и «невосстановленных» групп гемоглобина с поправкой на коварианты. Скорректированный риск переливания был значительно ниже в «восстановленной» группе по сравнению с «невосстановленной» группой, но не было значительного увеличения или уменьшения риска для других исходов.
Обсуждение
Среди 31 906 одноплодных беременностей 4% женщин имели Hb <110 г / л и 10% имели Hb 140+ г / л на сроке ≤20 недель беременности. Наши результаты показывают, что как низкий, так и высокий уровень гемоглобина на сроке ≤20 недель связаны с неблагоприятными исходами во время родов в U-образной форме, которая возрастает по обе стороны от точки наименьшего риска на уровне 120–129 г / л. Связь между низким уровнем гемоглобина и неблагоприятными исходами была относительно сильнее, чем связь между высоким уровнем гемоглобина и неблагоприятными исходами. Только переливание имело линейную зависимость: риск увеличивался с более низким Hb и снижался с более высоким Hb.U-образная связь между гемоглобином и неблагоприятными исходами, которую мы обнаружили, также была показана в исследовании, проведенном в Перу, при беременности как на большой, так и на небольшой высоте. [22]
Из женщин с низким уровнем гемоглобина на сроке ≤20 недель почти у 40% уровень гемоглобина восстановился во второй половине беременности. Восстановление гемоглобина, по-видимому, не изменило риск ПРК, преждевременных родов, SGA или составного показателя, включая перевод на более высокий уровень помощи, мертворождение и очень низкий вес при рождении, но снизило риск послеродового переливания крови.Эти данные согласуются с обзором данных испытаний, согласно которому добавление железа улучшило уровень гемоглобина у беременных, но не улучшило окончательно исходы беременности [23]. Причины, по которым улучшение гемоглобина не приводит к улучшению перинатальных исходов, требуют дальнейшего изучения. Может существовать критическое окно для воздействия низкого гемоглобина на исходы, или низкий уровень гемоглобина может быть симптомом основного состояния, которое само по себе является причиной плохого исхода. Другая возможность заключается в том, что восстановление гемоглобина действительно улучшает некоторые результаты, но не те, которые конкретно измеряются в нашем исследовании.
Более высокая частота ПРК, продемонстрированная в группах с низким уровнем гемоглобина по сравнению с группами с нормальным гемоглобином, соответствует предыдущим данным, свидетельствующим о том, что анемия связана с более высоким риском ПРК. [24, 25] У женщин с высоким уровнем гемоглобина в антенатальном периоде частота ПРК несколько выше, чем у женщин. пациенты с нормальным гемоглобином (хотя и не столь значительным), но с меньшей вероятностью подвергались переливанию, чем пациенты с низким уровнем гемоглобина, что могло быть связано с лучшими запасами железа или с большей готовностью лечащих врачей переносить потерю крови, прежде чем принять решение о переливании.Мы также обнаружили значительно более высокий риск неблагоприятных исходов, таких как преждевременные роды, очень низкий вес при рождении и перевод на более высокий уровень лечения или мертворождение для лиц с высоким результатом Hb, как было обнаружено в других исследованиях [26, 27], возможно, из-за неадекватного содержания плазмы. увеличение объема или нарушение реакции на воспаление и инфекцию [5, 26] или, возможно, из-за высокого уровня гемоглобина до беременности.
Дородовое кровотечение и аномальное расположение плаценты могут вызывать анемию, а также связаны с неблагоприятными исходами беременности.[28, 29] Эти факторы были скорректированы в нашем анализе, но также маловероятно, что они повлияли на анемию в первые 20 недель беременности, поскольку кровотечение из-за этих факторов обычно происходит на более поздних сроках беременности.
Австралийские данные о распространенности анемии у беременных ограничены. Наша оценка низкого уровня гемоглобина (4%) была аналогична оценке женщин с анемией во время беременности в Южной Австралии в 2015 году (6,6%) [30]. Международные исследования выявили гораздо более высокие показатели материнской анемии: глобальная оценка в 2011 г. составила 38%.[31] Высокая доля женщин с железодефицитной анемией в анамнезе в нашей популяции (15%), особенно в группе с низким уровнем гемоглобина, предполагает, что, возможно, существовали возможности скорректировать низкий уровень гемоглобина из-за дефицита железа до беременности.
Нам удалось получить результаты по Hb для большой группы беременных женщин и изучить результаты по уровням Hb на сроке беременности ≤20 недель. Однако ограничения этих данных заключались в том, что были доступны только результаты Hb, которые были вручную введены в данные о рождении акушерками или были получены из патологических лабораторий в больницах (в Royal North Shore) или в больничных или связанных лабораториях патологии (в Westmead).Это означало, что 13% беременных женщин (n = 4621) не имели достоверных результатов Hb в течение первых 20 недель беременности. Тем не менее, эти женщины были в целом похожи на женщин из последней исследуемой популяции. Кроме того, мы не знали причину низкого уровня гемоглобина или какие меры были приняты для восстановления гемоглобина, и могли сделать вывод о лечении только на основании изменений в результатах гемоглобина. Из предыдущего опроса и клинического опыта мы предполагаем, что большинство женщин принимали дополнительное железо либо в составе поливитаминов, либо в составе добавки, содержащей только железо [32], но без информации о том, какие добавки и сколько железа они содержащиеся в базе данных, мы не смогли изучить, как это повлияло на гемоглобин или результаты.Результаты по стране рождения предполагают, что некоторые случаи талассемии / серповидно-клеточной анемии могли быть пропущены, поскольку эти состояния более распространены в Африке и на Ближнем Востоке, где вероятность рождения женщин с низким гемоглобином была выше.
Выводы
Мы обнаружили, что у женщин с низким уровнем гемоглобина в первые 20 недель беременности вероятность ПРК и переливания крови после родов выше, чем у женщин с гемоглобином 120–129 г / л. Пациенты с высоким и низким уровнем гемоглобина имели повышенный риск преждевременных родов, очень низкий вес при рождении и комбинированные исходы перевода на более высокий уровень помощи или мертворождения по сравнению с пациентами с концентрацией 120–129 г / л.Восстановление гемоглобина во время беременности снизило риск послеродового переливания крови, но, по-видимому, не повлияло на риск других измеренных неблагоприятных исходов. Необходимы дальнейшие исследования, чтобы определить, почему низкий и высокий уровень гемоглобина в первые 20 недель связан с более неблагоприятными исходами и можно ли предотвратить эти неблагоприятные исходы до или во время беременности.
Благодарности
В состав Руководящей группы по акушерскому переливанию входят: Дженнифер Р. Боуэн (Королевская больница Северного побережья), Сандра Кокрейн (Национальное управление крови), Дэвид О Ирвинг (Служба крови Австралийского Красного Креста), Джеймс П. Исбистер (Сиднейский университет), Элени Мейсон. (Госпиталь Сент-Винсент), Майкл К. Николл (Здравоохранение Нового Южного Уэльса), Майкл Дж. Пик (Австралийский национальный университет), Аманда Томсон (Служба крови Австралийского Красного Креста) и Пенни О’Бейд (Комиссия по совершенствованию клинической практики).
Ссылки
- 1. Паттерсон Дж., Робертс С., Боуэн Дж., Ирвинг Д., Исбистер Дж., Моррис Дж. И др. Акушерское переливание крови во время беременности, родов и в послеродовой период: популяционное исследование. Obstet Gynecol. 2014. 123 (1): 126–33. pmid: 24463672
- 2. Knight M, Callaghan WM, Berg C, Alexander S, Bouvier-Colle MH, Ford JB и др. Тенденции послеродовых кровотечений в странах с высокими ресурсами: обзор и рекомендации Международной совместной группы по послеродовым кровотечениям.BMC Беременность и роды. 2009; 9: 55. pmid: 19943928
- 3. Ford JB, Робертс CL, Симпсон JM, Vaughan J, Cameron CA. Повышенная частота послеродовых кровотечений в Австралии. Int J Gynaecol Obstet. 2007. 98 (3): 237–43. pmid: 17482190
- 4. Муньос М., Пенья-Росас Дж. П., Робинсон С., Мильман Н., Хольцгрев В., Брейманн С. и др. Управление кровью пациентов в акушерстве: ведение анемии и нарушений кроветворения во время беременности и в послеродовой период: консенсусное заявление NATA.Transfus Med. 2018; 28 (1): 22–39. pmid: 28722245
- 5. Мильман Н. Железо и беременность — хрупкое равновесие. Анналы гематологии. 2006. 85 (9): 559–65. pmid: 166
- 6. Мильман Н. Предродовая анемия: профилактика и лечение. Анналы гематологии. 2008. 87 (12): 949–59. pmid: 18641987
- 7. Национальное управление крови. Руководство по управлению кровью пациентов: Модуль 5 — Акушерство и материнство. Канберра: Национальное управление крови, 2015.
- 8.Всемирная организация здоровья. Концентрация гемоглобина для диагностики анемии и оценки степени тяжести. Женева: ВОЗ, 2011 г. Номер документа: WHO / NMH / NHD / MNM / 11.1.
- 9. Центры по контролю и профилактике заболеваний. Рекомендации по профилактике и контролю дефицита железа в США. Атланта, Джорджия: CDC; 1998 [цитируется 15 января 2019 года]. Доступно по адресу: https://www.cdc.gov/Mmwr/preview/mmwrhtml/00051880.htm.
- 10. Друккер Л., Хантс Ю., Фаркаш Р., Рухлемер Р., Самуэлофф А., Грисару-Грановский С.Железодефицитная анемия при поступлении в роды и родоразрешение связана с повышенным риском кесарева сечения и неблагоприятными исходами для матери и новорожденного. Переливание. 2015; 55 (12): 2799–806. pmid: 26246160
- 11. Аллен Л.Х. Анемия и дефицит железа: влияние на исход беременности. Am J Clin Nutr. 2000. 71 (5): 1280–4.
- 12. Haider BA, Olofin I, Wang M, Spiegelman D, Ezzati M, Fawzi WW. Анемия, пренатальное употребление железа и риск неблагоприятных исходов беременности: систематический обзор и метаанализ.BMJ. 2013; 346: f3443. pmid: 23794316
- 13. Мерфи Дж. Ф., Ньюкомб Р. Г., О’Риордан Дж., Коулз И. Ф., Пирсон Дж. Ф. Связь уровня гемоглобина в первом и втором триместрах с исходом беременности. Ланцет. 1986. 327 (8488): 992–5.
- 14. Департамент здравоохранения. Руководство по клинической практике: Ведение беременности. Канберра, Австралия: Департамент здравоохранения правительства Австралии, 2018.
- 15. Королевский колледж акушеров и гинекологов Австралии и Новой Зеландии.Заявление C-Obs 25: Добавки витаминов и минералов и беременность. Мельбурн: RANZCOG, 2014 Номер документа: C-Obs 25.
- 16. Isbister JP. Трехкомпонентная матрица управления кровью пациентов — обзор. Лучшая практика Res Clin Anaesthesiol. 2013. 27 (1): 69–84. pmid: 235
- 17. Национальный центр классификации здоровья. Международная статистическая классификация болезней и проблем, связанных со здоровьем, десятая редакция, австралийская модификация (ICD-10-AM), Австралийская классификация медицинских вмешательств (ACHI) и Австралийские стандарты кодирования (ACS), седьмое издание.Сидней: Национальный центр классификации здравоохранения, 2010.
- 18. SNOMED International. Что такое SNOMED CT? 2018 [цитируется 21 августа 2018 г.]. Доступно по адресу: https://www.snomed.org/snomed-ct/what-is-snomed-ct.
- 19. Остин ПК. Диагностика баланса для сравнения распределения исходных ковариат между группами лечения в выборках, сопоставленных с оценкой склонности. Статистика в медицине. 2009. 28 (25): 3083–107. pmid: 19757444
- 20. Доббинс Т.А., Салливан Э.А., Робертс К.Л., Симпсон Дж. М..Национальные процентили массы тела при рождении в Австралии с разбивкой по полу и гестационному возрасту, 1998–2007 гг. Med J Aust. 2012; 197 (5): 291–4. pmid: 22938128
- 21. Австралийское статистическое бюро. 2033.0.55.001 — Перепись населения и жилищного фонда: социально-экономические индексы территорий (SEIFA), Австралия, 2011 2011 [цитируется 15 июня 2018 года]. Доступно по адресу: http://www.abs.gov.au/AUSSTATS/[email protected]/allprimarymainfeatures/8C5F5BB699A0921CCA258259000BA619?opendocument.
- 22. Гонсалес Г.Ф., Стинланд К., Тапиа В.Уровень материнского гемоглобина и исходы для плода на малых и больших высотах. Американский журнал физиологии — регуляторной, интегративной и сравнительной физиологии. 2009; 297 (5): R1477 – R85. pmid: 19741055
- 23. Peña ‐ Rosas JP, De ‐ Regil LM, Garcia ‐ Casal MN, Dowswell T. Ежедневный пероральный прием добавок железа во время беременности. Кокрановская база данных Syst Rev.2015; (7).
- 24. Owiredu WKBA, Osakunor DNM, Turpin CA, Owusu-Afriyie O. Лабораторное прогнозирование первичного послеродового кровотечения: сравнительное когортное исследование.BMC Беременность и роды. 2016; 16 (1).
- 25. Кавле Дж. А., Штольцфус Р. Дж., Виттер Ф., Тильш Дж. М., Халфан СС, Колфилд Л. Е.. Связь между анемией во время беременности и кровопотерей во время и после родов у женщин с естественными родами на острове Пемба, Занзибар, Танзания. J Health Popul Nutr. 2008. 26 (2): 232–40. pmid: 18686556
- 26. Dewey KG, Oaks BM. U-образная кривая риска, связанного с материнским гемоглобином, статусом железа или добавками железа. Am J Clin Nutr.2017; 106: 1694С – 702С. pmid: 265
- 27. Gonzales GF, Tapia V, Fort AL. Материнские и перинатальные исходы при втором измерении гемоглобина у неанемичных женщин при первом бронировании: влияние высоты проживания в Перу. ISRN Акушерство и гинекология. 2012; 2012: 7.
- 28. Синха П., Куруба Н. Дородовое кровотечение: обновление. J Obstet Gynaecol. 2008. 28 (4): 377–81. pmid: 18604667
- 29. Ваганян С.А., Лавери Дж.А., Анант К.В., Винцилеос А.Аномалии имплантации плаценты и риск преждевременных родов: систематический обзор и метаанализ. Am J Obstet Gynecol. 2015; 213 (4): S78 – S90.
- 30. Scheil W, Jolly K, Scott J, Catcheside B, Sage L, Kennare R. Результат беременности в Южной Австралии, 2015 г. Аделаида: Отдел оценки результатов беременности, SA Health, Правительство Южной Австралии, 2017.
- 31. Стивенс Г.А., Финукейн М.М., Де-Регил Л.М., Пасиорек С.Дж., Флаксман С.Р., Бранка Ф. и др. Глобальные, региональные и национальные тенденции в концентрации гемоглобина и распространенности общей и тяжелой анемии у детей, беременных и небеременных женщин за 1995–2011 годы: систематический анализ репрезентативных данных для населения.Lancet Global Health. 2013; 1 (1): E16 – E25. pmid: 25103581
- 32. Чаттерджи Р., Шанд А., Нассар Н., Уоллс М., Хамбалия Аризона. Использование добавок железа во время беременности. Правильные ли женщины принимают правильное количество? Clin Nutr.



